ASegurancaDoDoenteEm Cuidados Paliativos PercecaoDosP
- 1. DEPARTAMENTO DE PSICOLOGIA MESTRADO EM PSICOLOGIA CLÍNICA E DE ACONSELHAMENTO UNIVERSIDADE AUTÓNOMA DE LISBOA “LUÍS DE CAMÕES” As Técnicas de Comunicação em Cuidados Paliativos: Na relação entre a civilidade e o coping Dissertação para a obtenção do grau de Mestre em Psicologia Autora: Romina Silva do Rosário Orientadora: Professora Doutora Maria Luísa Marques Peralta Ribeiro Número da candidata: 20150460 Novembro de 2020 Lisboa
- 2. II Em memória à minha tia Maria das Dores Soares
- 3. III Agradecimentos Este é o momento mais precioso de todo o processo de construção desta dissertação. O momento em que me debruço sobre todos aqueles que de uma maneira ou de outra fizeram parte de mim e deste projeto de vida. Este é o momento em que me dedico carinhosamente a pensar sobre tudo o que aconteceu até aqui. É o momento mais íntimo e pessoal, um momento tão a ver comigo. Não o farei por nenhuma ordem em especial, será espontâneo. Gostaria de enumerar o maior número de pessoas possível, mas com certeza que farei pouco jus a alguém. Gostaria de descrever ao maior detalhe e pormenor. Começo por agradecer profundamente à minha rainha, à minha luz, inspiração dos meus dias: caríssima senhora, dona minha mãe. A mulher que é o motor de todos os meus feitos. A mulher que transborda amor incondicional. Amor esse que coloco em tudo o que faço. Obrigada por seres esse exemplo a seguir. À minha irmã, não de sangue, mas de coração: Marta Catarina da Costa Nunes. A pessoa que fez o caminho comigo desde o momento em que sonhei, e hoje está cá para me ver a concretizar. A pessoa que melhor me conhece, a mim e a tudo aquilo que me proponho a fazer. Sem a sua fé, crença, força, moral, eu não conseguiria. Obrigada pela amizade em forma de amor que tudo consegue e conquista. Ao meu melhor amigo a quem confio os meus objetivos, sonhos e metas: Sérgio Rafael Gonçalves Abreu. Confie e não me arrependi. Deu-se sempre os melhores conselhos. Mostrou- me o caminho e ficou à minha espera quando cheguei ao destino. Obrigada pela coragem. Às companheiras de guerra: Ana Madalena Ribeiro Mateus e Ana Teresa Rodrigues Jarmela. As suas pessoas que viveram com toda a intensidade as minhas conquistas e perdas. Partilharam de muitas emoções. Ensinaram-me muito. Deram-me tanto. Foram tudo. Descobri que é difícil, mas não impossível desde que estes seres humanos sejam eles mesmos. Obrigada pelo companheirismo. (Importa realçar que toda a vida académica dependeu do computador da Ana Madalena) À minha amiga de todas as horas: Mariana Filipa Moreira Soares. A pessoa que abraçou as minhas inseguranças e fragilidades e transformou-as em fortaleza. A pessoa que acredita no
- 4. IV meu sucesso tão ou mais do que eu. Obrigada pela lealdade. (Importa referir que a dissertação foi finalizada graças ao seu computador). Ao meu companheiro: Luís Filipe Lourenço de Almeida. Pela boa energia, pela paciência e por olhar para mim como se fosse a pessoa mais capaz de todos os tempos. Obrigada pela amizade. Obrigada por teres andando comigo de um lado para o outro na entrega e recolha dos questionários. À minha alma gémea: Inês Campos Bettencourt Nunes. Por vibrar comigo, por me ajudar a fazer diferente, por levantar a minha moral, por me mimar. Obrigada pelo amor. A todos os professores que fizeram parte da minha vida académica, inspiraram-me. Sobretudo à minha orientadora por significar uma referência. Todas as pessoas que fazem parte de mim, deram o seu contributo. Este momento é nosso. Pertence-nos. Obrigada a todos.
- 5. V “O mundo interior não tem grande potencial de transformação. O que tem grande potencial de transformação é o encontro verdadeiro com o outro”. Ana Cláudia Quintana Arantes
- 6. VI Resumo Os Cuidados Paliativos surgem na década de 1960, no Reino Unido, como um movimento onde se devolve um trabalho junto de sujeitos sem possibilidade de cura (Matsumoto, 2009). A Organização Mundial de Saúde, define os Cuidados Paliativos como a abordagem que presta cuidados no sentido da melhoria da qualidade de vida de pacientes e seus familiares, que enfrentam uma doença que ameaça e coloca em causa a vida, através da identificação e avaliação precoce, prevenção e alívio do sofrimento, e tratamento da dor total, desde física, psicossocial e espiritual (OMS, 2007). Cada vez mais a população depara-se com doenças incuráveis, progressivas e crónicas, o que acarreta um sofrimento notável e acentuado à pessoa diagnosticada, bem como à sua família. Trata-se de uma realidade marcada pela proximidade e confrontação com a morte, o que pressupõe um processo de luto. Perante isto, a prestação de cuidados dos profissionais de saúde desenvolve-se de forma multidisciplinar, tendo como principal princípio a comunicação. Os profissionais de saúde envolvem-se emocionalmente com o sofrimento dos doentes e dos seus familiares perante a terminalidade da vida, sendo que, muitas vezes não se encontram aptos para reconhecer e avaliar os seus próprios sentimentos. A confrontação com o sofrimento dos pacientes e da família é um desafio constante que alimenta um sentimento de impotência, de perda de controlo da situação e angústia diante da iminência da morte. Pelo que, para além da comunicação, importa avaliar as estratégias de coping predominantes, mais ou menos adaptativas, destes profissionais, mediante o clima de civilidade da equipa. Deste modo, o objetivo da presente investigação será verificar se as técnicas de comunicação, na equipa interdisciplinar em Cuidados Paliativos, promovem o desenvolvimento de estratégias de coping adaptativas, que serão reforçadas por maiores níveis de civilidade. A amostra é composta por 53 participantes, com médias de idades de 37.2 anos. A maioria era do género feminino (84.9%), solteira (41.5%) e enfermeiro(a) (41.2%). A antiguidade média na profissão era de 10.2 anos, o tempo médio na instituição era de 6.5 anos e a antiguidade média no serviço era de 5.4 anos. O questionário desenvolvido para este estudo inclui uma série de questões sociodemográficas, o instrumento de medição das estratégias de coping Brief Cope, o instrumento de medição da civilidade ECT, e o instrumento que inclui as técnicas de comunicação. De modo a explorar a relação entre as variáveis que se considerou no modelo presente, recorreu-se à correlação de Pearson. Conclui-se que, apesar de não existir efeito moderador da civilidade entre a técnica de comunicação terapêutica aconselhar e a estratégia de coping humor, existe uma influência direta entre o aconselhar e o humor.
- 7. VII Palavras-Chave: Cuidados Paliativos; Profissionais de saúde; Comunicação; Coping; Civilidade.
- 8. VIII Abstract Palliative Care emerged in the 1960s, in the United Kingdom, as a movement where work was developed with subjects with no possibility of cure (Matsumoto, 2009). The World Health Organization, defines Palliative Care as the approach that provides care in order to improve the quality of life of patients and their families, who face a disease that threatens and jeopardizes life, through early identification and assessment, prevention and relief of suffering, and treatment of total pain, from physical, to psychosocial and spiritual (WHO, 2007). Increasingly, the population faces with incurable, progressive and chronic diseases, which causes a notable and accentuated suffering to the person diagnosed, as well as to his family. It is a reality marked by proximity and confrontation with death, which presupposes a process of mourning. According to this, the provision of care by health professionals is developed in a multidisciplinary way, having communication as the main principle. Health professionals are emotionally involved with the suffering of patients and their families facing the end of life, and they are often not able to recognize and evaluate their own feelings. Confronting the suffering of patients and family is a constant challenge that feeds a feeling of helplessness, loss of control over the situation and anguish when faced with imminent death. Therefore, in addition to communication, it is important to evaluate the prevailing coping. strategies, more or less adaptive, of these professionals, based on the team's civility. Thus, the objective of the present investigation will be to verify if the communication techniques, in the interdisciplinary team in Palliative Care, promote the development of adaptive coping strategies, which will be reinforced by higher levels of civility. The sample consists of 53 participants, with a mean age of 37.2 years. The majority were female (84.9%), single (41.5%) and nurse (41.2%). The average seniority in the profession was 10.2 years, the average time in the institution was 6.5 years and the average seniority in the service was 5.4 years. The questionnaire developed for this study includes a series of sociodemographic questions, the instrument for measuring coping strategies Brief Cope, the instrument for measuring civility (ECT), and the instrument that includes measuring communication techniques. We conclude that, although there is no moderator effect from civility between the therapeutic communication technique counselling and the coping strategy humour, there is a direct influence exerted from counselling on using humour as a coping strategy. Keywords: Palliative Care; Healthcare professionals; Communication; Coping; Civility.
- 9. IX Índice Agradecimentos .................................................................................................................................... III Resumo..................................................................................................................................................VI Abstract...............................................................................................................................................VIII Índice de Figuras .................................................................................................................................. XI Introdução............................................................................................................................................ 12 Parte I – Enquadramento Teórico..................................................................................................... 17 1. Cuidados Paliativos..................................................................................................................... 18 1.1. História e Definição da Unidade de Cuidados Paliativos.............................................18 1.2. Os Cuidados Paliativos em Portugal ............................................................................20 1.3. Dor e sofrimento...........................................................................................................24 1.3. Síndrome da Desmoralização.......................................................................................25 1.4. Morte e Luto.................................................................................................................26 1.5. Espiritualidade..............................................................................................................27 1.6. Esperança......................................................................................................................28 1.7. A Família......................................................................................................................29 4. Estratégias de Coping.................................................................................................................. 55 5. Civilidade ..................................................................................................................................... 58 Parte II – Estudos Empíricos ............................................................................................................. 60 2. Método.............................................................................................................................................. 61 2.1. Objetivos de Investigação e Hipóteses.........................................................................61 2.2. Participantes .................................................................................................................62 2.3. Instrumentos.................................................................................................................64 2.4. Procedimentos ..............................................................................................................66 Parte III – Resultados ......................................................................................................................... 69 Parte IV – Discussão e conclusão ....................................................................................................... 75 4.1. Sugestões de investigações futuras.......................................................................................... 81 4.2. Limitações do estudo................................................................................................................ 81 ANEXOS .............................................................................................................................................. 97 Anexo I – Autorização para a utilização dos questionários......................................................... 98 Anexo II – Questionário.................................................................................................................. 99 Anexo III – Consentimento Informado ....................................................................................... 110
- 10. X Índice de Tabelas Tabela 1 Caraterização Sociodemográfica (N=53)........................................................63 Tabela 2 Abordagens Paliativas dos Participantes da Nossa Amostra (N=53).............63 Tabela 3 Categorias Profissionais dos Participantes da Nossa Amostra (N=53)..........63 Tabela 4 Consistência Interna dos Instrumentos Utilizados...........................................66 Tabela 5 Estatísticas Descritivas dos Instrumentos Aplicados.......................................70 Tabela 6 Correlações Entre as Dimensões das Várias Escalas......................................71 Tabela 7 Comparação por Género..................................................................................72 Tabela 8 Modelos de Mediação Testados, e Respetiva Significância (Civilidade como Variável Mediadora).......................................................................................................73
- 11. XI Índice de Figuras Figura 1. Modelo de Investigação...................................................................................62 Figura 2. Modelo Estatístico de Mediação......................................................................73
- 12. Introdução O Cuidado Paliativo não se regere por protocolos, mas sim por princípios. A ideia não se foca na terminalidade, mas em doença que ameaça a vida. A ideia de impossibilidade de cura evolui para a possibilidade ou não de tratamento modificador da doença, afastando assim a crença de que “já não há mais nada a fazer”. O Cuidado Paliativo distingue-se pela espiritualidade, pelos cuidados, atenção e assistência que é dedicada à família durante o decorrer da doença, e após o falecimento do doente, acompanhando-se o processo de luto, e por último, pelo facto do foco principal ser não a doença, mas sim o indivíduo (Manual de Cuidados Paliativos, 2009). Assim, os principais norteadores da assistência em Cuidados Paliativos são: a prevenção e controlo de sintomas, a intervenção psicossocial e espiritual, o paciente e a família como unidade de cuidados, a autonomia e independência, a comunicação e uma equipa interdisciplinar (Gomes & Othero, 2016). A equipa interdisciplinar em Cuidados Paliativos deve reconhecer os mecanismos de defesa dos pacientes e da família, bem como compreender e validar os seus sentimentos. No entanto, o contato direto com esta população que se encontra em defrontação da sua vida, dor e sofrimento, faz com que este também se confronte com as suas inquietações e frustrações, e por conseguinte se depare com os seus próprios mecanismos de defesa, sendo que, estes podem revelar-se prejudiciais no âmbito profissional quando se tratando do distanciamento. A equipa reconhece que, de forma a proporcionar uma melhor condição de vida e conforto, para além das competências técnicas, é fundamental a valorização da relação entre o profissional e o paciente, através de uma relação de confiança, compaixão, respeito, e sobretudo através do relacionamento empático, que desmistifica verdadeiramente as necessidades e desejos do paciente (Arrieira, Azevedo, Cardoso, Matos, Muniz & Schiavon, 2016). O envolvimento emocionalmente com o sofrimento dos doentes e dos seus familiares perante a terminalidade da vida, sendo que, muitas vezes, revela que os profissionais não se encontram aptos para reconhecer e avaliar os seus próprios sentimentos. Tratando-se de um desafio constante que alimenta um sentimento de impotência, de perda de controlo da situação e angústia diante da iminência da morte, favorecendo o stresse crónico que pode resultar na Síndrome do Burnout (Bueno, Corral-Mulato & Santos, 2014). A forma como irão lidar com esse stresse é determinante para o tipo de resposta ao sofrimento, daí a pertinência de avaliarmos as estratégias de coping predominantes, mais ou menos adaptativas, destes profissionais.
- 13. 13 O tabu social associado ao fenómeno da morte pode ajudar a compreender o recurso a mecanismos de defesa como a distância e neutralidade, a racionalização e a negação, adotados com o intuito de diminuir a possibilidade de se estabelecer um vínculo afetivo. Subsequentemente, tal pode limitar a perceção e sensibilidade do profissional no que refere às necessidades do doente, nomeadamente o apoio emocional (Borges & Mendes, 2012). A adoção de tais mecanismos de defesa corresponde a estratégias de coping disfuncionais, as menos eficientes e eficazes na forma de lidar com o stresse. Designam-se de coping evitante, e incluem estratégias como a negação, o uso de substâncias, o desinvestimento comportamental e a auto- distração (Folkman & Lazarus, 1984). A comunicação revela-se a ferramenta fundamental na relação humana, bem como na relação do cuidar, funcionando como estratégia terapêutica que combate diversos fatores que desorganizam a estrutura psicológica, tanto do utente como dos profissionais de saúde. A capacidade de escuta atenta e reflexiva, isto é, mostrando-se interesse e disponibilidade para ouvir e compreender, possibilita decifrar informação, com o intuito de diminuir a ansiedade e aflição. No contexto dos Cuidados Paliativos, a comunicação interpessoal e o relacionamento humano ganham outra dimensão, sendo-lhes atribuídos ainda maior utilidade, pois representam fontes de fé e esperança na confrontação de situações limite (Kóvacs, 2004). A relação de ajuda e a comunicação interpessoal são a base de todo um processo de cuidados de saúde. A envolvência do profissional de saúde com a vivência do utente, causa um desgaste físico e emocional, pelo que, estes também necessitarão de alguma forma de apoio. Deste modo, a comunicação assertiva diz respeito à clareza, coesão e coerência com que se transmite a informação, garantido que a mensagem é entendida conforme foi transmitida, sendo que, entre a equipa e com o utente, pode funcionar como uma estratégia de adaptação na gestão do processo de stress, contribuindo para o bom ambiente de trabalho e para o desenvolvimento de relações interpessoais saudáveis. (Hesbeen & Walter, 2000). Por sua vez, o bom ambiente no trabalho e a adoção de comportamentos comunicacionais assertivos com frequência, influenciam de forma positiva a realização profissional e pessoal. Estima-se, segundo estudos desenvolvidos por Jesus (2005), acerca de comportamentos assertivos, que os profissionais de saúde que apresentam comportamento comunicacional assertivo com mais frequência, adotam mais facilmente estratégias de adaptação ao stress. Na relação entre o profissional de saúde e o paciente, um stressor concreto é a transmissão de más notícias. Assim, é recomendável que os profissionais de saúde desenvolvam
- 14. 14 estratégias de comunicação adequadas a estes momentos, como o planeamento e a gestão. Deverão ainda conseguir gerir os seus próprios medos e estar disponível para aceitar a fragilidade do doente e da família. Desta forma conseguirão emitir respostas coerentes e que não criem ansiedade e dúvidas ainda maiores (Graveto & Lopes, 2010). De acordo com a perspetiva cognitivista, o coping define-se pelo conjunto de fatores cognitivos e comportamentais, que reúnem condições suficientes para que o indivíduo enfrente e supere os fenómenos adversos, que colocam em causa os seus recursos pessoais (Folkman & Lazarus, 1984). De entre os estilos de coping, o coping ativo diz respeito à iniciativa e proatividade em iniciar uma ação com a finalidade de reunir esforços para enfrentar e remover a fonte de stress; o planear refere-se à reflexão que é feita em volta dos esforços que poderão vir a dar resposta ao problema; utilizar suporte instrumental significa recorrer a recursos, procurando ajuda, informações, conselhos e sugestões acerca do modo de agir perante o evento stressante; utilizar suporte social emocional, isto é, recorrer ao suporte emocional de outrem; a reinterpretação positiva, que corresponde, a uma visão e perspetiva positiva da situação, retirando o melhor dela; a auto-culpabilização consiste na culpa, crítica e responsabilidade que a pessoa atribui a si próprio; a aceitação consiste em aceitar a situação como um acontecimento possível e real; a expressão de sentimentos corresponde à consciencialização do stress emocional e pessoal, e como tal, da necessidade de alivar a tensão através da partilha dos sentimentos; a negação é a tentativa de negar o acontecimento stressante; a auto distração refere-se ao desinvestimento mental do objetivo com que o stressor está a interferir; desinvestimento comportamental remete para a desistência de enfrentar e contornar a problemática; o uso de substâncias corresponde a um desinvestimento do objetivo através do uso do álcool e drogas; o humor consiste em fazer piadas em volta do elemento stressor (Carver, 1997). De acordo com diversos autores, o recurso a estratégias de coping focado no problema, é a melhor forma de para se lidar com o stress, pois trata-se da adoção de uma atitude ativa perante a resolução do problema, o que se converte numa estratégia adaptativa e saudável. Contrariamente, as estratégias de coping disfuncionais correspondem ao denominado de coping evitante que são então as estratégias menos eficientes e eficazes na forma de lidar com o stress, entre as quais, a negação, o uso de substâncias, o desinvestimento comportamental, e a auto-distração (Folkman & Lazarus, 1984). A adoção de técnicas de comunicação terapêuticas resulta no recurso de estratégias de coping focado no problema, sendo essa a melhor forma para se lidar com o stresse. Trata-se da
- 15. 15 adoção de uma atitude ativa perante a resolução do problema, o que se converte numa estratégia adaptativa e saudável, tais como o planear, utilizar suporte instrumental, suporte emocional, a expressão de sentimentos e a aceitação (Carver, 1997). A civilidade é um comportamento que revela cortesia, sensibilidade, respeito e consideração pelos outros, na medida em que, em contexto de trabalho, vai fomentar e promover o desenvolvimento de confiança, empatia, relações interpessoais, aceitação, cooperação e resolução mais justa dos conflitos (Andersson & Pearson, 1999). As relações interpessoais têm implicações importantes para o funcionamento psicológico, comportamental e social dos trabalhadores, neste sentido, os níveis de civilidade evidenciam a importância do apoio social como um recurso importante para a redução e prevenção do stress no trabalho (Leiter, Day & Laschinger, 2012). Neste sentido, uma das estratégias de coping que prevalece, pela sua maioritária utilização e importância, em ambiente organizacional é o denominado de suporte social e organizacional, ou seja, a crença que o indivíduo tem da sua perceção da organização, como sendo valorizado e estimado. O suporte social desenvolve uma importante função, na medida em que, contribui para que os profissionais de saúde consigam melhor lidar e gerir as situações de stress, através da troca de informações, conselhos e sugestões (Siqueira, 2005). O suporte social é reforçado pelo clima de civilidade, que promove as regras de conivência na organização bem como as relações de entreajuda. Assim, os profissionais desenvolvem um maior à vontade na partilha de desabafos, tensões e angústias e uma maior capacidade de concentração (Leiter & Stright, 2009). O estilo de coping apresentado por cada indivíduo, é muito próprio, particular e característico da sua maneira de ser (Lazarus e Folkman,1984). No entanto, é também moldado pelas suas vivências, nomeadamente no que refere ao contexto cultural em que este se encontra, havendo uma tendência para se desenvolver as estratégias de coping que correspondem as normas, e aquilo que é considerado como aceite, bem como à dinâmica e ambiente de civilidade (Marimoto, Shimada & Tanaka, 2015). A relação entre o recurso a estratégias de comunicação e o desenvolvimento de estratégias de coping adaptativas poderá ser mediado pelo comportamento da equipa. A civilidade é um comportamento que revela cortesia, sensibilidade, respeito e consideração pelos outros; em contexto de trabalho, vai fomentar e promover o desenvolvimento de confiança, empatia, relações interpessoais, aceitação, cooperação e resolução mais justa dos conflitos (Andersson & Pearson, 1999). Em ambiente organizacional, o suporte social e organizacional
- 16. 16 são estratégias de coping que contribuem para que os profissionais de saúde consigam melhor lidar e gerir as situações de stresse, através da troca de informações, conselhos e sugestões (Siqueira, 2005). Deste modo, considera-se que a pertinência do estudo se centra na correlação existente entre as variáveis técnicas de comunicação, estratégias de coping e níveis de civilidade. O estudo encontra-se organizado por 4 partes: o enquadramento teórico, a metodologia, os resultados e a discussão. A primeira parte subdivide-se em 2 capítulos, entre os quais, Cuidados Paliativos e Variáveis. A segunda parte, referente à metodologia menciona o problema de investigação, as hipóteses, a amostra, os instrumentos, os procedimentos utilizados, e por fim os procedimentos de análise de dados. Na parte dos resultados, consta a estatística descritiva. A discussão do estudo apresenta uma relação entre a teoria e os resultados obtidos, assim como as limitações do estudo. Para finalizar, é descrita a conclusão do trabalho elaborado. A presente investigação insere-se no projeto designado “Promoção da qualidade das relações interpessoais, da saúde e do bem-estar dos Profissionais de Saúde”, que está introduzido no Centro de Investigação em Psicologia da Universidade Autónoma de Lisboa (CIP-UAL), desenvolvido desde 2013.
- 17. Parte I – Enquadramento Teórico
- 18. 1. Cuidados Paliativos 1.1. História e Definição da Unidade de Cuidados Paliativos Os Cuidados Paliativos emergem na década de 1960, no Reino Unido, através de um movimento de assistência, ensino e pesquisa, iniciado por Cicely Saunders, médica, assistente social e enfermeira. Neste sentido, a criação do St. Christophers Hospice é um marco para os Cuidados Paliativos, tendo sido desenvolvido em Londres, no ano de 1967 (Costa & Othero, 2014). Em 1970, expandiu-se até à América, tendo como pioneira a psiquiatra Kúbler-Ross, que fundou um hospital psiquiátrico nos Estados Unidos. A partir daqui o movimento alcançou diversos países, desenvolvendo-se um trabalho na área da saúde juntos de pacientes fora de possibilidade de cura (Matsumoto, 2009). O movimento desenvolvido no âmbito dos Cuidados Paliativos foi sofrendo alterações, verificando-se uma evolução do conceito. Em 1990, a Organização Mundial da Saúde (OMS), definiu em 90 países e em 15 idiomas, o conceito e princípios dos Cuidados Paliativos, que se destinava inicialmente, a doentes portadores de doença oncológica (OMS, 2012). Já em 2002, o conceito foi revisto, passando a abranger todas as doenças crónicas, avançadas, progressivas e terminais (OMS, 2007). Assim, A OMS define os Cuidados Paliativos como a abordagem que presta cuidados no sentido da melhoria da qualidade de vida de pacientes e seus familiares, que enfrentam uma doença que ameaça e coloca em causa a vida, através da identificação e avaliação precoce, prevenção e alívio do sofrimento, e tratamento da dor total, desde física, psicossocial e espiritual (OMS, 2007). De acordo com a definição apresentada, Matsumoto (2009), enumera os princípios dos Cuidados Paliativos: Princípio 1: Promover o alívio da dor e de outros sintomas desagradáveis, classifica-se como um objetivo fundamental da assistência, em que estes sintomas devem ser considerados como um todo, a todos os níveis e dimensões que constituem o indivíduo, sendo rotineiramente reavaliados. Princípio 2: Afirmar a vida e considerar a morte como um processo natural, em que o Cuidado Paliativo resgata a possibilidade da morte como um evento esperado na presença da doença ameaçadora, colocando-se ênfase na vida que ainda pode e deve ser vivida. Princípio3: Não acelerar nem adiar a morte, sendo que os Cuidados Paliativos não antecipam nem prolongam o processo de morrer, visando por um diagnóstico objetivo e
- 19. 19 fundamentado, pelo conhecimento da história da doença, por um acompanhamento ativo, acolhedor, respeitoso, e pelo estabelecimento de uma relação empática. Princípio 4: Integrar os aspetos psicológicos e espirituais no cuidado ao paciente, sendo que, deparar-se com uma doença terminal, acarreta uma série de perdas significativas, para além das perdas concretas e materiais, desde a autonomia, autoimagem, segurança, capacidade física. Tais perdas podem resultar em sentimentos de angústia, frustração e depressão, o que vai interferir objetivamente na evolução da doença, na intensidade e na frequência dos sintomas. Princípio 5: Oferecer um sistema de suporte que possibilite ao paciente viver tão ativamente quanto possível até ao momento da sua morte, sendo que deve ser compartilhado com este e com a família o ponto de situação do quadro clínico, incluindo-os na tomada de decisões, pelo que, deve haver uma coordenação de cuidados e uma continuidade na assistência, de modo a que a intervenção funcione como facilitadora na resolução de problemas e resposta às necessidades. Princípio 6: Oferecer um sistema de suporte para auxiliar os familiares durante a doença e no processo de luto, sendo que os familiares e cuidados representam uma parceria e colaboração à equipa na compreensão sobre o indivíduo, as suas necessidades, peculiaridades, desejos, angústias. O sofrimento do paciente estende-se aos seus familiares, por tanto estes também devem de ser acolhidos, usufruindo dos cuidados e assistência. Princípio 7: Melhorar a qualidade de vida e influenciar positivamente o curso da doença por meio da atuação de uma equipa interdisciplinar, sendo que, através de uma abordagem holística, pretende-se identificar os desejos e necessidades dos pacientes, vivendo com a maior qualidade possível e concretizável. Princípio 8: Iniciar o mais precocemente possível o Cuidado Paliativo, juntamente com outras medidas de prolongamento da vida, como quimioterapia e radioterapia, e incluir todas as investigações necessárias para melhor compreender e controlar situações clínicas stressantes, pelo que, o cuidado prestado ao paciente deve ser feito em diferentes e variados momentos da evolução da doença. A ideia não se foca na terminalidade, mas em doença que ameaça a vida. A ideia de impossibilidade de cura evolui para a possibilidade ou não de tratamento modificador da doença, afastando assim a crença de que “já não há mais nada a fazer”. Aspetos que distinguem esta abordagem, é o facto de considerar e incluir a espiritualidade, pelos cuidados, atenção e assistência que é dedica à família durante o decorrer da doença, e após o falecimento do doente,
- 20. 20 acompanhando-se o processo de luto, e por último, pelo fato do foco principal ser não a doença, mas sim o indivíduo (Manual de Cuidados Paliativos, 2009). Os principais norteadores da assistência em Cuidados Paliativos são: a prevenção e controlo de sintomas, a intervenção psicossocial e espiritual, o paciente e a família como unidade de cuidados, a autonomia e independência, a comunicação aberta, ativa, honesta e progressiva, e uma equipa interdisciplinar (Gomes & Othero, 2016). O plano de cuidados centra-se, para além da doença em si, no indivíduo, considerando a sua individualidade e subjetividade, como um ser ativo, com direito à informação e autonomia quanto às decisões acerca do tratamento. A fase de final de vida caracteriza-se pela instabilidade e imprevisibilidade do estado e quadro clinico do paciente, sendo que passa-se a experienciar um processo irreversível, caracterizado por um sofrimento intenso e característico, pelo que, de forma a dar resposta a essa particularidade, os profissionais desenvolvem uma relação com base na atenção, no respeito, carinho, compaixão, escuta ativa e comunicação eficaz (Chino, 2012). De modo a atingir-se os objetivos propostos em Cuidados Paliativos é necessário delinear estratégias objetivas e multidisciplinares (Matsumoto, 2012). Como tal, os profissionais de saúde regem-se pelo denominado diagrama de abordagem e avaliação multidimensional, como forma de sistematização do seu raciocínio e modo de atuar. O ser humano deve ser percebido sob diversas dimensões, entre as quais, a física, familiar/social, psíquica e espiritual. No centro deste diagrama encontra-se as características do paciente em cada dimensão, focando-se o sofrimento, no sentido em que este deve ser avaliado quanto a um sofrimento atual que deve de ser aliviado, e um sofrimento futuro, que se pretende que seja prevenido. Um aspeto relevante quanto ao sofrimento, prende-se com o facto de que, muitas das vezes, o sofrimento não pertence verdadeiramente ao paciente, sendo uma projeção daquilo que a família sente (Andrade, Guimarães, Sachs & Saporetti, 2012). 1.2. Os Cuidados Paliativos em Portugal Os Cuidados Paliativos emergem em Portugal no ano de 1992, no Hospital do Fundão, primeiramente inseridos numa Unidade de Tratamento da Dor Crónica dirigida a doentes oncológicos, passando mais tarde a integrar a denominada de medicina paliativa. Em 1995 surge a Associação Portuguesa de Cuidados Paliativos, uma entidade constituída por profissionais de várias áreas da saúdem cujo foco central é a prática paliativa. Já em 1996, foi inaugurado o serviço de cuidados continuados, no Instituto Português de Oncologia, na cidade
- 21. 21 do Porto. No ano de 2001, surge o serviço de Cuidados Paliativos no Instituo Português de Oncologia, em Coimbra. Um marco também importante, foi a implementação de equipas domiciliárias no centro de Saúde de Odivelas, em 1996. Assim, o surgimento dos Cuidados Paliativos em Portugal deveu-se à preocupação e interesse em dar resposta à Dor crónica na doença oncológica avançada, de modo a promover o acompanhamento em fase terminal (Marques, 2009). Em 2001 realizou-se o congresso pioneiro nesta área, na região de Tomar, contanto atualmente com oito edições. Seguidamente, entre 2001 a 2003, a Faculdade de Medicina da Universidade de Lisboa, implementa o primeiro curso de Mestrado do país, bem como desenvolve cursos pós-graduados (Marques, 2009). Na data do dia 15 de Junho de 2004, foi aprovado o Plano Nacional de Cuidados Paliativos, a ser aplicado no âmbito do Serviço Nacional de Saúde. Em 2006, foi introduzida a Rede Nacional de Cuidados Integrados, isto é, uma articulação entre a segurança social e o ministério da Saúde, que atua como uma rede funcional baseada num modelo integral, que pressupõe diferentes tipos de unidades e equipa na prestação de cuidados paliativos (Capelas, 2009). Em 2013, a Ordem dos Médicos, aprovou a Competência em Medicina Paliativa. Segundo a Associação Portuguesa de Cuidados Paliativos, contam-se atualmente com vinte e duas equipas de Cuidados Paliativos em Portugal (APCP, 2006). De acordo com o rácio de recursos necessários em Cuidados Paliativos, são necessárias 40 a 50 camas por 1.000.000 por habitantes em Portugal Continental. O relatório anual da Rede Nacional de Cuidados Continuados Integrados, estima-se que ano de 2016, foram internados em Unidades de Cuidados Paliativos, 2.115 doentes. Ainda neste ano, foram identificadas 37 Equipas Intra- hospitalares de Suporte em Cuidados Paliativos. A Abordagem Paliativa pressupõe métodos e procedimentos característicos dos Cuidados Paliativos, e é utilizada nos serviços não especializados, onde ocasionalmente surgem doentes com necessidades paliativas. A abordagem paliativa deve estar presente em todo o sistema de saúde, sendo que, qualquer profissional de saúde deve ser capaz de identificar necessidades paliativas. Os cuidados paliativos podem ser generalistas e especializados. Os Cuidados Paliativos Generalistas são prestados em serviços onde prevalece um número significativo de utentes com doença incurável e progressiva, tais como, nos Cuidados de Saúde Primários (CSP), Oncologia, Medicina Interna, Hematologia, entre outros. Nestes serviços, o
- 22. 22 Cuidado Paliativo não é o foco, mas os profissionais de saúde devem dispor de conhecimentos e competências mais avançadas nesta área. Os profissionais de saúde prestam serviços de recursos especializados, desempenhando as seguintes funções: acompanhamento clínico dos doentes e famílias; consultadoria aos profissionais dos outros níveis de diferenciação; articulação com as Universidades, Escolas de Saúde e Centros de Investigação, com o objetivo de desenvolver o ensino, a investigação e a divulgação dos Cuidados Paliativos. Os profissionais de saúde devem dispor de formação avançada (Capelas, 2015). A Organização Mundial de Saúde estima que, anualmente, mais de 40 milhões de pessoas por todo o mundo demostra necessidades paliativas, pelo que, com o aumento significativo das doenças crónicas e progressivas, torna-se iminente desenvolver respostas biopsicossociais e espirituais que promovam o conforto e qualidade de vida dos utentes e dos seus familiares (Capelas, 2015). A atuação dos Cuidados Paliativos, numa fase precoce, oferece benefícios diminuindo a carga sintomática dos pacientes, o desgaste e sobrecarga dos familiares/cuidadores, diminuem os tempos de internamento hospitalar, os reinternamentos, a futilidade terapêutica, o recurso aos serviços de urgência e aos cuidados intensivos e, consequentemente, diminuem os custos em saúde (Capelas, 2015). Existem diferentes tipos de equipas em Cuidados Paliativos: comunitárias de suporte e intra-hospitalares. As equipas comunitárias de suporte em Cuidados Paliativos estão integradas em Centros de Saúde ou Unidades Locais de Saúde, tratando-se de equipas multidisciplinares especializados em Cuidados Paliativos que dão suporte às unidades funcionais da Administração Central do Sistema de Saúde da sua área de influência, assegurando a prestação de cuidados diretos aos doentes e à sua família em situações de maior complexidade e ou crise. As equipas Intra-Hospitalares são multidisciplinares e dispõem de recursos próprios e especializados, de modo a prestar apoio às estruturas hospitalares que integram, e até onde for possível geograficamente, segundo a área de influência (Capelas, 2015). O paciente em fase terminal, isto é, portador de uma doença avançada, incurável e evolutiva, depara-se com a confrontação da aproximação da sua própria morte, uma vez que, a doença já não responde a tratamentos curativos, o que exclui o sentimento de esperança. Tal consciencialização da morte provoca emoções e sentimentos singulares e incomparáveis (Pacheco, 2002).
- 23. 23 Segundo Watson (2005), a fase terminal corresponde a um período em que ocorrem perdas diárias e acentuadas, desde as mais concretas, como a força, o apetite e a consciência, como perdas que dizem respeito ao rumo normal e natural que a pessoa levava enquanto tinha saúde. Pelo que, existem diversas fontes de sofrimento, sendo estas, a perda de autonomia e a dependência de terceiros, a alteração da imagem corporal, a perda do sentido da vida, perda da dignidade, de papéis sociais, regalias económicas, as alterações nas relações interpessoais, o abandono e a modificação de expectativas e planos futuros. Todas estas perdas, são extremamente violentas, severas e arrasadoras para a pessoa (Pessini, 2002). A reação do paciente face à terminalidade depende de características individuais, sendo que, este passa por cinco estádios desta vivência: a negação, a ira, negociação, depressão e aceitação, que correspondem a mecanismos de defesa que são desenvolvidos para a adaptação da fase final de vida (Kúbler-Ross, 2008), onde o paciente em encontra-se sob um sofrimento intensificado, que se caracteriza por sentimentos de angústia, desespero e pessimismo (Rojas, 2005). Na fase de negação, por norma o discurso do utente revela-se intenso, focado em assuntos triviais, com a intenção de evitar falar a respeito do diagnóstico e prognóstico. Na fase da revolta o discurso revela-se ríspido e hostil em que este sentimento de raiva e inconformismo é direcionado para qualquer outra pessoa. É um comportamento marcado por uma postura defensiva e desafiadora, caracterizado pela impaciência, intolerância e arrogância. Na fase da negociação, o utente assume uma relação de troca com Deus ou uma entidade superior na qual deposita uma crença e fê, onde a esperança de melhorias é negociável em troca de uma mudança de hábitos e atitudes. Na fase denominada de “depressão”, está presente de forma significativa o sentimento de angústia, onde acontece a confrontação com as perdas iminentes e inerentes à sua condição. Este estado de depressão é silencioso e reflexivo, o utente pode não estabelecer contato visual, emitir respostas curtas e reticentes, permanecer em longos períodos de silêncio, momento de choro fácil, evidenciar sentimentos de baixa autoestima, impotência, sensação de abandono e culpa. Trata-se de uma experiência necessária para a metabolização psíquica da real condição física de modo a facilitar a transição para a fase de aceitação (Kubler-Ross, 2002). Quando o paciente compreende e integra a sua condição física, trata-se da fase de aceitação, demostrando-se tranquilo e sereno por meio das suas expressões faciais e linguagem corporal (Kubler-Ross, 2002). Apesar da designação do processo de luto por fases caracterizadas por manifestações específicas, a reação dos doentes é muito própria e pode variar de uns para os outros
- 24. 24 considerando questões como a personalidade e experiências anteriores. Por isso, torna-se imprescindível que os profissionais de saúde se mantenham atentos aos comportamentos dos doentes (Sousa, 2003). Os doentes com doença avançada apresentam frequentemente a denominada dor total, sendo que entre os sintomas psicossociais destacam-se: o medo da solidão, do abandono, da interrupção de planos da vida, da perda das pessoas próximas, da dependência e da morte. O estado de saúde em que se encontram pode conduzir a algumas preocupações, tais como, não conseguirem despedir-se dos seus familiares, desenvolverem duvidas e questões em torno da religiosidade e o facto de não saberem como é que a família reagirá à sua ausência. Neste sentido, os pacientes procuram o alívio e controlo dos sintomas, o controlo sobre a própria vida, não passar por um sofrimento prolongado, não significar uma sobrecarga para a família e preservar a sua dignidade no fim de vida (Kovács, 2010). O avançar do curso da doença implica que o utente encare diversas e variadas perdas, a nível profissional, marital, paternal, entre ouros, que conduzem à elaboração do luto antecipatório. O luto antecipatório permite elaborar a dor e estimular a comunicação. Com a proximidade da morte é emergente uma comunicação efetiva, lidar com assuntos pendentes, estabelecer prioridades, resgatar desejos, prazeres e valores da pessoa (Kóvacks, 2010). A pessoa que se encontra na fase final da sua vida necessita essencialmente da presença, acompanhamento, disponibilidade, compreensão e respeito por parte tanto dos familiares como dos profissionais, aumentando a sua confiança e segurança nos cuidados e diminuindo o medo do sofrimento e do abandono, possibilitando assim uma morte digna e serena (Moura, 2011). 1.3. Dor e sofrimento A notícia de se ser portador de uma doença incurável altera a perceção e compreensão da finitude como uma ameaça à sua existência, representando um estado intenso de sofrimento (Arranz, Barbero, Barreto & Bayés, 2003). O sofrimento de uma situação irreparável, irremediável e irreversível, provoca na pessoa um sentimento de falta de recursos para lidar com a situação em que se encontra. Surge uma crise existencial à medida que o indivíduo vai interiorizando o facto inevitável da proximidade do fim da sua vida (Baýes, 2006). O sofrimento é uma experiência pessoal, individual e subjetiva de desconforto severo e extrema angústia, que vem afetar a pessoa na sua unidade, integridade, coesão e coerência, isto é, ameaçando a consciência de si, a identidade pessoal e o sentido de futuro (Cassel, 1991). Tratando-se de um
- 25. 25 estado complexo que se caracteriza por um mal-estar intensificado e por uma escassez de recursos. (Barbosa, 2006; Cerqueira, 2010). O sofrimento total – físico, psicológico, social e espiritual -, subdivide-se em duas dimensões: a dimensão ontológica, isto é, o sofrimento proveniente da vulnerabilidade e fragilidade face ao término da vida e a dimensão prática, ou seja, o mal-estar acentuado que provém das sucessivas perdas. (Barbosa & Cerqueira, 2010). O sofrimento é facilmente associado à dor, sendo que, a dor causa sofrimento, o sofrimento nem sempre pressupõe dor (Cerqueira, 2010). A resposta ao sofrimento passa pela escuta ativa, pela comunicação eficaz, relação de ajuda, o encorajar na expressão dos sentimentos, o apoio e suporte e o conforto (Sá, 2010). 1.3. Síndrome da Desmoralização O conceito da desmoralização foi introduzido na década de 70 por Jerome Frank. A desmoralização refere-se a um estado de perturbação resultante de uma incapacidade de se confrontar com a adversidade, onde persiste uma limitação das estratégias de adaptação. Pelo que, sentimentos de desespero, desânimo, desamparo, impotência, pessimismo, perceção de fracasso, isolamento e falta de esperança e de significado de vida, são as principais características que definem este conceito, maioritariamente associado à existência de uma doença crónica incurável, com receio da perda de dignidade e sensação de sobrecarga para os outros, podendo evoluir para um desejo de antecipação da morte. Os sintomas que descrevem a síndrome de desmoralização desencadeiam uma discussão sobre até que ponto significam uma resposta expectável e adaptativa no contexto de doenças crónicas, progressivas e incuráveis. O sentimento de incapacidade resulta da dificuldade que o utente tem em atribuir um sentido à sua existência, podendo associar-se a uma vontade expressa pelo doente em por término à sua vida (Barbosa, Gonçalves & Moutinho, 2011). A desmoralização constitui um desafio e um diagnóstico pertinente no âmbito dos Cuidados Paliativos. Neste sentido existem fatores de risco no desenvolvimento desta síndrome, entre os quais, uma doença grave aguda ou crónica, idade jovem, estado deprimido, ansiedade, antecedentes de patologia psiquiátrica, limitação da capacidade funcional, baixa coesão familiar e fraca qualidade das relações interpessoais. Os sintomas que caracterizam a desmoralização dificultam a execução de medidas paliativas bem-sucedidas (Barbosa, Gonçalves & Moutinho, 2011).
- 26. 26 1.4. Morte e Luto O desejo de antecipar a morte consiste na vontade de agir de maneira a que a vida termine mais rapidamente do que ocorreria naturalmente em função da doença ameaçadora. Tal desejo pode ser expresso por palavras, sinais não-verbais ou pode estar presenta e não ser expressamente manifestado, em resposta ao sofrimento extremo que afeta todos os aspetos da existência humana. O desejo de antecipar a morte pode estar relacionado com a ideação suicida, pedidos de suicido assistido e a eutanásia. A natureza subjetiva deste desejo de antecipação da morte pode representar diferentes significados de utente para utente, alterando-se segundo as circunstâncias, pois as suas razões são múltiplas e complexas e intimamente relacionadas com a dimensão espiritual e psicológica do indivíduo. Este desejo pode então ser persistente ou passageiro (Alves, 2017). Os motivos mais comuns que motivam esta vontade são os seguintes: a sobrecarga económica, perda de autonomia, sofrimento associado aos sintomas físicos, funcionalidade física, sintomas depressivos, desesperança, desespero, preocupações existenciais, medo do futuro, ausência de bem-estar espiritual, ausência de suporte familiar e o sofrimento físico e psicológico prolongado. Os fatores de risco podem ser de ordem psicológica, como por exemplo, a depressão e desespero, de ordem psiquiátrica, fatores orgânicos como o delírio, fatores sociais como o sentimento de sobrecarga, fatores existências, físicos e disfunções cognitivas (Alves, 2017). Embora seja importante que a pessoa, a família e os profissionais de saúde encarem o processo de morrer como parte integrante do ciclo da vida do ser humano, a forma como cada um enfrenta a proximidade da morte é única, particular e subjetiva, estando dependente de diversos fatores, entre os quais, a personalidade, a forma como encara situações de crise, o suporte familiar e social que dispõe, o seu conhecimento e compreensão do prognóstico e ainda da relação que estabelece com a equipa (Pacheco, 2004 cit, por Silva, 2014). O luto é descrito como uma reação natural a uma perda significativa, sendo esta real ou simbólica, e uma experiência angustiante e dolorosa, inerente à condição humana. Trata-se de um processo dinâmico e transitório que exige o desenvolvimento de estratégias adaptativas à perda, pois esta pressupõe um estado de privação com um significado específico e subjetivo, onde se pretende reconhecê-la e aceitá-la de forma progressiva (Barbosa, 2010). A elaboração do luto é um processo que implica a aceitação da perda por meio de um trabalho emocional e de adaptação à nova realidade (Lopes & Pereira, 2005).
- 27. 27 A morte e a ameaça das sucessivas perdas representam o maior desafio com o qual o sistema familiar se depara, constituindo-se como um fenómeno multidimensional, relacional e ainda assim, individual (Mcgoldrick & Walsh, 2004). A antecipação da perda pode ser tão desafiante e dolorosa quanto a própria morte. Assim, desde o diagnóstico, curso da doença ao prognóstico, os familiares encontram-se a vivenciar um processo de luto antecipatório que se vai intensificando à medida que a doença progride e com a confrontação de comunicação de más notícias (Guldin, 2012). O luto antecipatório pressupõe uma reestruturação familiar, por um lado, em modo experimentação onde são redistribuídos os papéis e funções que pertenciam ao elemento que se encontra sob uma doença ameaçadora da vida, pelos restantes elementos da família. Por outro, é necessário definir uma nova organização no seio familiar, focada no presente (Relvas, 1989). Existem algumas respostas comuns associadas à experiência do luto antecipatório, tais como, medo do abandono, angústia de separação, sensação de desespero e desamparo, solidão, tristeza, ressentimento, exaustão, culpa, negação, hostilidade e evitamento. Consoante a capacidade dos familiares irem integrando e aceitando os factos, a família vai-se tornando mais coesa, sendo que os elementos vão se aproximando e o vínculo entre o familiar e o doente intensifica-se, havendo espaço para despedidas, manifestações de afeto e resolução de assuntos pendentes (Bro, 2016). 1.5. Espiritualidade A espiritualidade é entendida como um recurso transformador e regulador das emoções, constituindo-se uma ferramenta na redução do sofrimento, pois influencia a forma como os utentes encaram o problema de saúde, aumentando os níveis de bem-estar e diminuindo níveis de depressão e ansiedade. A dor espiritual, isto é, a falta de sentido da vida e da morte, o medo da pós-morte e a culpa perante a entidade superior. De acordo com o quadro teórico existencial e fenomenológico de Viktor Frankl, o investimento no sentido para a vida é a principal força motivadora do ser humano (Arrieira, 2018). As crenças espirituais exercem influência no curso da doença, pelo que, em contexto dos cuidados paliativos, são compreendidas como um significado ou sentido que o utente atribui à sua vida quando confrontado com a impossibilidade de cura, e por isso, com a proximidade da sua morte. Deste modo, a equipa deve considerar o cuidado espiritual através de uma anamnese espiritual, para que assim se proporcione um ambiente que possibilite rituais religiosos que sejam significativos para a pessoa, bem como desenvolver uma atitude aceitante,
- 28. 28 respeitadora e acolhedora para com a fé do paciente. As necessidades espirituais são um aspeto muito próprio de cada um, definindo-se como as variáveis que motivam a procura de significado para a vida na tentativa de superar as dificuldades e o sofrimento face à doença. No âmbito dos cuidados paliativos as necessidades espirituais mais expressas são: sentido de vida, esperança, otimismo, conforto, segurança, relacionamento, conclusão de assuntos pendentes, amor, garantia de bem-estar, preparação do corpo para a morte, crenças ou práticas religiosas ou espirituais (Arrieira, 2018). 1.6. Esperança A esperança é parte integrante e determinante na existência dos doentes em contexto de cuidados paliativos (Hall, 1990; Fleming, 1997), definindo-se como uma força interior promotora de vida, facilitadora da transcendência da situação presente e transição para uma nova consciência e enriquecimento do ser. Estima-se que a esperança esteja intimamente ligada à qualidade de vida, pelo que, pretende-se clarificar qual o nível de esperança dos doentes em fim de vida e qual a relação com a qualidade de vida nas suas várias dimensões (Herth, 2005). A esperança é um dos aspetos centrais no cuidar, uma vez que e revela um instrumento eficaz na intervenção face ao sofrimento, contribui para o aumento da capacidade da pessoa de lidar com situações de crise, nomeadamente na adaptação à doença e no processo de luto (Miller, 2007; Pires, 2006). Em cuidados paliativos a esperança não é direcionada à cura, é uma esperança que se foca no ser e menos no conquistar, nas relações com os outros, e na relação com Deus ou com uma entidade superior (Twycross, 2001). A esperança contraria o desespero, na procura de um sentido para o sofrimento e orientação para o futuro próximo, no que refere a escolhas e desejos (Lohne & Severinsson, 2005). Esta esperança vai se alterando de acordo com as necessidades que a pessoa apresenta e o que valoriza naquele momento, funcionando como uma estratégia de coping que influencia o bem-estar físico, emocional e espiritual (Pinto, 2011). A esperança do doente em fase terminal assenta nas seguintes temáticas: uma expetativa positiva, ou seja, a esperança de um amanhã melhor apesar do prognóstico, qualidades pessoais como a força interior, positividade e coragem. A espiritualidade pressupõe uma conexão com uma entidade superior, objetivos a curto prazo, a esperança no conforto e ausência de dor, o acesso à informação do seu quadro clínico, as relações interpessoais, a sensação de controlo face às decisões, a importância do legado e a valorização das conquistas do passado e contributos para
- 29. 29 a vida de outros (Johnson, 2007). A resiliência, a transcendência, positivismos físico, psicológico e espiritual são alguns dos efeitos de uma atitude esperançosa (Sachse, 2007). Existem determinados aspetos que influenciam a esperança, promovendo-a ou ameaçando-a. Os aspetos identificados como promotores de esperança foram a espiritualidade, as crenças religiosas, o bom suporte social, o humor, características pessoais, autoestima, controlo da dor emocional, negação total da doença, aceitação realista do seu estado, sentir-se escutado, encorajamento, melhoria do estado de saúde, manutenção de boas atitudes. Contrariamente, os aspetos que diminuem a esperança são o abandono e isolamento, dor incontrolável e desconforto, despersonalização dos cuidados, sentimentos negativos, informação sobre a doença, medo, agravamento da situação clínica, desespero (Cavaco, Ludgero, José, Louro, Martins & Santos, 2010). 1.7. A Família Quando um membro da família adoece, trata-se de uma doença familiar que afeta toda a dinâmica pelas exigências e alterações que acarreta, colocando a família numa situação de crise que implica adaptações na estrutura e organização familiar. A doença terminal e a morte são acontecimentos cíticos que interferem no sistema familiar, representando uma das experiências mais difíceis e dolorosas. O processo de hospitalização de um familiar é uma experiência de stress e desgaste pela incerteza do futuro e prognóstico que resulta numa desestruturação psicológica, principalmente pela sensação de sobrecarga. A família desenvolve um papel ativo no processo de adaptação à doença (Graveto & Lopes, 2010). Lopes e Pereira (2005), apresentam um modelo que representa as fases pelas quais os familiares encaram no decurso da doença, entre as quais: a primeira etapa corresponde ao enfrentar a realidade marcada pelo choque e ansiedade e reorganização familiar, seguida de uma desorganização no que refere aos papéis que cada membro desempenha e tentativa de racionalizar a compreensão da doença, bem como uma pressão familiar acompanhada de fragilidades emocionais; a segunda etapa consiste na reorganização quanto ao processo que precede o momento da morte em que o doente deixe de desempenhar as suas funções no seio familiar, assumindo o papel de recetor de cuidados médicos; a terceira etapa designa-se pela perda que se associa à alteração do estado de consciência do utente; finalmente como quarta e última fase, trata-se da adaptação que acompanha a elaboração do luto.
- 30. 30 Os familiares na interação com a equipa sentem-se verdadeiramente apoiados, tranquilizados e confortados, no acolhimento do processo de perda, resultando no desenvolvimento de um vínculo que se vai fortalecendo perante as superações que vão surgindo. A presença dos profissionais, bem como a sua capacidade de escuta e compreensão são determinantes no processo de aceitação. A equipa de enfermagem é reconhecida por transmitir segurança tanto no âmbito técnico como emocional. A relação entre a equipa e os familiares tem o potencial de minimizar o sofrimento vivenciado no processo de luto, contribuindo a expressão de carinho, apoio, escuta e atenção (Bitencourt, Ferrazzo, Pires, Ramos, Vargas & Vieira, 2013). O acolhimento e conferência familiar são um instrumento e ferramenta de estratégia de intervenção de apoio à família, com base nos quatro pilares em cuidados paliativos: o controlo de sintomas por meio de intervenções farmacológicas e não farmacológicas; uma comunicação adequada na gestão de situações complexas; o apoio à família de modo a capacitar o cuidador e auxiliando no processo de luto; o trabalho em equipa interdisciplinar (Neto, 2007). O acolhimento refere-se ao primeiro momento em que a equipa estabelece contato com os familiares e ou com o utente e é realizado na presença da equipa e dos membros da família, sendo que, é destacado um dos elementos da equipa para conduzir a intervenção. Na realização de um acolhimento pretende-se dar a conhecer a filosofia dos Cuidados Paliativos, bem como compreender o contexto familiar, as necessidades e expectativas tanto do utente como dos familiares. A equipa começa por fazer uma revisão dos factos clínicos, apurando aquilo que a família tem conhecimento e qual a sua compreensão da situação, identifica as preferências nos cuidados, fornece informações e recursos, responde às questões e preocupações da família, reconhecendo, legitimando e respondendo de forma empática (Neto, 2007). A conferência familiar é um momento que se proporciona segundo os seguintes motivos: deterioração do estado de saúde, alterações significativas no tipo de tratamento a adotar, transição para a fase agónica, famílias demandantes e agressivas, presença de conflitos intrafamiliares ou com a equipa. Pelo que, este tipo de intervenção familiar pretende ir ao encontro da clarificação dos objetivos dos cuidados prestados, auxílio na resolução de problemas, prestar apoio e aconselhamento, criação de uma relação interpessoal assertiva. A escuta ativa, a desmistificação de mitos e ideias preconcebidas, a sensibilidade em identificar os medos, culpa e angústias, o auxílio na identificação dos fatores protetores e metas realistas, são as técnicas mais utilizadas para atingir os objetivos da intervenção família (Neto, 2007). A
- 31. 31 realização das conferências familiares possibilita direcionarem os cuidados para aquilo que são as prioridades tanto do utente como da família, bem como funcionam como um método que facilita a comunicação entre a família e os membros da equipa (Hudson, Quinn & Thomas, 2009). Neste sentido, representa um instrumento de trabalho que acarreta vantagens e benefícios a todos os envolvidos. No que se refere ao utente, as conferências familiares vão ao encontro das suas vontades e desejos e ainda à otimização dos cuidados devido ao envolvimento da família (Hannon, 2012). Quanto à família as preocupações são acolhidas, assim como o aumento da confiança e segurança no processo da doença, proporcionando a oportunidade de um cuidado individualizado e personalizado (Hannos, 2012). 1.8. A comunicação A comunicação é um processo dinâmico e multidirecional de troca e partilha de informação, emoções e atitudes, implicando a adaptação de uma realidade em constante mudança, desde avanços, retrocessos e significados que devem de incluir todos os envolvidos. Em Cuidados paliativos, é prioritária a comunicação eficaz, isto é, ouvir, observar e tomar consciência dos próprios sentimentos, com tempo e espaço, utilizando a palavra e escuta como ferramentas (Gask, 200). 1.8.1. A comunicação interpessoal O processo de comunicação e as habilidades interpessoais sustentam as relações humanas e representam um instrumento de ajuda terapêutica (Borges, Galvão & Pinho, 2017). Perante situações de intenso sofrimento, as estratégias de comunicação interpessoal funcionam como facilitadoras da interação, transmitindo atenção, compaixão e conforto (Araújo & Silva, 2012). Os profissionais de saúde mais experientes não são necessariamente mais habilidosos, pois as habilidades comunicacionais não são adquiridas com o tempo, mas sim com o uso adequado, oportuno e contínuo do treino de competências, que possibilitará mudanças eficazes e duradouras na atuação do profissional, e consequentemente, na satisfação dos doentes e adesão ao tratamento (Fallowfiels, 2002). Os profissionais de saúde consideram a comunicação uma ferramenta com significativo valor, no sentido em que se revela determinante nos cuidados de saúde em fim de vida, na transmissão de más notícias, pelo apoio emocional que possibilita e pela real identificação das diferentes e muitas necessidades tanto do paciente como da família (Araújo & Silva, 2012). Neste sentido, revela-se fundamental que a comunicação se desenvolva
- 32. 32 de acordo com as necessidades de informação, preocupações e expetativas ao ritmo e tempo do doente (Neto, Querido, Salazar, 2016). As estratégias ou técnicas de comunicação verbal podem ser consideradas segundo três categorias: a expressão de sentimentos e pensamentos permitindo a exploração de questões problemáticas, a clarificação para fomentar a compreensão das mensagens recebidas diminuindo a ocorrência de informações incorretas e ambíguas, e a validação, isto é, as expressões que tornam a significação comum. De maneira geral, os profissionais de saúde priorizam as técnicas de comunicação referentes à expressão, uma vez que representam uma maior segurança para estes pois não implicam tomadas de decisões nem soluções de problemas. No entanto, as estratégias de expressão são mais úteis e eficazes numa fase inicial, quando se está a criar a relação, para que se proporcione um ambiente confortável de interação. Neste sentido, para que a interação resulte numa relação de confiança e vínculo afetivo, são mais assertivas as técnicas de clarificação e validação (Araújo & Silva, 2012). O humor surge igualmente como técnica de comunicação que se revela facilitadora na interação, possibilitando um alívio da tensão. Embora a sua utilização deva ser cuidadosa e adequada para não comprometer a dignidade em situações de crise propensas a níveis elevados de ansiedade (Rosário, 2009). No que diz respeito aos sinais não-verbais, representando mais de 75% da comunicação, destaca-se maioritariamente o recurso ao toque afetivo e à linguagem corporal, nomeadamente o olhar e o sorriso. O toque afetivo transmite uma mensagem de carácter emocional, demostrando carinho, apoio e empatia, desde o abraço, o beijo, as carícias no cabelo ou na face, o aperto de mão, o toque nas mãos, ombros e braços. O contato visual e o sorriso são sinais que transmitem atenção e interesse pelo outro tornando-se fundamentais na aproximação e estabelecimento do vínculo de confiança. A distância ou proximidade física que as pessoas mantêm durante a interação é um indicador de proximidade emocional (Araújo & Silva, 2012). A comunicação não-verbal tem um peso quatro vezes superior ao da comunicação verbal, correspondendo a mais de 75% da comunicação, uma vez que é mais genuína e espontânea e por isso considerada como mais fiel e confiável (Graveto & Lopes, 2010). Deste modo, a envolvência de todas estas variáveis resulta na escuta ativa, por tanto a gestão do silêncio terapêutico, a manutenção do contato visual, acenos positivos da cabeça, a aproximação física e a utilização de expressões verbais curtas que incentivam o discurso (Araújo & Silva, 2012). Tratando-se assim de uma comunicação assertiva, onde é possibilitado
- 33. 33 um espaço de expressão e exploração das reais necessidades, vontades e opiniões (Santos, 2007). Um aspeto importante da comunicação é o respeito pela vontade e direito que o paciente detém em não querer saber a respeito da sua condição (Araújo & Silva, 2012). Neste sentido, a comunicação deve de ser adequada e adaptada às limitações do doente para que deste modo se minimize sentimento de isolamento e de abandono, proporcionando qualidade de vida e bem- estar psicológico (Saraiva, 2003). Por outro lado, a comunicação pode ser negligenciada quando se trata de um paciente que não se consegue exprimir verbalmente, em consequência do seu estado clínico, por estar entubado ou sedado, ou quando persiste uma incerteza se o paciente mantém a audição preservada. Nestes casos, o profissional deve partir do pressuposto de que o paciente está em alerta e a receber e compreender as mensagens transmitidas (Araújo & Silva, 2003) Muitas vezes, a equipa, destacando a enfermagem, depara-se com manifestações de sofrimento por parte do utente que se expressam através da hostilidade ou raiva, sendo que perante tal situação, o profissional deve encarar que não se trata de um sentimento dirigido a si mas sim à doença e à sua condição terminal. Neste momento o profissional deve ouvir e acolher o desabafo (Bernardes, Borges, Campos, Jardim et al, 2010). A comunicação entre a equipa determina o relacionamento dos elementos, contribuindo para a conservação, o empenho em prol de um mesmo objetivo, ou deterioração do ambiente de trabalho, devido às falhas de comunicação que poderão comprometer o desempenho, colocando em causa a qualidade da prestação dos cuidados (Lucas, 2010). Na relação terapêutica em cuidados paliativos, a comunicação representa uma ferramenta primordial na abordagem clínica, assumindo igual importância de um diagnóstico. A comunicação eficaz traduz-se em benefícios tanto para os próprios profissionais como para os doentes. As necessidades são mais fácil e eficientemente identificadas, proporcionando junto dos doentes um sentimento de satisfação, consequentemente, diminuem os níveis de ansiedade e restantes sintomas, permitindo uma maior adesão ao tratamento. Perante estes resultados, os profissionais de saúde desenvolvem uma sensação de bem-estar que será uma estratégia preventiva à sua saúde (Neto, Querido & Salazar, 2016).
- 34. 34 1.8.2. A transmissão de más notícias A comunicação é um processo complexo de criação e recriação de informação, de troca e de partilha, de modo a colocar em comum os sentimentos, emoções, intenções e opiniões. As habilidades da comunicação são uma ferramenta essencial que possibilitam uma qualidade das relações interpessoais, bem como dos cuidados do serviço de saúde. A má notícia diz respeito a toda a informação que não corresponde ao esperado e desejado, envolvendo uma alteração drástica e negativa nas expectativas, afetando o domínio cognitivo, emocional e comportamental, contribuindo para o aumento do stress inerente ao sofrimento (Graveto & Lopes, 2010). Sendo que quanto maior a distância entre a expectativa e a realidade, pior será a perceção e integração da notícia, pois esta tem o potencial de destruir sonhos e esperanças (Pereira, 2005). A comunicação de más notícias é um desafio tanto para a pessoa que recebe como para a que transmite devido ao receio de enfrentar as reações físicas e emocionais e da dificuldade em gerir a situação. A transmissão de más notícias tardiamente no decurso do processo de doença, ou de forma desadequada, é a maior causa de reclamações contra a equipa, causando um impacto brutal e negativo junto da família, pois não é proporcionado um tempo e espaço para a integração das informações, e consequentemente da preparação e elaboração do luto (Pereira, 2005). O comunicar más notícias pressupõe medo, ansiedade, sentimentos de inutilidade e desconforto associados ao receio de se vir a ser responsabilizado e culpado, bem como dos recetores de uma má notícia expressarem alguma reação emocional e de não se saber responder assertivamente a todas as questões colocadas. Assim, os profissionais de saúde desenvolvem mecanismos de fuga para se defenderem da agressividade e hostilidade. Neste sentido, surge a denominada “sensação espelho”, isto é, a imagem de si próprios na mesma situação, optando- se por não enfrentar o problema, o que vai resultar numa incapacidade e vulnerabilidade face as necessidades (Pereira, 2005). Neste sentido, os profissionais de saúde devem planear e gerir o momento em que é transmitida a má notícia, bem como gerir os seus próprios medos e estarem disponíveis para aceitar a fragilidade do doente e da família, para que desta forma consiga emitir respostas coerentes e que não criem ansiedade e dúvidas ainda maiores. A equipa tem a responsabilidade de encaminhar, transmitir segurança, auxiliar o doente nas suas tomadas de decisão e mobilizar recursos (Graveto & Lopes, 2010).
- 35. 35 1.8.3. Estratégias de comunicação na transmissão de más notícias A comunicação está na base de todas as ações no contexto dos cuidados paliativos onde privilegiar a verdade é essencial para a interação entre profissionais, utentes e familiares (Rodrigues & Zango, 2012). A comunicação de más notícias deve ser preparada previamente, adequada a cada situação, sendo dada de forma gradual, clara e aberta, adaptada à vontade, personalidade, compreensão e necessidade de saber, expressa pela pessoa (Graveto & Lopes, 2010). O profissional de saúde deve beneficiar da sua sensibilidade e perspicácia para apurar aquilo que a pessoa está ou não preparada para ouvir e digerir, sem infantilizar, sem recorrer a eufemismos, sem banalizar e sem retirar a esperança (Pereira, 2005). Buckman (1994) criou um protocolo de ação para a transmissão de más notícias: A primeira etapa consiste na preparação do ambiente de modo a criar um espaço de privacidade e conforto, onde o profissional se apercebe da dinâmica familiar, e assim das diferentes necessidades e inquietações. A segunda etapa pretende compreender o que é que a pessoa sabe, sendo que a terceira corresponde aquilo que a pessoa pretende saber. A quinta etapa foca-se em dar resposta de forma honesta às questões que surgem, bem como às emoções, sendo que, o choro e os silêncios devem ser respeitados e validados. A informação deve ser transmitida de forma simples, clara e sem redundâncias, evitando termos técnicos, bem como certificando-se se o doente compreendeu a informação. A sexta e última etapa propõe um plano de acompanhamento que consiste num plano de ação futuro para a fase dos cuidados. 1.8.4. Conspiração do silêncio A conspiração do silêncio é um fenómeno caraterizado por situações problemáticas em que todos os envolvidos têm conhecimento acerca de determinado assunto, mas não o abordam, ou seja, é estabelecido um acordo tácito ou explícito para manter o secretismo. Por vezes, a família opta por negar o acesso à informação ao ente-querido que se encontre sobre cuidados em fim de vida, com a intenção de o proteger de sentimentos potencialmente dolorosos (Almeida,2007). No entanto, considera-se que o ocultar e enganar torna-se insuportável pois requer uma constante representação (Sancho, 1998). A conspiração do silêncio pode ser desencadeada por fatores a nível da motivação, dos sentimentos e das reações. As motivações podem prender-se com a intenção de proteger, onde os sentimentos predominantes são a insegurança, culpa, medo, vergonha e impotência. Pelo que, se revela uma dificuldade no processo de comunicação, traduzindo-se em
- 36. 36 desresponsabilização, mentiras e elaboração de juízos de valor (Barbosa, 2006). Existem determinadas atitudes que devem merecer especial atenção, pois são indicadores de uma conspiração do silêncio. No que respeita aos familiares, poderá persistir a tendência para uma atitude de evitamento, falso otimismo e a exclusão do doente no processo de tomada de decisão. O doente pode demostrar-se desinteressado, conformado e em resignação. Quanto aos profissionais, deve evitar-se uma postura em que não se envolvem o doente no processo de decisão bem como a utilização de linguagem exclusivamente técnica e por isso não percetível (Imedio, 2004). A relação de confiança entre profissionais de saúde e o doente pressupõem o respeito pela autonomia deste último. A autonomia é promovida pela privacidade, liberdade de escolha e poder de decisão (Magalhães, 2005). Neste sentido, compactuar com a conspiração do silêncio priva o acesso à informação relevante sobre a doença, o que coloca em causa este princípio da autonomia. Para além disso, o silêncio pode ser interpretado pelo utente, como a desvalorização da sua situação clínica e das preocupações e angústias (Mekaoui & Reich, 2003). 2. Os profissionais de saúde em Cuidados Paliativos A prestação de cuidados a doentes em fase terminal exige dos profissionais para além daquilo que são os conhecimentos técnico-científicos, a compreensão e valorização do ser humano através da consolidação do relacionamento interpessoal, que por conseguinte, reforça a humanização dos cuidados paliativos. Segundos os profissionais de saúde, a promoção do processo de humanização consiste na preocupação e envolvimento afetivo com o outro, sendo que, junto dos utentes depende de variáveis como o carinho, a esperança, a sensibilidade e o conforto, já no contato com os familiares, a equipa considera que a espiritualidade, dignidade, respeito, afeto e tolerância, são as ferramentas base (Baldessari, et al., 2009). A satisfação profissional provém do feedback positivo que os pacientes e familiares demostram relativamente ao relacionamento humano, próximo, de compaixão e afeto, que é estabelecido entre estes e os profissionais de saúde, pois estimulam sentimentos de fé, esperança, consolo e paz interior. Assim, uma equipa composta por profissionais satisfeitos, reflete a motivação para que estes queiram adquirir novos conhecimentos e competências. Os profissionais apreciam a paciência, a coragem e os esforços que os pacientes demostram na luta contra a sua doença, o que os enriquece a nível do crescimento pessoal, vendo esta atitude como uma fonte de inspiração (Ciampone, Gultierrez & Silveiro, 2014).
- 37. 37 O maior desafio é a necessidade de qualificação da equipa para lidar com as dificuldades que advém do processo de finitude, como a sensação de cobrança, culpabilização e responsabilização por parte do paciente e sobretudo dos familiares (Arrieira, Azevedo, Cardoso, Matos, Muniz & Schiavon, 2016). 2.1. Trabalhar em equipa interdisciplinar e transdisciplinar O trabalho em equipa interdisciplinar desenvolve-se segundo as competências e capacidades num interesse comum, através de uma livre expressão e partilha de opiniões por um objetivo comum, que se rege por determinados princípios: a atribuição de responsabilidades e papéis havendo um complemento dos saberes, conhecimentos e experiências; um clima de confiança onde cada profissional expressa o seu ponto de vista desprovido de julgamentos por parte dos restantes membros, considerando as críticas construtivas como oportunidades de crescimento; uma figura de referência que desempenha o papel de líder com a finalidade de criar um ambiente adequado ao bom e saudável funcionamento da equipa, promovendo a facilidade de adaptação à mudança; dinâmica de grupo; linguagem comum; o reconhecimento e valorização das contribuições de cada categoria profissional; iniciativa e capacidade de tomar decisões sendo que todos os membros se responsabilizam; motivação como indicador de satisfação para com o funcionamento da equipa. Assim, uma equipa eficaz e eficiente caracteriza-se pelo seu empowerment, flexibilidade, capacidade relacional e comunicacional, reconhecimento, motivação e rendimento. O trabalho em equipa oferece vantagens como o apoio mútuo na superação das adversidades, partilha de experiências e apoio na tomada de decisões difíceis e possibilidade de desenvolvimento de competências (Bernardo, 2016). A equipa interdisciplinar em Cuidados Paliativos, deve reconhecer os mecanismos de defesa dos pacientes e da família, bem como compreender e valorizar os seus sentimentos. No entanto, o contato direto com esta população em defrontação com a sua vida, dor e sofrimento, faz com que este também se confronte com as suas inquietações e frustrações, e por conseguinte se depare com os seus próprios mecanismos de defesa, sendo que, estes podem revelar-se prejudiciais no âmbito profissional quando se tratando do distanciamento emocional que é necessário. A equipa reconhece que, de forma a proporcionar uma melhor condição de vida e conforto, para além das competências técnicas, é fundamental a valorização da relação entre o profissional o paciente, através de uma relação de confiança, compaixão, respeito, e sobretudo através do relacionamento empático, que desmistifica verdadeiramente as necessidades e
- 38. 38 desejos do paciente distanciamento (Arrieira, Azevedo, Cardoso, Matos, Muniz & Schiavon, 2016). O desafio mais exigente dos profissionais de saúde, é cuidar do paciente na sua totalidade, passando a mensagem de que se preocupa, que se interessa pelos seus sentimentos e preocupações, fazendo-o sentir valorizado, como um ser humano que não se reduz ao diagnóstico da sua doença (Ciampone, Gultierrez & Silveiro, 2014). 2.2. O papel de cada categoria profissional A principal da tarefa do médico na equipa é a de coordenar a comunicação entre os profissionais, o paciente e a família. O médico é o responsável por pelo diagnóstico, tratamento e evolução da doença (Peduzzi, 2001). O papel principal dos enfermeiros prende-se pela compreensão e avaliação sistemática dos sinais e sintomas dos pacientes, dando a conhecer a equipa o quadro clico deste. Para além disso, é dos profissionais que estabelece contato direto com maior frequência e intensidade, tendo uma maior sensibilidade para apurar as necessidades e gerir as dores (Arranda & O’Connor, 2008). O fisioterapeuta pretende promover e aperfeiçoar a adaptação das condições físicas do paciente, ditadas pelas circunstâncias da doença, por meio de uma avaliação especifica e de um tratamento adequado, que deve ser realizado segundo os critérios de grau de dependência e progressão da doença (Marcucci, 2005). A avaliação social tem como principal objetivo verificar a suficiente ou insuficiente rede de suporte familiar, bem como o grau de dependência do paciente. Por vezes, abordagens mais delicadas, dependem da experiência e intuição dos profissionais, que desenvolvem uma sensibilidade apurada para atuar de forma mais eficiente e eficaz, no sentido em que, não orientar é tão improdutivo quanto orientar no momento inadequado, quando o paciente e ou a família não se encontram preparados para ouvir e assimilar determinadas informações. As pendências legais e previdências, a inexistência de rede de suporte social e os conflitos familiares, são fatores que interferem no tratamento, e trazem sofrimento durante o processo de cuidar e que podem interferir e comprometer o processo de interiorização da morte, acrescentando mais sofrimento aquele que já está instalado. Outra preocupação, é abordar questões que estão por resolver e que trazem angústia. Assim, os profissionais procuram proporcionar reuniões de família com o intuito de uniformizar informações, criar espaço para o diálogo e consenso. Uma das estratégias utilizados pela equipa,
- 39. 39 é orientar e aconselhar os familiares na distribuição de tarefas e responsabilidades entre eles, evitado a sobrecarga (Andrade, Guimarães, Sachs & Saporetti, 2012). Por fim, pode dizer-se que o foco do assistente social se prende pela avaliação da situação económica e social do paciente (Andrade, 2009). O terapeuta ocupacional é o profissional responsável por proporcionar ao paciente a oportunidade de este usufruir de atividades significantes no seu dia-a-dia, funcionando como estímulos positivos, de modo a que este viva tão ativamente quanto possível até ao fim da sua vida. Pretende-se que o paciente encontre novos sentidos, possibilidades de ampliação da sua autonomia, experiências potenciadoras, projetos a serem realizados, de modo a combater o sofrimento de inutilidade (Othero, 2012). 2.3. A relação de Ajuda A relação de ajuda desempenha um papel central na resposta às necessidades e dificuldades, tendo por base atitudes como a aceitação, respeito e a empatia. A aceitação é um sentimento de abertura e disponibilidade à experiência de sofrimento do outro, sendo que representa a primeira condição para a construção da relação de ajuda. A promoção da aceitação do outro passa por pensar acerca do seu passado e compreender como se pode ajudar quanto ao presente e ao futuro, acreditar no seu crescimento pessoal e reconhecer as dificuldades e sentimentos vivenciados. O respeito consiste no reconhecimento do valor da pessoa bem como a preservação da sua dignidade através da consideração positiva, do reconhecimento da capacidade de superação das adversidades e responsabilização das ações. A empatia define-se pela atitude genuína de compreender o outro, colocando-se no seu lugar de modo a aproximar-se da sua experiência. A empatia expressa-se através da adaptação da linguagem não-verbal ao estado de espírito da pessoa e da vontade de partilhar da dificuldade do outro (Phaneuf, 2005). Assim, a relação de ajuda prossupõe disponibilidade de tempo e disponibilidade interior, uma atitude atenta e reflexiva centrada na situação do outro (Sousa, 2003). A relação de ajuda em cuidados paliativos desenvolve-se a partir de pressupostos como os cuidados, a escuta, empatia e compaixão, de modo a compreender o doente e a família de uma forma holística e com o objetivo de auxiliar na diminuição do sofrimento. Trabalhar em cuidados paliativos prossupõe uma comunicação eficaz e uma relação de ajuda autêntica transversal a qualquer tipo de intervenção, que é sustentada por um conjunto de atitudes e
- 40. 40 práticas adotadas por parte dos profissionais, para que assim, os familiares e o utente se sintam escutados e acolhidos no seu sofrimento. Neste sentido, a relação de ajuda está associada ao diálogo autêntico e genuíno, no conhecimento das próprias potencialidades e na capacidade de acompanhar o outro (Pinto, 2014). O profissional deve revelar uma atitude verdadeiramente empenhada no desejo de ouvir o que o outro quer expressar. Segundo o modelo teórico de Carl Rogers, a tendência atualizante e o princípio da confiança na auto-organização são pilares fundamentais que sustentam a concretização da relação de ajuda. A tendência atualizante refere-se a uma tendência intrínseca que move os organismos no sentido de desenvolver as suas potencialidades de forma a favorecer a sua conservação e enriquecimento (Hipólito, 2011). Na prática da realidade em cuidados paliativos, a equipa acredita que o doente tem em si capacidades que lhe possibilitarão fomentar as suas potencialidades e possibilidades, tendo um papel atito e responsável para criar as condições necessárias a que isso aconteça. O profissional através de atitudes relacionais proporciona um clima de confiança e respeito pela intimidade e autonomia do utente (Nunes, 1998). O princípio da tendência atualizante representa fator de manutenção da vida, onde a prestação de cuidados significa a criação de condições que permitirão à pessoa continuar a viver apesar da situação vulnerável em que se encontra (Pinto, 2014). O princípio da confiança na auto-organização consiste num movimento intrínseco na direção da progressiva complexificação (Hipólito, 2011). Assim, o profissional irá auxiliar na gestão do sofrimento, disponibilizando o acesso a toda a informação para a tomada de decisões e processo de escolha, permitindo a que o doente descubra dentro de si a resposta que mais lhe convém naquele momento e sob aquelas circunstâncias, de acordo com o seu estar existencial (Pinto, 2014). Portanto, é importante na prática profissional da equipa saber escutar e saber observar, de modo a conseguir compreender a situação o mais aproximadamente da maneira como ela é vivida e experienciada, transmitindo de forma clara o que compreendeu daquilo que foi expressado (Pinto, 2014). A relação de ajuda possibilita a que o paciente evolua de um mau estar acentuado para uma serenidade onde se sente mais livre e menos defensivo (Hipólito, 2011). A operacionalização prática destas condições traduz-se na escuta ativa, pois é esta técnica que permite reconhecer e enfrentar o sofrimento. A escuta passiva antecede a escuta que poderá vir a ser ativa, sendo importante no início do diálogo, permitindo estar atento e dar
- 41. 41 espaço para a expressão de sentimentos. É essencialmente estar presente e disponível na observação e significação da comunicação não-verbal e na gestão dos silêncios que são integrados na relação de partilha de momento de profunda troca de emoções e sentimentos. Num segundo momento faz sentido a utilização da técnica de reformulação do conteúdo cognitivo e emocional, que deverá estar presente na elaboração da resposta de compreensão empática (Gordon, 1998). Segundo Rogers (1985), consideram-se três tipos de reformulação: a interação em que o profissional limita-se a repetir aquilo que foi transmitido através de uma entoação interrogativa, sendo que a entoação e o valor que é depositado naquilo que se diz é o que fará ressonância no cliente; a reflexão de sentimentos que se centra no sentimento vivido e implícito; a elucidação ou clarificação onde são explorados conteúdos menis explícitos. No momento que se segue, a escuta ativa é enriquecida pelo feedback, isto é, a perceção e descodificação e dos pensamentos e sentimentos que acompanham as mensagens verbais e não- verbais. A compaixão define-se pela compreensão e resposta empática com a intenção de ajudar o outro a superar o que está a viver, tratando-se de uma emoção que se manifesta perante o sofrimento do outro (Pilar, 2011). 2.4. O papel da Psicologia em Cuidados Paliativos A psicologia exerce um papel importante no âmbito dos Cuidados Paliativos, na compreensão do sofrimento em fim de vida, uma vez que a sua intervenção centra-se na promoção da saúde, do bem-estar, da qualidade de vida e da plenitude do desenvolvimento humano, sendo direcionada a diversas problemáticas em mais do que um contexto, tendo como principal instrumento a relação interpessoal (Mesquita, 2012), desenvolvendo ações como: desempenhar o papel de elo de ligação entre o paciente/família e a equipa, proporcionar acompanhamento psicológico sempre que se justificar, sensibilizar a equipa para a compreensão das problemáticas envolvidas, trabalhar o processo de morrer, fornecer competências relacionais e comunicacionais à equipa na interação com o paciente e a família, desenvolver um papel ativo na sua formação em Cuidados Paliativos, estimular o respeito e promoção da autonomia dos utentes bem como a envolvência dos familiares na prestação de cuidados (Alves, Andrade, Melo & Sousa, 2014). Os aspetos psicológicos e problemas psicossociais são elementos determinantes em cuidados paliativos. Por tanto, o psicólogo deve compreender, respeitar e aceitar incondicionalmente a pessoa, promovendo a sua autonomia e autodeterminação (Araújo & Gonçalves, 2016).
- 42. 42 Os cuidados paliativos assumem uma abordagem biopsicossocial que apresenta uma interação entre mente e corpo, onde os fatores psicológicos podem representar uma consequência da doença. Nesta linha de pensamento a dor total, na organização da sua experiência e perceção da realidade, é de ordem psicológica, onde são sentidos e percecionados sentimentos de perda ou ameaça (Ablin & Kon, 2010). A adaptação a uma doença progressiva avançada exige um processo de aprendizagem e adaptação às mudanças associadas ao percurso da doença. Assim, a intervenção psicológica permite a promoção do bem-estar e a diminuição do sofrimento (Halnes & Payane, 2002). A atuação do psicólogo vai ao encontro da filosofia dos Cuidados Paliativos, ou seja, intervir no sofrimento nas suas várias dimensões. Neste sentido, autores como, Arranz, Barbero, Barreto & Bayés, em 2003, propuseram um modelo orientador da intervenção psicológica: Identificar situações que do ponto de vista do doente são percebidas como ameaçadoras e assim definir prioridades na intervenção; potenciar os recursos do indivíduo de modo a diminuir o sentimento de impotência e fomentado a sensação de controlo; intervir sobre reações desadaptavas; atuar preventivamente para antecipar consequências, reformulando expectativas e promovendo estratégias; facilitar o processo de adaptação à doença; intervir em sintomas psicopatológicos; 2.5. Níveis de Intervenção da Abordagem psicológica O papel do psicólogo passa por quatro níveis de intervenção, sendo estes: a intervenção psicológica com pessoas com doença avançada progressiva, a intervenção psicológica com familiares durante a experiência de prestação de cuidados, intervenção psicológica com familiares em processo de luto e intervenção psicológica com a equipa (Carqueja, 2014). A manutenção ou restabelecimento da autoestima do paciente e a procura de um novo sentido para a vida, contempla os objetivos de intervenção da psicologia, uma vez que a doença e iminência da morte dão lugar uma vulnerabilidade e fragilidade emocional e psicológica, compreendendo fases de angústia e desespero (Hennezel, 2001 & Mesquita, 2012). O profissional de saúde de psicologia representa uma figura privilegiada no processo comunicacional na exploração de dúvidas, crenças, mitos, medos, queixas, sintomas, conteúdos internos, angústias, sentimentos em geral e necessidades do doente, de modo a possibilitar o início do processo de aceitação, elaboração e superação no que respeita à evolução da doença (Hennezel, 2001). As problemáticas do foro psicológico, quando não reconhecidos nem
- 43. 43 trabalhados, podem intensificar o sofrimento do utente e família, bem como dificultar o controlo de outros sintomas. Para além disso, o psicólogo é o responsável por reconhecer e prevenir sinais de alerta de adoecimento da equipa (Lacasta, 2008). O acompanhamento, o diálogo e atenção são fatores de relevância tratando-se do final de vida, pelo que, o psicólogo irá privilegiar a relação de ajuda, onde esta procura promover o crescimento, desenvolvimento, maturidade e maior capacidade de funcionamento (Rogers, 2001). O importante na relação é o saber ser e o saber estar com o paciente e não temer abordar o assunto da morte (Mesquita, 2012), desempenhando um papel central na resposta às necessidades e dificuldades, tendo por base atitudes como a aceitação, respeito e a empatia. A aceitação é um sentimento de abertura e disponibilidade à experiência de sofrimento do outro, sendo que representa a primeira condição para a construção da relação de ajuda. A promoção da aceitação do outro passa por pensar acerca do seu passado e compreender como se pode ajudar quanto ao presente e ao futuro, acreditar no seu crescimento pessoal e reconhecer as dificuldades e sentimentos vivenciados. O respeito consiste no reconhecimento do valor da pessoa bem como a preservação da sua dignidade através da consideração positiva, do reconhecimento da capacidade de superação das adversidades e responsabilização das ações. A empatia define-se pela atitude genuína de compreender o outro, colocando-se no seu lugar de modo a aproximar-se da sua experiência. A empatia expressa-se através da adaptação da linguagem não-verbal ao estado de espírito da pessoa e da vontade de partilhar da dificuldade do outro (Phaneuf, 2005). Assim, a relação de ajuda prossupõe disponibilidade de tempo e disponibilidade interior, uma atitude atenta e reflexiva centrada na situação do outro (Sousa, 2003). Especificamente na intervenção com o utente, o psicólogo deve desenvolver competências como: Auxiliar o processo de facilitação da tomada de decisão, resolução de problemas, assuntos pendentes e promoção de despedidas; identificar fontes de stress e intervir nesse sentido; intervir na crise e mudanças de humor; promover a elaboração e expressão de sentimentos e pensamentos; favorecer o processo de adaptação à doença na promoção de estratégias de coping adaptativas; potenciar a comunicação entre o doente e a família quanto à resolução de conflitos e redução de barreiras de comunicação; estabelecer objetivos realistas, ajustáveis e realizáveis; antecipar situações potencialmente stressoras; trabalhar medos; proporcionar o processo das diversas perdas inerentes à condição da doença; promover a segurança, autoestima e autoimagem; intervir na consciencialização da finitude da vida;
- 44. 44 trabalhar a angústia existencial de modo a prevenir a sedação paliativa para alívio do sofrimento psicológico (Hudson, Remedios & Thomas, 2010). A resistência por parte dos pacientes em beneficiar do apoio psicológico, representa uma barreira que condiciona o papel do psicólogo (Oliveira, Mastropietro & Santos, 2010). Na intervenção com os familiares, o apoio psicológico visa a promoção da aceitação da morte iminente do doente, a gestão de conflitos, resolução de problemas/dúvidas e anseios, a prevenção da conspiração do silêncio e dificuldades de comunicação, permitir a expressão e diferenciação das emoções e sentimentos, intervir na ansiedade, reforçar e validar o papel desempenhado pelos cuidadores informais, ajustar expectativas à realidade (Roleto, 2013). Deste modo, aliviar o sofrimento emocional de todos os envolvidos, trabalhando em prol da qualidade de vida é uma das principais áreas de intervenção da psicologia, consistindo na promoção de um processo de resiliência, estimulando os recursos internos e facilitando assim a adaptação à doença e aceitação da sua condição, bem como às circunstâncias associadas, e consequentemente, favorecendo o ajustamento psicoemocional (Arranz et al, 2003). Por fim, o papel da psicologia em Cuidados Paliativos centra-se em fornecer o apoio psicológico aos profissionais de saúde na prevenção do desgaste emocional e redução dos riscos psicossociais, e facilitar o processo de luto pelo qual os doentes e familiares vivenciam (Ordem dos Psicólogos Portugueses (2011). 2.6. Da sobrecarga afetiva ao burnout A confrontação com o sofrimento dos pacientes e da família, e de tudo o que daí advém, é um desafio constante e emocionalmente exigente. Neste sentindo, importa estar desperto e atento à tensão emotiva. De acordo com Pitta (1994), mediante situações de ansiedade provocadas pelo ambiente laboral, os profissionais de saúde desenvolvem defesas: a fragmentação da relação profissional, despersonalização da pessoa, distanciamento e negação de sentimentos, tentativa de eliminar decisões e redução do peso da responsabilidade. No seguimento desta atitude defensiva, podem surgir sintomas psicossomáticos, esgotamento psíquico, diminuição da concentração e aumento do consumo de substâncias químicas (Kovács, 2010). O sentimento que toma conta dos profissionais de saúde é sobretudo o medo, o medo da própria morte, o medo da fase agónica evidenciada nos utentes, o medo da sua fragilidade perante o sofrimento do outro, da sensação de impotência e incapacidade (Pereira, 2008). E
- 45. 45 ainda, a vivência dos seus processos internos, a exposição da sua fragilidade e vulnerabilidade (Kovács, 2010). Os profissionais de saúde de enfermagem encontram-se sobre uma maior possibilidade de risco de colapso, uma vez que estabelecem um contato mais diário e intenso com a dor e sofrimento dos pacientes, e também por isso, são alvo das partilhas mais delicadas e íntimas que podem ser constrangedores, pelo facto de sentirem não deter uma resposta adequada. Por outro lado, são também os enfermeiros que interagem maioritariamente com a ansiedade e desespero dos familiares que procuram nestes a manutenção das suas expectativas e esperanças, podendo isso resultar numa maior sobrecarga para estes profissionais (Kovácks, 2010). A experiência da morte do outro significa a representação da própria morte e por isso desenvolve a experimentação de sofrimento (Graveto & Lopes, 2010). Para além dessa ressonância, a vivência constante com o fenómeno da morte envolve escolhas difíceis que desencadeiam um stress adicional (Kóvacs, 2010). Os profissionais encontram dificuldades em aceitar a finitude da vida, e sobretudo a impossibilidade de impedir a evolução da doença, envolvendo-se emocionalmente com o sofrimento dos doentes e dos seus familiares perante a terminalidade da vida, sendo que, muitas vezes não se encontram aptos para reconhecer e avaliar os seus sentimentos. A atitude defensiva dos profissionais pode ser explicada pelo tabu social associado ao fenómeno da morte. Assim, mecanismos de defesa como a distância e neutralidade, a racionalização e a negação, são adotados com o intuito de diminuir a possibilidade de se estabelecer um vínculo afetivo, o que pode limitar a perceção e sensibilidade do profissional no que refere às necessidades do doente, nomeadamente o apoio emocional, o que pode revelar algum despreparo na abordagem desta temática junto dos pacientes e familiares (Borges & Mendes, 2012). Quanto maior a impotência sentida pelo profissional, maior a resistência na elaboração do processo de morrer do paciente (Azeredo, 2012). A proximidade da morte de um utente ao qual os profissionais de saúde dedicaram horas de trabalho desencadeia essencialmente sentimentos de tristeza, ansiedade, desânimo, compaixão, impotência, angústia, fracasso, frustração, medo e sofrimento. Sendo que, a duração do internamento, bem como o convívio com os familiares transforma a relação interpessoal num vínculo mais forte, pelo que o sentimento de perda é vivido mais intensamente (Bueno, Corral-Mulato & Santos, 2014).
- 46. 46 A confrontação com o sofrimento dos pacientes e da família é um desafio constante que alimenta um sentimento de impotência, de perda de controlo da situação e angústia diante da iminência da morte, favorecendo o stress crónico que pode resultar na Síndrome do Burnout (Bueno, Corral-Mulato & Santos, 2014), isto é, um fenómeno laboral como reação à tensão emocional e crónica que advém do envolvimento profissional intenso (Bernardo, Rosado & Salazar, 2016), constituída por componentes como a exaustão emocional e mental, a despersonalização, diminuição da realização pessoal e profissional (Tamayo, 1997). 2.7. Estratégias de Autocuidado As estratégias de autocuidado passam por aspetos de autoconhecimento e da dinâmica de equipa. O profissional deve desenvolver a sensibilidade necessária para reconhecer os seus limites, assim como procurar por mobilizar meios funcionais e organizacionais para os contornar. Deve ainda de se consciencializar dos seus sentimentos e necessidades, bem como investir em atividades prazerosas na sua vida pessoal. A coesão e ligação afetiva da equipa, o sentido de compromisso e missão cumprida quanto aos cuidados prestados ao doente e seus familiares, a realização da reunião semanal de equipa onde é proporcionado tempo e espaço para a expressão e partilha emocional, promovendo a introspeção, autoavaliação, autoanálise e feedback e a manutenção de uma atitude positiva e com humor na base de um suporte social, são aspetos que irão reforçar esta necessidade de autocuidado (Bernardo, Rosado & Salazar, 2006). Para além disso, importa que, os profissionais de saúde tenham a oportunidade de libertar as emoções no momento em que as sentem, não as rejeitando nem as ocultando (Portelance, 1990). Especificamente no que respeita ao Burnout, existem fatores protetores que poderão evitar o desenvolvimento da Síndrome, entre os quais, a formação específica em Cuidados Paliativos, a adoção de estratégias de prevenção individuais e/ou de equipa, dedicar tempo o suficiente aos doentes e familiares, desenvolver estratégias de coping face à morte da pessoa doente, desenvolver uma construção de um sentido para a morte, desenvolvimento pessoal, gratificação, satisfação pessoal e profissional (Carvalho, Fonseca & Pereira, 2011). Torna-se emergente a procura e implementação de estratégias terapêuticas na educação para a morte, tais como, sensibilizar o profissional à reflexão das vivências relativas à morte, como por exemplo, a ideação suicida, a aproximação da morte e o processo de perda, bem como, a reformulação continua das crenças e símbolos acerca da morte, fornecer um espaço
- 47. 47 para a expressão de sentimentos, promover o autoconhecimento, e apresentar as várias abordagens teóricas da morte. Por tanto, pretende-se que se proporcione uma reflexão, discussão e compreensão da morte e do processo de morrer. (Bittar & Gonçalves, 2016). Pois, a melhor compreensão desta fragilidade possibilita o atenuar do sofrimento, um maior controlo sobre as emoções, uma maior disponibilidade para o doente e os familiares e uma maior preparação para o enfrentamento da sua própria morte (Rodrigues & Zango, 2012). O profissional que reconhece e assume em si o sentimento de impotência, procurando um sentido para a sua ação de cuidados, elabora eficientemente e eficazmente as suas crenças a respeito da morte (Ferreira, Lime & Souza, 2011). De forma generalizada, aliar à formação contínua em termos profissionais, o investimento na formação em desenvolvimento pessoal, revela maior competência naquilo que são a autovigilância, autorreflexão e automonitorização do equilíbrio, físico, psicológico e emocional do profissional de saúde (Alvarenga & Salazar, 2015). 3. Técnicas de comunicação 3.1. A competência Pessoal Em contexto laboral, importa referir o conceito de competência, consiste num conjunto de habilidades cognitivas, psicomotoras, comportamentais e socio-afetivas, que possibilitam o desempenho exigido face à função e papel associados a uma determinada atividade. Para além destes aspetos, um profissional de saúde, de modo a atingir a sua competência profissional, precisa de conjugar os seus conhecimentos clínicos e técnicos, às suas habilidades relacionais. A competência profissional estará intimamente ligada ao desenvolvimento da competência pessoal, isto é, a sensibilidade para a perceção e compreensão das situações e experiências. Assim, a competência no exercício dos cuidados, pressupõe a aliança dos saberes técnicos ao investimento afetivo para acolher e cuidar das vulnerabilidades do paciente (Collieère, 1982). A competência pessoal surge das caraterísticas pessoais do indivíduo, entre as quais, a escuta, sensibilidade e capacidade de tomada de decisão, ação e empatia. O profissional de saúde deverá confiar e acreditar nestas suas caraterísticas de forma a compreender o problema e identificar os meios de o resolver. A intuição, autoridade, iniciativa aliadas à formação e experiência, compõem a competência pessoal. Com base na competência pessoal, constrói-se a competência profissional, portanto, a sensibilidade para compreender as situações de cuidados, a capacidade de discriminação face às situações de risco, a abertura aos valores do outro, o
- 48. 48 desenvolvimento de um sentido esclarecido de ética, a capacidade de estabelecer uma relação de confiança com a pessoa cuidada. Deste modo, a competência profissional será resultado do desenvolvimento da personalidade, das experiências vivenciadas, da formação, bem como, das exigências, desafios e oportunidades proporcionados em ambiente de trabalho, mobilizando os conhecimentos e selecionando os recursos, integrando-os e transformando-os no contexto profissional (Phaneuf, 2005). 3.2. Atitudes e comportamentos O ato de comunicar é uma forma de influenciar, pela emotividade que a carateriza e pelas reações que desencadeia. Em situação de doença, a pessoa encontra-se particularmente fragilizada, pelo que, irá ser influenciada pela postura, atitude, maneira de ser e estar, pela presença, tom de voz e intencionalidade do profissional de saúde. Neste sentido, o profissional de saúde tem o dever de agir de forma respeitosa, autêntica e responsável (Egan, 1987). O profissional de saúde tem a responsabilidade de passar ao paciente um sentimento de segurança, estando perante alguém competente e fiável, que a partir da relação de confiança irá estabelecer uma aproximação, para ajudar na toma de consciência dos sentimentos e dificuldades (Phaneuf, 2005). A comunicação não-verbal assume uma importância extrema na relação com o doente, uma vez que, pode complementar e reforçar a mensagem transmitida verbalmente, ou pelo contrário, descredibilizá-la, caso não existe coerência e consistência entre o verbal e não verbal. Não existindo congruência entre estes dois aspetos, o comportamento não-verbal é considerado mais genuíno e por isso tendencialmente mais tido em conta. Quanto maior for a componente emocional das interações, maior importância será atribuída à comunicação não-verbal (Neto, Querido & Salazar). O comportamento não-verbal do doente deve ser tido em consideração por parte do profissional de saúde, como forma de demostrar disponibilidade e interesse para que sejam abordados aspetos mais subjetivos e psicológicos do seu sofrimento, favorecendo o facto da intervenção ser focado no doente (Neto, Querido & Salazar). 3.3. A postura e atitudes corporais A direção do corpo e da cara são indicadores da predisposição que o profissional deposita no estabelecimento da relação com a pessoa cuidada. Uma postura adequada favorece
- 49. 49 a interação, sendo que, qualquer movimentação repentina poderá perturbar essa interação. Neste sentido, virar a cara e o corpo na direção da pessoa, demostra empenho, interesse e escuta. As costas e ombros direitos passam a sensação de segurança e confiança. A inclinação ligeira do tronco para a frente transmite a sensação de preocupação e vontade genuína de ajudar. Deve de ser evitado cruzar os braços e pernas, pois dá a ideia de desinteresse, sensação de barreira e defesa (Neto, Querido & Baltazar). O profissional de saúde deve ter a sensibilidade para avaliar como é que a pessoa cuidada se sente em relação à sua postura, mantendo-se atenta às suas reações, expressões e movimentos de aproximação ou recuo (Egan, 1987). 3.4. Os gestos/A distância Os gestos dos profissionais de saúde também traduzem o estado interior e o envolvimento da relação. Bater as pernas, morder os lábios ou cruzar os braços e as pernas, demostram pouco à vontade, falta de segurança e rigidez. É necessário que o profissional de saúde tenha em atenção a postura que adota de forma a não impossibilitar a expressão de uma relação aberta (Carlson, 1988). A proximidade física pressupõe aceder ao espaço íntimo do outro, sendo que é desafiante definir a distância correta e necessária. Aceder ao espaço da pessoa cuidada, significa estabelecer um registo de confiança através do respeito, possibilitando a troca afetiva e o suporte emocional para gerir a dor e lidar com o processo de morte. Assim, a proximidade física favorece a proximidade afetiva e as trocas significativas na relação de ajuda. A distância e a postura permitem ao profissional colocar-se ao alcance da necessidade da pessoa cuidada, como por exemplo, sentar de forma inclinada na direção da pessoa, para estar ao nível da pessoa acamada. A confiança e segurança na postura do profissional permite uma comunicação aberta e autêntica (Pierson, 1999). 3.5. O contacto visual A intensidade do olhar e a manutenção do contacto visual influenciam o impacto da presença do outro (Neto, Querido, Salazar, 2016). Por norma, os doentes associam o contacto visual como demostração de atenção e escuta interessadas, e como tratando-se de alguém mais sincero e honesto. A duração e intensidade do contacto visual são variáveis importantes. Quando se trata da transmissão de notícias com maior impacto emocional, torna-se primordial manter o contacto visual, através de um olhar franco e direto, de forma a assegurar a confiança e segurança necessária nesse momento mais delicado, promovendo uma comunicação aberta.
- 50. 50 Olhar a pessoa nos olhos transmite a sensação de força e eficácia e suscita a que esta se sinta interpelada, envolvida e tendencialmente expressiva. Quando o doente se emociona, o olhar deve de ser desviado, pois a intensidade do mesmo pode transmitir desconforto e constrangimento. O contacto deve de ser procurado e estabelecido ao nível da posição do doente, isto é, muitos dos utentes encontram-se acamados, pelo que, o profissional deve de procurar uma postura em que não haja sensação de sentimento de inferioridade (Neto, Querido, Salazar, 2016). A intensidade do contacto visual deve de ser mediada, de forma a que, por um lado, não seja entendida como invasiva e intrusiva, ou pelo contrário, como um olhar distante e desinteressado. As palavras não já não as suficientes para dar sentido à situação delicada e sensível em que vivem os pacientes em contexto dos cuidados paliativos, pelo que, a comunicação não-verbal através do olhar tem a capacidade de transmitir que a pessoa não está sozinha na dor e no sofrimento (Pierson, 1999) 3.6. A Expressão facial A expressão facial traduz o envolvimento e empenho pessoal que o profissional deposita na relação de ajuda, uma vez que é carregada de emoção (Pierson, 1999). A capacidade expressiva observa-se por meio do sorriso, franzir das sobrancelhas, das pregas da testa e do nariz, do cerrar das maxilas dos lábios, dos bocejos, que traduzem espanto, interesse, rejeição ou frustração, isto é, reações súbitas que transparecem involuntariamente. O sorriso genuíno, envolvendo os olhos e a boca, demostra um verdadeiro interesse, esperança e sentido de compromisso. O franzir das sobrancelhas, poderá ser interpretado como sinal de preocupação, surpresa ou irritação (Neto, Querido & Baltazar, 2016). A camuflagem das emoções prejudica a autenticidade da comunicação, por outro lado, nem sempre temos consciência da expressão que fazemos, sendo que, as mensagens faciais involuntárias podem dizer mais do que as palavas. É importante que a expressão facial do profissional vá ao encontro do estado emotivo da pessoa cuidada (Ekman, 1972). 3.7. A voz O sentido das palavras é também transmitido a partir do som da voz que irá demostrar a reação e emoção implícita. A voz deve de estar num tom calmo, firme e respeitoso, perante a expressão de angústia e sofrimento da pessoa cuidada. O tom seguro da voz, transmite autoconfiança e autoafirmação, o que terá um efeito positivo na relação terapêutica. O ritmo é um indicador importante no som da voz, no sentido em que, um ritmo acelerado traduz
- 51. 51 nervosismo, bem como, uma resposta dada apressadamente, pode ser entendida como falta de cuidado e até de respeito. Pelo contrário, um ritmo lento pode ser sinal de aborrecimento e desinteresse. Assim, o ritmo a que deve decorrer a conversação, pretende-se que não seja nem acelerado nem lento, possibilitando uma adaptação às necessidades físicas e psicológicas da comunicação (Long, 1992). 3.8. O silêncio O silêncio representa uma estratégia de comunicação de carater produtivo, sendo que o maior desafio se prende em determinar quando e como utilizá-lo. O silêncio pode significar uma demostração de respeito para com a outra pessoa, beneficiando a capacidade de reflexão e introspeção no contacto com as emoções. O silêncio é uma parte integrante das trocas interpessoais, sendo necessário um uso adequado e construtivo. Neste sentido, o profissional de saúde desenvolve a sensibilidade para percecionar a pertinência e necessidade de introduzir o silêncio, mediante a situação e emoções em causa. A escuta sobrepõe o silêncio, havendo uma atenção direcionado ao outro, camuflando os próprios pensamentos e emoções. Esta atitude assertiva, transmite uma sensação de tranquilidade. Devem ser evitados os silêncios demasiados prolongados ou com demasiada frequência, de forma a não resultar num constrangimento. O silêncio não deve pressionar a pessoa, pelo contrário, deve de servir como um tempo para interiorizar aquilo que foi devolvido, bem como, para organizar o discurso (Phaneuf, 2005). A incorreta gestão do silêncio, pode resultar num bloqueio da comunicação, fazendo com que a pessoa se feche nos seus pensamentos. Por vezes, existe a dificuldade em compreender e interpretar a intenção e o significado dos silêncios, exigindo uma perseverança por parte do profissional. Na relação de ajuda, o silêncio não se opõe à palavra, mas acrescenta- a e acompanha-a. Assim, pode falar-se em diferentes tipos de silêncio. O silêncio aberto torna a pessoa disponível para as suas emoções para o que o outro exprime e manifesta, representando um tempo de pausa e reflexão. Pode ainda significar o contacto e expressão de um transbordar de emoções. O silêncio fechado implica um bloqueio no contacto com o outro, exprimindo um mal-estar e constrangimento. Por norma, este tipo de silêncio poderá ser caracterizado por sentimentos como o medo, rancor, frustração e revolta. Mediante este cenário, o profissional de saúde deve procurar entender que tipo de ressonância e reação são suscitados em si, tendo em consideração como não sendo um ataque pessoal, e posteriormente procurar esclarecer e clarificar o que motivam esses sentimentos. O silêncio neutro traduz-se pelo desinteresse e
- 52. 52 distanciamento em relação à outra pessoa, encontrando-se a pessoa centrada em si e indiferente aos outros e ao que se passa à sua volta (Phaneuf, 2005). De forma geral, existe a tendência para que os profissionais de saúde tenham dificuldades em tolerar e gerir o silêncio, sentindo-o como um vazio que gera alguma ansiedade, pois é entendido como o limite dos seus recursos e falta de controlo sobre a situação (Phaneuf, 2005). 3.9. O toque O toque um comportamento não-verbal de uma importância significativa que se traduz na maior proximidade de caráter íntimo e pessoal, na interação entre o profissional e o doente, com o propósito de complementar a intenção da mensagem que é transmitida, demostrando a escuta e o acolhimento do sofrimento partilhado. É ainda relevante, diferenciar e distinguir o toque técnico do toque afetivo. O toque técnico acontece mediante a realização de procedimentos técnicos. O toque afetivo surge no sentido do reforço da proximidade técnico- doente, em sequência de um momento de maior tensão emocional (Neto, Querido & Salazar, 2016). +O toque intencional, como por exemplo, na mão, no ombro ou no braço, é parte integrante da relação de cuidado, uma vez que, poderá ser um fator facilitador na abertura e à vontade da pessoa cuidada. As utilidades do toquem variam entre a intenção de captar a atenção, manifestar interesse, suportar o que foi transmitido por palavras, tranquilizar e reconfortar a pessoa, ou seja, servindo como suporte dos momentos de forte emotividade, e reforçando a qualidade da relação (Bradley & Edinber, 1982). Há que saber julgar as situações, de modo a definir a pertinência do toque, mediante a intensidade da situação, a disponibilidade da pessoa. Poderá existir alguma resistência ou até mesmo rejeição por parte da pessoa cuidada em relação ao toque, pelo que, o profissional deve de estar atento às reações e manifestações, observando e questionado, de forma a ajustar o seu comportamento. Também o profissional de saúde pode não se sentir à vontade com esse gesto, sendo algo útil, mas ainda assim não obrigatório. O profissional deve de ser fiel a si mesmo, preservando a autenticidade e genuinidade com que estabelece a relação, e ainda questionar-se e refletir acerca das razões pelas quais se sente pouco à vontade com esse tipo de contacto físico (Anderson, 1990).
- 53. 53 3.10. Clima comunicacional Podem existir disparidades entre a mensagem transmitida e a linguagem corporal, sendo que a comunicação não-verbal é retida com maior impacto do que aquilo que é expresso por palavras. É imprescindível encontrar o maior consenso possível entre a comunicação verbal e a não verbal, sendo que, para isso importa considerar o clima comunicacional, isto é, o contexto e condições onde se desenvolve a relação. A qualidade do clima comunicacional está dependente de fatores como a sobrecarga e pressão sobre qual os profissionais de saúde poderão estar a trabalhar, bem como pelo sofrimento inerente à situação em que o doente se encontra. No entanto, é da responsabilidade do profissional influenciar a situação para a modificar o mais favorável possível, a partir da maneira como este aborda o doente e as suas dificuldades (Moyson, 1996). 3.11. A comunicação funcional A comunicação funcional carateriza-se pela partilha, escuta e expressão, envolvendo um interesse, disponibilidade, criatividade e sensibilidade pelo outro e pelas suas necessidades. É cultivado o pensamento convergente, de modo a focar a pessoa cuidada, dando-lhe o poder da palavra. Assim, a comunicação é simples, concisa, precisa, adaptada e eficaz, o que traduz a sua funcionalidade. Trata-se de uma comunicação humana, calorosa e eficiente, com base na recolha de informação, planificação dos cuidados, transmissão de informação e compreensão da doença e da pessoa, com rigor sobre os detalhes. Uma das premissas deste tipo de comunicação, centra-se na apresentação adequado do profissional, indicando as suas funções e objetivos no processo de cuidados do doente, o que terá um efeito de acolhimento junto deste (Phaneuf, 2005). A comunicação funcional tem por base duas componentes: as atitudes de recetividade e as atitudes de partilha. As atitudes de recetividade, sendo estas, verbais e não verbais, dizem respeito à abertura e atenção ao outro, o contacto visual manifestando o seu interesse, a linguagem corporal com indicação de uma atitude positiva, uma expressão facial serena e sorridente ou séria e atenta. Juntando a estas variáveis, considera-se a sincronização, como sendo uma abordagem que consiste na adoção de uma atitude ou comportamento o mais semelhante da pessoa cuidada. A sincronização revela-se útil no sentido em que favorece a criação da relação com base na confiança mútua. As atitudes de partilha desenvolvem
- 54. 54 estratégias nas relações interpessoais, entre as quais, o recurso à síntese, as questões, as respostas-reflexo, o uso de palavras ou frases curtas (Phaneuf, 2005). O questionamento é uma estratégia complexa que exige a recolha de informação delicada, onde o profissional de saúde confirma as suas perceções no que refere à compreensão da situação em que o doente se encontra. A recolha de informação, de forma não indiscreta e intrusiva, possibilita a planificação dos cuidados personalizados e a tomada de consciência junto dos doentes (Phaneuf, 2005). As questões fechadas são mais direcionadas e de resposta limitada, possibilitando o acesso a uma informação mais precisa, factual e objetiva, no entanto, não facilitam o decorrer do diálogo. As questões abertas são então mais complexas, pois suscita uma resposta mais elaborada e completa que pode desencadear a expressão de emoções e de sentimentos. A sua não diretividade representa uma ferramenta para o processo de relação de ajuda, com base num diálogo mais dinâmico. As questões abertas são deste modo enriquecedoras na troca comunicacional. De entre as questões abertas, as questões narrativas consistem nas questões acerca do desenrolar dos acontecimentos, as questões descritivas vão ao encontro dos detalhes desses acontecimentos, as avaliativas surgem com a necessidade de uma apreciação ou opinião, as comparativas colocam em paralelo dois pontos de vista da situação, as questões explicativas permitem acrescentar uma informação útil por meio da reformulação, e por fim, as questões de clarificação procuram validar detalhes suplementares (Phaneuf, 2005). 3.12. A escuta A escuta é um processo complexo, complementar à observação, através de uma atitude de presença, disponibilidade e atenção no acolher do sofrimento, de forma a favorecer a expressão da totalidade da mensagem. Em contexto de cuidados, importa compreender toda a situação, de modo a não negligenciar nenhum aspeto significativo. O profissional de saúde deve incentivar a pessoa a expressar acerca das suas experiências, a falar da sua dor, dos seus comportamentos e reações, bem como, dos seus pensamentos e emoções, pois exprimir-se abertamente poderá ter o efeito de libertar a tensão e diminuir a ansiedade associada a toda a circunstância, ajudando na organização do pensamento e compreensão da situação. O foco do profissional será não permanecer na superficialidade do que é transmitido pelo doente, mas sim compreender a reação afetiva por de trás da partilha (Phaneuf, 2005).
- 55. 55 3.13. Os sentimentos e emoções A comunicação e relação desenvolvidas em contexto de cuidados, vem a desencadear sentimentos intensos de tristeza, de impotência, de frustração por parte dos profissionais. Face a esta realidade importa que os mesmos reconheçam e aceitem tais sentimentos, de modo a apreender as situações e orientar as ações, ou seja, a gestão construtiva daquilo que se sente e como se sente (Phaneuf, 2005). Os profissionais deixam-se levar pela tristeza, no sentido em que, são criados laços afetivos profundos, pelo sofrimento envolvido ao investimento que é dedicado na prestação de cuidados. A impotência surge de a impossibilidade do profissional controlar ou alterar os factos, no entanto, o profissional deve manter o foco no papel ativo e imprescindível que desempenha em todo o processo. O facto do profissional se empenhar na prestação de cuidadas e o doente não se mostrar cooperante, pode estar na origem do sentimento de frustração. Deve ser respeitada esta vontade, deixando evidente que o profissional respeita e continua disposto e disponível. Esta atitude não deve ser tida como um fracasso atribuído à falta de capacidades ou competências, não colocando causa a sua confiança e segurança. 3.14. Aconselhar e dar informação Ao aconselhar e dar informação pressupõe ao profissional a sensibilidade deste identificar as necessidades do indivíduo, compreendendo-o e reconhecendo o direito de ser esclarecido acerca do que se passa com ele, dando assim poder de escolha (Chalifour, 2008). 4. Estratégias de Coping De acordo com a perspetiva cognitivista, o coping define-se pelo conjunto de fatores e esforços cognitivos e comportamentais, num processo complexo e multidimensional em constante mudança que reúne condições suficientes para que o indivíduo reduza, minimize, controle, domine, tolere, enfrente e supere os fenómenos adversos, que colocam em causa os seus recursos pessoais (Folkman & Lazarus, 1984). O indivíduo vai fazendo uma gestão do esforço colocado para ultrapassar a situação adversa, sendo que, poderá não resultar (Lazarus, 1993). Perante o acontecimento adverso, é atribuído um significado psicológico, que vai depender das experiências e caraterísticas pessoais do sujeito. Pelo que, o stress vivenciado poderá não estar somente associado ao evento em si, mas também à resposta ao mesmo (Serra, 2007).
- 56. 56 Tratando-se de um processo de resposta e reação conscientes a um acontecimento externo negativo, o uso repetido de determinadas estratégias de coping constitui-se como um estilo de coping (Cowen, Gath, Gelder & Mayou, 1996), refletindo a tendência para responder de uma forma particular perante uma circunstância específica (Carver & Scheier, 1994). De acordo com Folkman e Lazarus (1980) o coping é um processo dinâmico que se altera consoante a interação, pelo que, considera-se que a utilização de estilos de coping, pela sua frequência e repetição, não possibilitam o ajustamento e adaptação à mudança. As estratégias de coping focado no problema consistem na possibilidade de se realizar algo construtivo que reverta a situação adversa, alterando a relação entre o indivíduo e o ambiente, entre as quais, o coping ativo ou resolução de problemas diz respeito à iniciativa e proatividade em iniciar uma acção com a finalidade de reunir esforços para enfrentar e remover a fonte de stress; o planear refere-se à reflexão que é feita em volta dos esforços que poderão vir a dar resposta ao problema; utilizar suporte instrumental significa recorrer a recursos, procurando ajuda, informações, conselhos e sugestões acerca do modo de agir perante o evento stressante (Carver, 1997). As estratégias de coping focado na emoção consistem na impossibilidade de alterar o acontecimento, focando a regulação do estado emocional (Lazarus, 1980), tais como, utilizar suporte social emocional, isto é, recorrer ao suporte emocional de outrem; a reinterpretação positiva, que corresponde, a uma visão holística que possibilita ressignificar e considerar perspetiva positiva da situação, retirando o melhor dela; a auto-culpabilização consiste na culpa, crítica e responsabilidade que a pessoa atribui a si próprio; a aceitação consiste em aceitar a situação como um acontecimento possível e real; a expressão de sentimentos corresponde à consciencialização do stress emocional e pessoal, e como tal, da necessidade de alivar a tensão através da partilha dos sentimentos; a negação é a tentativa de negar o acontecimento stressante; a auto distração refere-se ao desinvestimento mental do objetivo com que o stressor está a interferir; desinvestimento comportamental remete para a desistência de enfrentar e contornar a problemática; o uso de substâncias corresponde a um desinvestimento do objetivo através do uso do álcool e drogas; o humor consiste em fazer piadas em volta do elemento stressor (Carver, 1997). De forma a ligar e gerir a proximidade com a fragilidade humana, os profissionais de saúde, focados na estratégia no problema, recorrem à gestão participativa, ao aperfeiçoamento do conhecimento e às reuniões de equipa com a finalidade de partilhar e expor as dificuldades
- 57. 57 em grupo, favorecendo as estratégias de valorização e qualificação e consequentemente, melhorando a prestação de cuidados. Por outro lado, com foco na emoção, salienta-se o recurso à religiosidade ou espiritualidade e o suporte social no seio íntimo e pessoal (Gomes, Passos, Rodrigues, Santos & Santos, 2016). As estratégias de coping nem sempre são as mais adequadas e eficientes, mas também poderão ser funcionas e preventivas do stress inerente (Hesbeen, 2000). O ambiente de trabalho favorável juntamente a adoção de uma comunicação assertiva, traduzem-se numa maior realização profissional, e consequentemente, a menores níveis de stress (Amaro & Jesus, 2005). Existe ainda, uma relação positiva entre o comportamento assertivo e as estratégias de coping ativo e planificação (Silva, 2005). O coping altera-se mediante as mudanças que decorrem das situações, adequando-se às circunstâncias da mesma e levando à adaptação e ajustamento individual. Portanto, o coping encontra-se diretamente relacionado ao contexto, à interação ativa entre o sujeito e o meio, sugerindo uma avaliação e reavaliação constante e permanente (Holahan & Moos, 1987). Sendo que, de acordo com diversos autores, o recurso a estratégias de coping focado no problema, é a melhor forma de para se lidar com o stress, pois trata-se da adoção de uma atitude ativa perante a resolução do problema, o que se converte numa estratégia adaptativa e saudável. Contrariamente, as estratégias de coping disfuncionais correspondem ao denominado de coping evitante, que são então as estratégias menos eficientes e eficazes na forma de lidar com o stress, entre as quais, a negação, o uso de substâncias, o desinvestimento comportamental, e a auto- distração (Folkman & Lazarus, 1985). Uma estratégia é considerada como efetiva quando tem a capacidade de minimizar os sentimentos desconfortáveis, a sensação de ameaça ou perda (Gomes, Passos, Rodrigues, Santos & Santos, 2016). As estratégias de coping mais utilizadas frente ao processo de morte e morrer são a resolução de problemas, suporte social e reavaliação positiva. Sendo que, esta última está associada a uma forma eficaz de lidar com stress ocupacional, evitando que o stress interfira no desempenho das funções, assim como, na vida pessoal (Costa, Silva & Sousa, 2018). Num estudo observacional, analítico, transversal com abordagem quantitativa desenvolvido num serviço de Cuidados Paliativos, concluiu que o abordar com doentes acerca da morte e lidar com o seu sofrimento físico e psicológico, representavam as maiores dificuldades para os profissionais de saúde. No desenrolar do estudo, a estratégia mais utilizada terá sido a resolução de problemas, seguida do apoio social. As estratégias utilizadas em ambiente de trabalho são:
- 58. 58 estabelecer e manter diálogo, colocar-se no lugar do outro e a entreajuda (Capelas, Coelho & Azevedo, 2018). 5. Civilidade A civilidade é um comportamento que revela cortesia, sensibilidade, respeito, valorização e consideração pelos outros, tendo por base o senso de obrigação em agir de acordo com aquilo que é considerado como certo, colocando em segundo plano os interesses individuais em prol dos interesses comuns (Billante & Saunders, 2002). Segundo Sistare (2004), a civilidade requer tolerância, escuta e discussão de pontos de vista diferentes, fomentando a liberdade de expressão. A civilidade promove o funcionamento cognitivo eficaz, o que leva a um maior desempenho e utilidade (Hwang, 2009). A civilidade vai depender de algumas variáveis, tais como, a implementação de regulamentos e legislação que defendam o sentido de respeito e entreajuda, a disponibilidade dos elementos das equipas na resolução de problemas, o fornecimento de recursos que fomente o espírito de equipa e por fim, o desempenho do papel de líder considerado como exemplo a seguir e como referência na prática de comportamentos de civilidade (ONS Connect, 2005). Assim, de forma a promover esta prática existem princípios que devem ser levados em consideração, nomeadamente (Lilly, 2017): Princípio 1 – Identificar o impacto emocional dos eventos percecionados com stressores e ou ameaçadores; Princípio 2 – Promover momentos informas onde se reúnam os elementos de equipa; Princípio 3 – Fornecer feedback, devolvendo informação relevante de modo a combater o sentimento de incerteza; Princípio 4 – Transmitir a mensagem através dos vários meios, de forma a focar o assunto ao invés das caraterísticas individuais do sujeito, salvaguardando o respeito pelo outro; Princípio 5 – Consciencializar as próprias ações, inclusive as negativas, tendo a iniciativa de as corrigir sempre que possível e necessário; Em contexto de trabalho, vai fomentar e promover o desenvolvimento de confiança, empatia, relações interpessoais, aceitação, cooperação e resolução mais justa dos conflitos (Andersson & Pearson, 1999). Sendo a civilidade uma parte integrante do clima organizacional, os resultados individuais terão impacto nos resultados da organização (Carr, Schmidt, Ford e
- 59. 59 DeShon, 2003; Johns, 2006; Parker et al. al., 2003), nomeadamente, semear o respeito pelo outro afeta positivamente a confiança entre a equipa de trabalho ((Laschinger & Finegan, 2005), contrariamente, o desrespeito poderá resultar num clima de tensão e mau estar entre os membros (Pinel & Paulin, 2005). A civilidade em contexto organizacional inclui esforços coletivos direcionados a objetivos comuns que irão contribuir para a eficácia organizacional (Brief, Guzzo & Kopelman, 1990). Assim, a equipa encontra-se mais propensa a desenvolver atitudes altruístas, instalando- se uma entreajuda em que cada elemento se interessa por incentivar e motivar o próximo (Erez & Porath, 2009). A civilidade entre colegas de trabalho vai resultar numa ferramenta eficaz na redução do desgaste, pois a interação entre estes representa um recurso na gestão dos desafios que compõe a profissão, potenciando a energia, envolvimento e capacitação. A civilidade gera uma sensação de bem-estar e proporciona atitudes mais positivas em meio laboral, nomeadamente, despertando energia, entusiamo e motivação pelas funções desempenhadas (Erez & Porath, 2009), bem como, no que respeita ao compromisso e satisfação no local de trabalho (Chiaburu e Harrison 2008; Cortina et al. 2001; Trudel 2010). Neste sentido, a civilidade está associada a uma maior eficácia profissional (Halbesleben, 2006; Leiter & Maslach, 1988). As relações interpessoais têm implicações importantes para o funcionamento psicológico, comportamental e social dos trabalhadores, neste sentido, os níveis de civilidade evidenciam a importância do apoio social como um recurso importante para a redução e prevenção do stress no trabalho (Leiter, Day & Laschinger, 2012). As interações sociais positivas, nomeadamente pelo desenvolvimento do apoio emocional, fomentam o sentimento de segurança, confiança e sentimento de pertença, criando-se um ambiente propício à expressão de sentimentos, reconhecimento das dificuldades, aceitação de feedback (Edmondson, 1999), contribuindo para o maior acesso aos recursos instrumentais, como a energia, conhecimento e valorização das capacidades do outro (Edmondson, 1999). As relações sociais positivas entre os membros da equipa estão também associadas a maiores níveis de empenho (Bakker, Albrecht & Leiter, 2011), compromisso organizacional (Wanberg, Kammeyer-Mueller e Marchese, 2006), confiança na gestão (Holste, & Fields, 2010) e satisfação no trabalho (Simon, Judge & Halvorsen-Ganepola, 2010).
- 60. 60 Parte II – Estudo Empírico
- 61. 61 2. Método No presente capítulo será descrito o conteúdo metodológico do estudo de investigação, nomeadamente no que refere à pertinência, bem como os objetivos e hipóteses a que se propõe, a caracterização dos participantes, assim como a descrição dos procedimentos e instrumentos. Trata-se de um estudo inserido num paradigma associativo, nomotético ou quantitativo, transversal e de recolha por inquérito. 2.1. Objetivos de Investigação e Hipóteses O objetivo geral da presente investigação pretende verificar se as técnicas de comunicação, na equipa interdisciplinar em Cuidados Paliativos, promovem o desenvolvimento de estratégias de coping adaptativas, através da mediação da civilidade na equipa de trabalho. Neste sentido, como objetivos específicos pretende-se: verificar se uma maior utilização de técnicas de comunicação promovem o desenvolvimento de estratégias de coping adaptativas; verificar se maiores níveis de civilidade promovem estratégias de coping adaptativas; verificar se o efeito da interação entre da civilidade e as técnicas de comunicação promovem a utilização de estratégias de coping adaptativas. H1: Quanto mais elevada a utilização das técnicas de comunicação terapêuticas, mais estratégias de coping adaptativas serão utilizadas na relação profissional-doente.; H2: Uma maior utilização das técnicas de comunicação terapêuticas contribuem para maiores níveis de civilidade entre a equipa; H3: Maiores níveis de civilidade estão associados à maior utilização de estratégias de coping adaptativas; H4: A civilidade medeia a relação entre as estratégias de comunicação terapêuticas e as estratégias de coping.
- 62. 62 Figura 1. Modelo de Investigação 2.2. Participantes O presente estudo recorreu a uma amostra por conveniência, isto é, equipas interdisciplinares inseridas em Unidades de Cuidados Paliativos, Equipas Comunitárias de Suporte em Cuidados Paliativos, Equipas Intra-Hospitalares de Suporte em Cuidados Paliativos, incluindo médicos, enfermeiros, psicólogos, assistentes sociais, assistentes espirituais, fisioterapeutas e terapeutas ocupacionais. Foi este o critério de inclusão definido. Os participantes deveriam estar inseridos nas várias Unidades de Cuidados Paliativos da Região de Lisboa. A amostra foi composta por um total de 53 sujeitos. A média de idades obtida foi de 37.2 (DP = 11.4) anos, variando entre um mínimo de 19 e um máximo de 71 anos. A maioria era do género feminino (84.9%), solteira (41.5%) e enfermeiro(a) (41.2%). A antiguidade média na profissão era de 10.2 anos (DP = 8.9), o tempo médio na instituição era de 6.5 anos (DP = 5.4) e a antiguidade média no serviço era de 5.4 anos (DP = 4.8). Detalha-se as características sociodemográficas na tabela 1, a abordagem paliativa na tabela 2 e as várias categorias profissionais dos participantes da nossa amostra na tabela 3. Técnicas de Comunicação Civilidade Coping H1 H2 H3 H4
- 63. 63 Tabela 1. Caraterização Sociodemográfica (N=53) N % Género Feminino 45 84.9 Masculino 8 15.1 Total 53 100.0 Estado civil Solteiro(a) 22 41.5 Casado(a) 15 28.3 União de facto 9 17.0 Separado 3 5.7 Divorciado(a) 4 7.5 Total 53 100.0 Tabela 2. Abordagens Paliativas dos Participantes da Nossa Amostra (N=53) N % Unidade de Cuidados Paliativos 34 79.1 Equipa Intra-Hospitalar de Suporte em Cuidados Paliativos 1 2.3 Outros Serviços com Ações Paliativas 8 18.6 Omissos 10 Total 53 100.0 Tabela 3 Categorias Profissionais dos Participantes da Nossa Amostra (N=53) N % Enfermeiro 21 41.2 Médico 4 7.8 Psicóogo 5 9.8 Assistente Social 3 5.9 Assistente Espiritual 1 2.0 Fisioterapeuta 5 9.8 Terapeuta Ocupacional 1 2.0 Outra 11 21.6 Omissos 2 Total 53 100.0
- 64. 64 2.3. Instrumentos O Questionário desenvolvido para este estudo incluiu uma série de questões sociodemográficas, o instrumento de medição das estratégias de coping Brief Cope, o instrumento de medição da civilidade ECT, e o instrumento que inclui a medição das técnicas de comunicação. O Questionário Sociodemográfico é constituído por questões de escolha múltipla no que refere às características sociodemográficas como a idade, o estado civil, a categoria e situação profissional, nomeadamente há quanto tempo exercem e fazem parte da instituição. De modo a que seja possível medir as estratégias de coping utilizadas pela equipa interdisciplinar em Cuidados Paliativos, aplicamos o instrumento Brief Cope, desenvolvido por Carver (1989), com base no modelo de auto regulação comportamental e do modelo proposto por Lazarus e Folkman (1980), onde é solicitado aos participantes que respondam mediante a forma como lidam e gerem os problemas que surgem em suas vidas. No presente estudo encontra-se a versão reduzida e adaptada à população portuguesa por Ribeiro e Rodrigues (2004). Segundo os atores, o questionário pode ser ajustado ao interesse e propósito do estudo, sendo que, é possível alterar e ajustar os tempos verbais. É constituído por 14 escalas, estando adaptada à investigação em contexto de saúde, o que se deve à sua redução e diversidade de estratégias de coping, sendo estas: coping ativo, planear, utilizar suporte instrumental, utilizar suporte social emocional, religião, reinterpretação positiva, auto culpabilização, aceitação, expressão de sentimentos, negação, auto distração, desinvestimento comportamental, uso de substâncias e humor. As opções de resposta compõem-se de “0 a 3”, o que corresponde respetivamente a, “nunca faço isto” até “faço sempre isto” (Ribeiro & Rodrigues, 2004). No que refere aos níveis de consistência interna da versão original, os valores de alfa apresentados são os seguintes: coping ativo (0,68), planear (0.73), reinterpretação positiva (0.64), aceitação (0.57), humor (0.73), religião (0.82), utilizar suporte emocional (0.71), auto- distração (0.71), negação (0.54), expressão de sentimentos (0.50), uso de substâncias (0.90), desinvestimento comportamental (0.65), auto-culpabilização (0,69). Quanto aos níveis de consistência interna, relativamente à versão portuguesa, os valores de alfa para as 14 dimensões do Brief Cope são os seguintes: coping ativo (.65), planear (.70), reinterpretação positiva (.74), aceitação (.55), humor (.83), religião (.80), utilizar suporte emocional (.79), utilizar suporte instrumental (.81), auto-distração (.67), negação (.72), expressão de sentimentos (.84), uso de substâncias (.81), desinvestimento comportamental (.78) e auto-culpabilização (.62).
- 65. 65 A Escala de Civilidade de Trabalho (ECT), é uma tradução e adaptação à população portuguesa (Nitzsche, 2015), constituída por oito afirmações que pretendem verificar as condições que devem estar reunidas para que a civilidade esteja presente no ambiente de trabalho, entre as quais, o respeito mútuo, a aceitação, a cooperação, as relações interpessoais de apoio e a resolução de forma justa dos conflitos. As respostas remetem para o grau de concordância numa escala de Likert de 0 a 5, que correspondem respetivamente, a “Discordo fortemente” até “Concordo fortemente”. (Osatuke, 2009). A escala original representa um valor de Alfa de (0.93), já a versão adaptada à população portuguesa, regista um valor de α (.88), ou seja, ligeiramente inferior ao valor obtido pelos autores originais da escala (Osatuke et al., 2009; α =.93). A razão destas diferenças pode ser, eventualmente devido a diferenças culturais, tendo em conta que o estudo original foi realizado nos EUA. Ainda assim, vários autores (Leiter et al., 2010; Leiter, Laschinger et al., 2011; Leiter, Nicholson et al., 2011; Leiter et al., 2015), que realizaram estudos com amostras de profissionais de saúde no Canadá, reportaram valores de α de .84 a .89 para a ECT. De forma a responder aos objetivos estabelecidos para a variável das técnicas de comunicação, foi aplicado um questionário de Comunicação Terapêutica. A escala, correspondente a um questionário composto por questões relacionadas com aspetos caraterizadores da comunicação terapêutica, as técnicas de comunicação e atitudes facilitadoras da mesma. Trata-se, por tanto de um questionário com questões fechadas de escolha múltipla e escalas de Likert, cujas opções de resposta variam nos seus extremos entre “concordo totalmente” e “discordo totalmente” (Chalifour, 2008 & Phaneuf, 2005). Esta escala permite caracterizar as técnicas de comunicação e as atitudes mais utilizadas por cada participante. Na presente investigação, a consistência interna dos instrumentos foi analisada através do coeficiente de consistência interna Alfa de Cronbach, que variou entre um mínimo de .30 (inaceitável) na dimensão suporte instrumental do Brief COPE a um máximo de .89 (bom) na escala de Civilidade. As subescalas com valore inferior a .60 não foram consideradas nos procedimentos estatísticos subsequentes. A informação detalhada para cada escala encontra-se na tabela 4. A categorização dos valores de Alfa segue o referenciado em Hill (2009). Especificamente acerca da escala de técnicas de comunicação, de entre as muitas que constam do questionário, foram consideradas a escuta e o aconselhar e dar informação, uma vez que, as restantes não apresentavam uma uniformidade na medição dos itens a nível psicométrico.
- 66. 66 Tabela 4. Consistência Interna dos Instrumentos Utilizados Original Adaptação Estudo Brief COPE Religião 0.82 0.80 0.86 Expressão de Sentimentos 0.50 0.84 0.81 Humor 0.73 0.83 0.78 Uso de Sustâncias 0.90 0.81 0.72 Reinterpretação Positiva 0.64 0.74 0.70 Coping Ativo 0.68 0.65 0.62 Auto-distração 0.71 0.67 0.59 Suporte Social Emocional 0.71 0.79 0.53 Desinvestimento Comportamental .65 .78 .50 Planear .73 .70 .48 Aceitação .57 .55 .44 Negação .54 .72 .36 Auto-culpabilização .69 .62 .35 Suporte Instrumental .64 .81 .30 Técnicas de comunicação Escuta -- -- .82 Aconselhar -- -- .82 Civilidade .93 .88 .89 2.4. Procedimentos Nos termos e para os efeitos do disposto na APA (American Psychology Association), e do RGPD - Regulamento Geral de Proteção de Dados, tal como descrito no consentimento informado constante do Anexo II, procedemos à realização de uma declaração de consentimento informado (Anexo II) a solicitar a participação das diversas equipas integradas nas Unidades de Cuidados Paliativos, dos vários serviços de saúde na região de Lisboa. Nesse documento está expresso quais os objetivos do estudo, bem como a participação voluntária, o compromisso ao sigilo e privacidade da identidade dos participantes. Seguidamente, procedeu-se a solicitação da autorização dos autores das escalas de Coping e Comunicação Terapêutica, para a sua utilização. O projeto de dissertação foi submetido à Comissão de Ética do CIP - Centro de investigação em Psicologia, de modo a obter o seu parecer em como estão reunidas todas as condições necessárias para avançar com a realização do estudo.
- 67. 67 O passo seguinte foi pesquisar as instituições que integrem uma Unidade, uma Equipa Intra-Hospitalar, ou uma Equipa Comunitária de Suporte em Cuidados Paliativos, para assim entrar em contato com as mesmas. O primeiro contato com as instituições foi feito via correio eletrónico, onde foi apresentado e contextualizado o projeto de investigação, seguindo em anexo o Consentimento Informado. Posteriormente, e segundo a indicação e sugestão do feedback obtido, procedeu-se à submissão do projeto à Comissão Administrativa e Ética dos hospitais. Numa fase final, tendo já efetuado a apresentação do projeto e obtidos os consentimentos informados, procedeu-se à aplicação dos instrumentos. Foi feita a recolha de dados pela investigadora presencialmente, assegurando-se os princípios éticos e disponibilizando-se ao esclarecimento de dúvidas. A recolha foi feita a cada profissional de saúde em particular, em local que permitiu um preenchimento sigiloso, sendo a investigadora a única pessoa a ter acesso aos dados disponibilizados. Posteriormente, procedeu-se a análise dos mesmos. Após tratamento de dados, foi proposto à instituição uma sessão de apresentação de dados, de forma a fornecer algum feedback aos participantes pela sua participação, caso considerassem pertinente. Os dados foram tratados utilizando o SPSS, sendo que o modelo de mediação foi testado através da macro PROCESS (Hayes, 2018), com a técnica de bootstrap com 5000 amostras, e um intervalo de confiança de 95%. 2.4.1. Procedimentos de análise de dados De forma a ser verificado a normalidade dos dados de todos os instrumentos recorreu- se ao teste de Kolmogorov Smirnov. No procedimento da normalidade, verifica-se que o presente estudo apresenta uma distribuição não normal dos dados obtidos. Considerando a dimensão da amostra total e aos resultados de cada grupo analisado, foram utilizados testes paramétricos sempre que se encontravam cumpridos os pressupostos subjacentes e, contrariamente a esta realidade, aplicados os testes não paramétricos. A análise estatística efetuada envolveu medidas de estatística descritiva (frequências absolutas e relativas, médias e respetivos desvios-padrão) e estatística inferencial. O nível de significância para rejeitar a hipótese nula foi fixado em (α) ≤ .05. Utilizou-se o coeficiente de consistência interna Alfa de Cronbach, o coeficiente de correlação de Pearson, o teste t de
- 68. 68 Student para amostras independentes e a análise de efeitos de mediação. Considerando o tamanho da amostra, a normalidade de distribuição foi ainda analisada com o teste de Shapiro- Wilk, por se tratar de um teste que analisa grupos pequenos (<30), e a homogeneidade de variâncias com o teste de Levene. Para as análises descritas, utilizoiu-se o SPSS (Statistical Package for the Social Sciences) versão 25 para Windows e a macro para SPSS de Andrew F. Hayes, denominada PROCESS, para os testes de mediação. Relativamente a estes, o nosso modelo teórico de mediação contempla o papel mediador da civilidade entre as técnicas de comunicação e as estratégias de coping. No entanto, existem diferentes técnicas de comunicação consideradas no instrumento de recolha de dados, bem como diversas estratégias de coping. Por este facto, para teste do modelo teórico de mediação, foi necessário construir vários modelos estatísticos de mediação. Ou seja, a um único modelo teórico de mediação corresponderam vários modelos estatísticos a testar, cada um com um par diferente de técnica de comunicação/ estratégia de coping. As técnicas de comunicação consideradas para teste foram “aconselhar” e “escutar”. As estratégias de coping consideradas foram religião, expressão de sentimentos, humor, uso de substâncias, reinterpretação positiva, coping ativo e auto-distração (aquelas com consistência interna igual ou superior a .60).
- 69. 69 Parte III – Resultados
- 70. 70 Realizada a limpeza de dados, bem como, procedendo-se a análise de valores omissos (missings) e outliers, verificou-se que dos 53 questionários, 21 encontravamm-se com dados omissos. Sendo que 2 dos sujeitos não preencheram duas subescalas inteiras, não se consideraram esses mesmos dados para os modelos de mediação. Na tabela 5 apresentamos as estatísticas descritivas das variáveis usadas no estudo. Nela indicamos os valores mínimos e máximos, médias e respetivos desvios padrão. As estratégias de coping mais usadas são o coping ativo (M = 4.16; DP = 1.25), a reinterpretação positiva (M = 3.73; DP = 1.33) e a expressão de sentimentos (M = 3.37; DP = 1.57). O uso de substâncias (medicamentos/álcool) é a estratégia de coping menos usada (M = 0.20; DP = 0.68). A média obtida na Escala de Civilidade de Trabalho é de 3.65 (DP = 0.73), muito perto do ponto 4 da escala de Likert (“Concordo”). A técnica de comunicação mais usada é a escuta, com valor médio de 4.36 (DP = 0.42). Tabela 5. Estatísticas Descritivas dos Instrumentos Aplicados Mínimo Máximo Média Desvio padrão Coping Coping ativo 0.00 6.00 4.16 1.25 Reinterpretação positiva 0.00 6.00 3.73 1.33 Expressão de sentimentos 0.00 6.00 3.37 1.57 Auto distração 0.00 5.00 2.52 1.24 Humor 0.00 6.00 2.43 1.50 Religião 0.00 6.00 2.05 1.96 Uso de substâncias (medicamentos/álcool) 0.00 4.00 0.20 .68 Técnicas de comunicação Escutar 3.63 5.00 4.36 .43 Aconselhar 3.38 5.00 4.13 .42 Civilidade 2.00 5.00 3.65 .73 3.1. Correlações Na tabela 6 podemos observar os coeficientes de correlação entre as estratégias de coping, a civilidade e as técnicas de comunicação. De modo a explorar a relação entre as variáveis que se considerou no modelo presente, recorreu-se à correlação de Pearson. A correlação é significativa, positiva de forma moderada
- 71. 71 entre e a estratégia de coping humor e a técnica de comunicação aconselhar (r = 0.442**, p <0.01). A civilidade correlaciona-se de forma significativa, positiva e moderada com a estratégia de coping ativo (r = 0.369, p < 0.01). As restantes dimensões não apresentam correlações estatisticamente significativas entre si. Tabela 6 Correlações Entre as Dimensões das Várias Escalas Coping CA Rel Rinterp ESent ADist USusb Humor Civi Escuta Coping C. Ativo --- Religião .004 Reinterpretação .270 .211 E. Sentimentos .211 -.088 -.025 A.-Distração .126 -.091 -.019 .288* U. Substâncias -.309* .076 -.190 .104 .049 Humor -.030 -.100 .280* .084 -.063 -.126 Civilidade .369** -.057 .127 -.007 -.089 -.264 -.056 Comunicação Escuta .039 .170 .141 -.009 -.235 -.348* .136 .021 Aconselhar -.233 -.035 .163 -.068 -.106 -.220 .419** -.153 .638** * p ≤ .05 ** p ≤ .01 *** p ≤ .001 3.2. Diferença entre Grupos Deve-se considerar que existe uma diferença considerável no número de sujeitos relativo a cada género, masculino e feminino, sendo que o género feminino apresenta um total de 45 questionários e apenas 8 questionários dizem respeito ao género masculino. Quando comparamos os valores obtidos em função do género encontramos apenas uma diferença estatisticamente significativa. Os sujeitos do género feminino reportam a utilização significativamente mais elevados na técnica de comunicação aconselhar (M = 4.19; DP = 0.41) quando comparados com os sujeitos do género masculino (M = 3.84; DP = 0.38), Z = -2.597, p = .008.
- 72. 72 Tabela 7. Comparação por Género Masculino Feminino M DP M DP Sig. Coping Coping ativo 4.88 .83 4.04 1.28 .084 Religião 1.50 1.93 2.16 1.98 .398 Reinterpretação positiva 3.63 1.30 3.76 1.35 .801 Expressão de sentimentos 3.38 1.60 3.38 1.59 .855 Auto distração 2.25 1.28 2.58 1.25 .264 Uso de substâncias .25 .46 .20 .73 .533 Humor 2.25 1.67 2.47 1.49 .710 Civilidade 3.56 .87 3.68 .71 .687 Técnicas de Comunicação Escuta 4.13 .34 4.41 .44 .088 Aconselhar 3.84 .38 4.19 .41 .008** * p ≤ .05 ** p ≤ .01 *** p ≤ .001 3.3. Modelo de Mediação O modelo teórico de mediação proposto considera o papel de mediação da civilidade entre as técnicas de comunicação e as estratégias de coping. Como existem várias técnicas de comunicação e diversas estratégias de coping, isto significa que terão de ser criados vários modelos estatísticos de mediação, contemplando-se em cada um deles um par específico de técnica de comunicação e estratégia de coping, mantendo como variável mediadora a civilidade da equipa. Para tal, foram consideradas as duas estratégias de comunicação, aconselhar e escutar, e as várias estratégias de coping com adequada consistência interna (auto-distração, expressão de sentimentos, humor, religião, reinterpretação positiva, uso de substâncias, coping ativo), num total de 14 modelos. Apenas obtivemos resultados estatisticamente significativos no modelo geral de mediação que considerou como variável independente o aconselhar e como variável independente o humor (mediados pela civilidade). A tabela 8 apresenta a significância estatística dos modelos de mediação testados.
- 73. 73 Tabela 8. Modelos de Mediação Testados, e Respetiva Significância (Civilidade como Variável Mediadora). Variável Independente Variável Dependente p Escuta Auto-distração .785 Religião .366 Reinterpretação Positiva .227 Uso de Substâncias .197 Coping Ativo .184 Expressão de Sentimentos .174 Humor .066 Aconselhar Religião .803 Expressão de Sentimentos .685 Auto-distração .498 Reinterpretação Positiva .192 Uso de Substâncias .108 Coping Ativo .094 Humor .001 Detalhamos agora as hipóteses subjacentes ao modelo de mediação que considerou como variável independente o aconselhar e como variável independente o humor, mediados pela civilidade (figura 2). Figura 2 - Modelo Estatístico de Mediação 3.4. Hipóteses H1: Quanto mais elevada a utilização das técnicas de comunicação terapêuticas, mais estratégias de coping adaptativas serão utilizadas na relação profissional-doente. Segundo os resultados obtidos na amostra deste estudo, a utilização da técnica de comunicação aconselhar parece favorecer a utilização do humor como estratégia de coping, (F Técnicas de Comunicação Civilidade Coping H2 H3 H4 H1
- 74. 74 (1, 51) = 12.383; p = 0.001; b = 1.57; β = .44). O aconselhar explica em cerca de 20% a variância da utilização do humor, enquanto estratégia de coping (R2 = .20). H2: Uma maior utilização das técnicas de comunicação terapêuticas contribuem para maiores níveis de civilidade entre a equipa Na amostra recolhida para o presente estudo a utilização da técnica de comunicação aconselhar não parece promover uma maior civilidade na equipa (p = 0.35). H3: Maiores níveis de civilidade estão associados à maior utilização de estratégias de coping adaptativas Nos resultados obtidos sobre a contribuição da civilidade na equipa de trabalho para a utilização do humor como estratégia de coping, também não obtivemos resultados estatisticamente significativos (p = 0.99). H4: A civilidade medeia a relação entre as estratégias de comunicação terapêuticas e as estratégias de coping. O modelo que considera conjuntamente a contribuição direta do aconselhar e da civilidade, para a utilização do humor como estratégia de coping apresenta significância estatística. Este modelo considera como variável independente o aconselhar, como variável mediadora a civlidade, e como variável independente o humor (F (1, 51) = 12.383; p = .000). Para este caso, o nosso modelo é explicativo em 20% relativamente à variação da utilização da estratégia de coping humor (R2 = .20). Neste caso, o efeito total (direto e indireto) da utilização do aconselhar no humor é de 1.565 (SE = .445; t = 3,519, p = .001; β = .44) e o efeito direto de 1.566 (SE = .453; t = 3,457, p = .001). O efeito indireto (através da variável mediadora civilidade) não apresenta significância estatística. Significa isto que o papel mediador da civilidade não é significativo, e que o efeito no humor se deve à técnica de comunicação aconselhar.
- 75. 75 Parte IV – Discussão e conclusão
- 76. 76 A presente investigação representa um ponto de partida no desenvolvimento de estudos que tenham como foco os profissionais de saúde (especificamente os envolvidos nos Cuidados Paliativos), e a sua formação e preparação para as condições emocionais que encontram no trabalho, e nas possíveis formas de desenvolver condições para um melhor desempenho no cuidado com os seus pacientes e para a manutenção a sua própria saúde. Este trabalho tinha por finalidade verificar quais as técnicas de comunicação que, quando utilizadas na equipa interdisciplinar em Cuidados Paliativos, podem promover o desenvolvimento de estratégias de coping adaptativas, através do papel mediador da civilidade. Tratando-se o contexto dos Cuidados Paliativos, uma realidade tão delicada e sensível, é emergente cuidar de quem cuida. A confrontação com o sofrimento dos pacientes e da família, e de tudo o que daí advém, é um desafio constante e emocionalmente exigente. A forma como se lida e gere será determinante para o tipo de resposta a esse sofrimento. Neste sentido, surge a pertinência de compreender as estratégias de coping adotadas pelos profissionais de saúde. Acredita-se que, sendo a comunicação um dos pilares em Cuidados Paliativos, como ferramenta e instrumento de ajuda terapêutica, a utilização de determinadas técnicas de comunicação pode facilitar a adoção de estratégias de coping mais adaptativas. Por sua vez, tratando-se de uma realidade que depende inevitavelmente do desenvolvimento do trabalho em equipa, considera- se que a relação entre o recurso a estratégias de comunicação e o desenvolvimento de estratégias de coping adaptativas poderá ser mediado pelo clima de civilidade da equipa de trabalho. A nossa primeira hipótese, H1, afirma que “quanto mais elevada a utilização das técnicas de comunicação terapêutica, mais estratégias de coping adaptativas serão utilizadas na relação profissional-doente; Na presente hipótese foram consideradas como técnicas de comunicação terapêutica a “escuta” e o “aconselhar e dar informação”. O aconselhar e dar informação pressupõe no profissional a sensibilidade e capacidade deste identificar as necessidades do indivíduo, compreendendo-o e reconhecendo o seu direito em ser esclarecido acerca do que se passa com ele, dando assim poder de escolha nos procedimentos posteriores (Chalifour, 2008). No entanto, o tabu social associado ao fenómeno da morte, sempre presente nos cuidados paliativos, pode ajudar a compreender o recurso a mecanismos de defesa como a distância e neutralidade, a racionalização e a negação, estratégias de coping consideradas menos adaptativas, mas adotadas com o intuito de diminuir a possibilidade de se estabelecer um vínculo afetivo, e portanto de limitar ou diminuir o sofrimento dos profissionais
- 77. 77 envolvidos nessa situação. Subsequentemente, a adoção destas últimas estratégias pode limitar a perceção e sensibilidade do profissional no que refere às necessidades do doente, nomeadamente o apoio emocional (Borges & Mendes, 2012). A adoção de técnicas de comunicação terapêuticas pode resultar no recurso de estratégias de coping adaptativas, sendo essa a melhor forma para se lidar com o stresse. Pode tratra-se da adoção de uma atitude ativa perante a resolução do problema, o que se converte numa estratégia adaptativa e saudável, tais como o coping ativo, planear, utilizar suporte instrumental, ou mais focadas nas emoções, como sejam a utilização (procura) de suporte emocional, a expressão de sentimentos e a aceitação (Carver, 1997). A adoção de mecanismos de defesa corresponde a estratégias de coping disfuncionais, as menos eficientes e eficazes na forma de lidar com o stresse. Designam-se de coping evitante, e incluem estratégias como a negação, o uso de substâncias, o desinvestimento comportamental e a auto-distração (Folkman & Lazarus, 1984). Os nossos resultados indicam que, quanto mais usada é a técnica de comunicação terapêutica “aconselhar”, mais é utilizada é usada a estratégia de coping humor, uma estratégia de coping adaptativa, centrada nas emoções. Sendo que, para aconselhar, é necessário inicialmente escutar e entender o doente, e que há para isso que atender às emoções, talvez aqui resida uma possível explicação para a relação com a estratégia den aplicação do humor. H2 - Uma maior utilização das técnicas de comunicação terapêuticas contribui para maiores níveis de civilidade entre a equipa Na hipótese em questão as técnicas de comunicação apresentadas são a escuta e o aconselhar e dar informação. A escuta é um processo complexo, complementar à observação, através de uma atitude de presença, disponibilidade e atenção no acolher do sofrimento, de forma a favorecer a expressão da totalidade da mensagem. Em contexto de cuidados, importa compreender toda a situação, de modo a não negligenciar nenhum aspeto significativo. O profissional de saúde deve incentivar a pessoa a expressar acerca das suas experiências, a falar da sua dor, dos seus comportamentos e reações, bem como, dos seus pensamentos e emoções, pois exprimir-se abertamente poderá ter o efeito de libertar a tensão e diminuir a ansiedade associada a toda a circunstância, ajudando na organização do pensamento e compreensão da situação. O foco do profissional será não permanecer na superficialidade do que é transmitido pelo doente, mas sim compreender a reação afetiva por de trás da partilha (Phaneuf, 2005).
- 78. 78 A relação de ajuda e a comunicação interpessoal são a base de todo um processo de cuidados de saúde. A envolvência do profissional de saúde com a vivência do utente, causa um desgaste físico e emocional, pelo que, estes também necessitarão de alguma forma de apoio. Deste modo, a comunicação assertiva diz respeito à clareza, coesão e coerência com que se transmite a informação, garantido que a mensagem é entendida conforme foi transmitida, sendo que, entre a equipa e com o utente, pode funcionar como uma estratégia de adaptação na gestão do processo de stress, contribuindo para o bom ambiente de trabalho e para o desenvolvimento de relações interpessoais saudáveis. Assim, sendo a civilidade um comportamento que revela cortesia, sensibilidade, respeito e consideração pelos outros, na medida em que, em contexto de trabalho, vai fomentar e promover o desenvolvimento de confiança, empatia, relações interpessoais, aceitação, cooperação e resolução mais justa dos conflitos (Andersson & Pearson, 1999), evidencia-se que as relações interpessoais têm implicações importantes para o funcionamento psicológico, comportamental e social dos trabalhadores, neste sentido, os níveis de civilidade evidenciam a importância do apoio social como um recurso importante para a redução e prevenção do stress no trabalho (Leiter, Day & Laschinger, 2012). As relações interpessoais têm implicações importantes para o funcionamento psicológico, comportamental e social dos trabalhadores, neste sentido, os níveis de civilidade evidenciam a importância do apoio social como um recurso importante para a redução e prevenção do stress no trabalho (Leiter, Day & Laschinger, 2012). As interações sociais positivas, nomeadamente pelo desenvolvimento do apoio emocional, fomentam o sentimento de segurança, confiança e sentimento de pertença, criando-se um ambiente propício à expressão de sentimentos, reconhecimento das dificuldades, aceitação de feedback (Edmondson, 1999), contribuindo para o maior acesso aos recursos instrumentais, como a energia, conhecimento e valorização das capacidades do outro (Edmondson, 1999). As relações sociais positivas entre os membros da equipa estão também associadas a maiores níveis de empenho (Bakker, Albrecht & Leiter, 2011), compromisso organizacional (Wanberg, Kammeyer-Mueller e Marchese, 2006), confiança na gestão (Holste, & Fields, 2010) e satisfação no trabalho (Simon, Judge & Halvorsen-Ganepola, 2010). No entanto, o efeito das técnicas de comunicação terapêuticas nos níveis de civilidade não é estatisticamente significativo. Estas duas variáveis são apresentadas como fundamentais na criação e estabelecimento de relações interpessoais, ainda assim, os nossos resultados não
- 79. 79 evidenciam uma relação direta entre elas. Uma hipótese que colocamos é o facto de estas estratégias de comunicação serem sobretudo aplicadas ao doente, que não faz parte da equipa de trabalho. Eventualmente a relação com o doente e com a equipa pode contemplar diferenças que distinguem de forma clara as atitudes e comportamentos para com um e outros, apesar de na origem estar o mesmo ser humano. H3 - Maiores níveis de civilidade estão associados à maior utilização de estratégias de coping adaptativas Na H3 a estratégia de coping considerada no único modelo significativo foi o humor. Um estudo observacional, analítico, transversal com abordagem quantitativa desenvolvido num serviço de Cuidados Paliativos, concluiu que o abordar com doentes acerca da morte e lidar com o seu sofrimento físico e psicológico, representavam as maiores dificuldades para os profissionais de saúde, recorrendo então ao coping ativo. Neste sentido, uma das estratégias de coping que prevalece, pela sua maioritária utilização e importância, em ambiente organizacional é o denominado de suporte social e organizacional, ou seja, a crença que o indivíduo tem da sua perceção da organização, como sendo valorizado e estimado. O suporte social desenvolve uma importante função, na medida em que, contribui para que os profissionais de saúde consigam melhor lidar e gerir as situações de stress, através da troca de informações, conselhos e sugestões (Siqueira, 2005). O suporte social é reforçado pelo clima de civilidade, que promove as regras de conivência na organização bem como as relações de entreajuda. Assim, os profissionais desenvolvem um maior à vontade na partilha de desabafos, tensões e angústias e uma maior capacidade de concentração (Leiter & Stright, 2009). O estilo de coping apresentado por cada indivíduo, é muito próprio, particular e característico da sua maneira de ser (Lazarus e Folkman,1984). No entanto, é também moldado pelas suas vivências, nomeadamente no que refere ao contexto cultural em que este se encontra, havendo uma tendência para se desenvolver as estratégias de coping que correspondem as normas, e aquilo que é considerado como aceite, bem como à dinâmica e ambiente de civilidade (Marimoto, Shimada & Tanaka, 2015). Além do suporte social, outra das estratégias de coping centrado nas emoções é o humor. No entanto, no nosso estudo, não se verificou uma influência da civilidade sobre a utilização do humor. Sendo o coping um mecanismo individual, apesar de algo mutável no tempo e
- 80. 80 adaptável ao ambiente de trabalho (Amaro & Jesus, 2005), e portanto possivelmente influenciado pela civilidade da equipa de trabalho, talvez o seu cariz individual não seja essencialmente alterado nas interações profissionais. H4: A civilidade medeia a relação entre as estratégias de comunicação terapêuticas e as estratégias de coping A relação entre o recurso a estratégias de comunicação e o desenvolvimento de estratégias de coping adaptativas poderá ser mediado pelo comportamento da equipa. A civilidade é um comportamento que revela cortesia, sensibilidade, respeito e consideração pelos outros; em contexto de trabalho, vai fomentar e promover o desenvolvimento de confiança, empatia, relações interpessoais, aceitação, cooperação e resolução mais justa dos conflitos (Andersson & Pearson, 1999). Em ambiente organizacional, o suporte social e organizacional são estratégias de coping que contribuem para que os profissionais de saúde consigam melhor lidar e gerir as situações de stresse, através da troca de informações, conselhos e sugestões (Siqueira, 2005). Na presente investigação conclui-se que o efeito de mediação da civilidade entre o aconselhar e a estratégias de coping humor (único dos 14 modelos de mediação que contemplavam uma técnica de comunicação terapêutica e uma estratégia de coping com valores significativos) não é estatisticamente significativo. Na literatura, a relação entre as três variáveis não se encontra ainda é comprovada. A pretenção do estudo desenvolvido seria precisamente nesse sentido, ou seja, testar e eventualmente comprovar esta possível relação. Acredita-se que, pelo que foi observado nas instituições de recolha, a civilidade é um conceito pouco explorado, conhecido e informado entre os membros da equipa, por sua vez, é subestimado e desvalorizado. Além disso, as técnicas consideradas (aconselhar e escutar) são sobretudo dirigidas ao doente, e por isso possivelmente com menos impacto na equipa de trabalho e no seu clima de civilidade, e o coping é um recurso essencialmente pessoal, apesar de afetado pelo contexto e interações (Amaro & Jesus, 2005), o que pode justificar a não validação da mediação, mas o efeito direto entre as variáveis mais individuais (comunicação no formato de aconselhar e coping humor). Talvez também o possível efeito da civilidade da equipa, a verificar-se dependeria do tempo de constituição e operação conjunta da mesma, de forma a causar um impacto duradouro, o que não sabemos se se verifica nos nossos participantes.
- 81. 81 4.1. Sugestões de investigações futuras Seria aconselhável e até urgente refletir-se e realizar-se mais estudos sobre estas variáveis. Primeiramente, e porque se trata de uma limitação do estudo, sugere-se a replicação deste mesmo estudo com uma amostra significativa que valorize a urgência nesta temática. Para além de uma amostra maior, seria importante considerar-se a inclusão das Unidades de Cuidados Continuados. Para além de sugestões no âmbito da investigação, importa referir as sugestões aplicáveis à realidade do contexto dos Cuidados Paliativos, isto é, estudos que tenham como foco a equipa de profissionais de saúde, desenvolvendo-se projetos no sentido do autoconhecimento e da psicoeducação. Projetos que serão complementares a estudos de cariz mais quantitativo. Como sugestão, a organização de um grupo de desenvolvimento pessoal poderia possibilitar à equipa a oportunidade de se consciencializar e pôr em prática as chamadas estratégias de autocuidado, conforme refere a literatura, prevenindo também a tendência para a exaustão emocional e promovendo estratégias de coping adaptativas. Considera-se o autoconhecimento como o elemento essencial para proporcionar a resposta adequada às necessidades dos próprios e de outrem. Aliado ao autoconhecimento, é necessário desenvolver- se grupos de psicoeducação, que evidenciem todos os aspetos que caraterizam a realidade em questão, para uma maior formação e preparação da equipa. Concluindo, o investimento pessoa juntamente a formação contínua e atualizada resulta em profissional mais apto, competente e completo. 4.2. Limitações do estudo Considera-se que alguns dos conceitos abordados (sobretudo as técnicas de comunicação e a civilidade) ainda não se encontram profundamente desenvolvidos, pelo que, em termos teóricos não se apresenta uma grande evidência na relação com outros conceitos. Por outro lado, em termos práticos, o número limitado da amostra condicionou uma noção mais fiel da realidade, podendo ter impossibilitando evidências científicas mais interessantes e significativas. O desafio prendeu-se com o facto de não haver um número considerável de estudos que se relaciona as variáveis entre si. A presente investigação pretendia contribuir nesse sentido, ainda que não tenha conseguido totalmente esclarecer o papel mediador da civilidade entre as técnicas de comunicação terapêuticas e a estratégias de coping, ou a promoção das estratégias mais adaptativas pela utilização das técnicas de comunicação referidas.
- 82. 82 O facto de a recolha depender de várias instituições, e da mesma ter ocorrido durante a pandemia por SARS-COV2 foi uma clara condicionante. Outro desafio relativamente à recolha de dados foi a baixa taxa de resposta das instituições contactadas. A maioria não forneceu qualquer resposta ao convite para a colaboração no estudo. Muitas das instituições que acabaram por responder positivamente quanto à sua participação, demoraram no seu tempo de resposta e acabaram por não a efetivar. Para além disso, algumas das instituições propunham- se responder a determinado número de questionários o que nem sempre correspondia quanto ao número de questionários efetivamente respondidos. Foi dispensado muito tempo na recolha de dados, o que não veio a refletir-se no número de prticipantes. A recolha de dados esteve assim dependente de diversas circunstâncias externas e incontornáveis que dificultaram a realização plena da investigação.
- 83. 83 Referências Bibliográficas Ablin, A. & Kon, A. (2010). Palliative Treatment: Redefining Interventions to treat suffering near the end of life. Journal of Palliative Medicine. 13(6), 643-646. Aglio, D. D., Antoniazzi, A. S. & Bandeira, D. R. (1998). O conceito de coping: uma revisão teórica. Estudos de Psicologia. 3(2), 273-294. Agós, M. C. (2010). Carta de Identidade da Instituição. Irmãs Hospitaleiras do Sagrado Coração de Jesus. Roma: eMeDeCe Diseño Gráfico. Albrecht, S. L ., Bakker, A. B. & Leiter, M. P. (2011). Key questions regarding work engagement. European Journal of Work and Organizational Psychology. 20, 4-28. Almeida, A. & Almeida, M. (2007). A Conspiração do silêncio - a sua caraterização e implicaqção nos cuidados de saúde. In Sinais Vitais. 73, 25-29. Almeida, E., Leiune, C., Seger, A., Silva, D. & Terner, M. (2015). Dor e perda: análise do processo de luto. Revista de psicologia da IMED. 7(1), 15-22. Almeida, H. (2018). Comunicação, stress e estratégias de adaptação nos enfermeiros do Instituo Português de Oncologia de Coimbra. Universidade de Coimbra: Pombalina. Alves, D. (2017). Desejo de morte antecipada em doentes terminais. (Dissertação de Mestrado). Faculdade de Medicina do Porto. Porto. Alves, R., Andrade, S., Melo, M. & Sousa, V. (2014). Saberes e práticas sobre cuidados paliativos segundo psicólogos atuantes em hospitais públicos. Sociedade Portuguesa de Psicologia da Saúde. 15(1), 78-96. Amaral, D. E. D., Barboza, M. C. N., Bernandes, L. S., Bubolz, B. K., Muniz, R. M. & Viegas, A. C. (2019). Perceções dos profissionais da enfermagem a respeito do sofrimento e das estratégias de enfrentamento na oncologia. Cuidado é fundamental. 11(3). 599-606. Anderson, C. (1990). Patient Teaching & Communicating in a Information Age. New York: Delmar Publishers. Anderson, L. M., & Pearson, C. M. (1999). Tit for tat? The spiraling effect of incivility in the workplace. Academy of Management Review, 24(3), 452-471. Andrade, L.; Guimarães, T. V.; Sachs, M. F. A. & Saporetti, L. A. (2009). Diagnóstico e Abordagem do sofrimento humano. ANCP, Manual de Cuidados Paliativos. Rio de Janeiro: Diafraphic editora. Andrade, S., Angelim, R., Alves, R., Cavalcante, K. & Melo, M. (2015). Cuidados Palitivos: desafio para cuidadores e profissionais de saúde. Fractal: Revista de Psicologia. 27 (2), 165-176.
- 84. 84 Andrade, V. L. P. & Nebra, A. R. P. (2017). Suporte social e stress no trabalho: uma análise com métodos mistos. Brasília: Contabilidade, Gestão e Governança. 20 (3), 442-462. Andrade, V. L. P. & Pérez-Nebra, A. R. (2017). Suporte social e Stress no trabalho: uma análise em métodos mistos. Contabilidade, Gestão e Governança. 20(3), 442-462. Araújo, M. & Silva, M. (2003). Comunicando com o paciente terminal. Revista da Sociedade Brasileira de Cancerologia. 6(23), 16-20. Araújo, M. & Silva, M. (2012). Estratégias de comunicação utilizadas por profissionais de saúde na atenção a pacientes sob cuidados paliativos. Rev. Esc. Enferm. 46(3), 626-632. Araújo, V. & Gonçales, J. (2016). O psicólogo e o morrer: como integrar a psicologia na equipa de cuidados paliativos numa perspetiva fenomenológico existencial. O portal dos psicólogos. Arranda, S. & O’Connor, M. (2008). Guia prático de Cuidados Paliativos em enfermagem. São Paulo: Andrei. Arranz, P., Barbero, J., Barreto, P., Baýes, R. (2003). Intervencion emocional en cuidados paliativos: Modelo y Protocolos. Barcelona: Editorial Ariel. Arrieira, I., Jacondino, M., Martins, C., Moura, M., Porto, A. & Thofehrn, M. (2018). Espiritualidade nos cuidados paliativos: experiência vivida de uma equipa interdisciplinar. Revista da Escola e Enfermagem. Arrieira, I. C. O.; Azevedo, N. A.; Cardoso, D. H.; Matos, M. R.; Muniz, R. M. & Schiavon, A. B. (2016). Profissional de saúde frente a situação de ter um familiar em cuidados paliativos com cancro. Rev Gaúcha Enferm. 37 (1). Azeredo, G., Carvalho, A. & Rocha, F. (2012). O enfrentamento da morte e do morrer na formação académicos em Medicina. Rev. Bras. Educ. Med. 35(1), 37-43. Baile, F. W., Beale, E. A., Buckman, R., Glober, G., Kudelka, A. P. & Lenzi, R. (2007). Spikes – A Six-Step Protocol for Delivering Bad News: Application to the Patient. The Oncologist. 2000(5), 302-311. Balbi, A. L. & Pérez-Nebra, A. P. (2015). Translation and validation oh the invenyory of socially supportive behaviors to Brazilian Portuguese. Congresso Interamericano de Psicología. 35, 13- 16. Baldessari, C., Barbosa, B., Campos, A., Dutra, B., Paula, K., Rezende, M. & Santana, J. (2009). Cuidados Paliativos aos pacientes terminais: perceção da equipa de enfermagem. Bioethikos.3(1), 77-86.
- 85. 85 Barbosa, A. (2006). Manual de Cuidados Paliativos. Lisboa: Centro de Bioética da Faculdade de Medicina de Lisboa. Barbosa, A. (2006). Sofrimento em Cuidados Paliativos. Lisboa: Fundação de Calouste Gulbenkian. Barbosa, A. (2016). Desejo de antecipação da morte. In Barbosa, Neto, Pina & Tavares, Manual de Cuidados Paliativos (269-279). Lisboa: Núcleo de Cuidados Paliativos, Centro de Bioética. Barbosa, A. (2016). Espiritualidade. In Barbosa, Neto, Pina & Tavares, Manual de Cuidados Paliativos (737-780). Lisboa: Núcleo de Cuidados Paliativos, Centro de Bioética. Barbosa M., Gonçalves, E. & Moutinho, S. (2011). Desmoralização: O conceito e a importância para Cuidados Paliativos. Acta Med Port. 24(S4), 779-782. Barros, L. M. & Sousa, K. O. (2018). Stress e estratégias de enfrentamento de gestores de saúde. Estudos e pesquisas em Psicologia. 18(2), 496-515. Batista, G., Borges, M., Galvão, A. & Gomes, H. (2017). A relação de ajuda ao doente em fim de vida e família: o enfermeiro e o cuidar em fim de vida. Revista Studere Ciência e Desenvolviemento, 1(1). Batiste, X., Garcia, J., Gil, J., Reverte, M. & Toro, L. (2008). Intervencion psicológica en cuidados paliativos – Análisee de los servicios prestados en Espanha. Medicina Paliativa, 15(1), 39-44. Baýes, R. (2006). Afrontando la vida, esperando la muerte. Madrid: Alianza Editorial Beach, M. C., Cooper, L. A., Duggan, P. S., Roter, D. L & Wang, N. (2006). Are physicians’ attitudes of respect accurately perceived by patients and associated with more positive communication behaviors?. Elsevier. 62 (3), 347-354. Bernardes, M., Borges, M., Campos, A., Jardim, D., Pimenta, G., Resende, F. & Santana, J. (2010). O cuidar de pacientes terminais: experiência de académicos de enfermagem durante estágio curricular. Revista Baiana de Saúde Pública. 34(4), 796-809. Bernardo, Rosado & Salazar (2016). Burnout e Autocuidados. In Barbosa, Neto, Pina & Tavares, Manual de Cuidados Paliativos (899-905). Lisboa: Núcleo de Cuidados Paliativos, Centro de Bioética. Bernardo, A. Rosado, J. Salazar, H. (2006). Burnout e autocuidados. In Barbosa, A. & Neto, I. G. (Eds.), Manual de Cuidados Paliativos (773-783). Lisboa: Fundação Calouste Gulbenkian e Faculdade de Medicina da Universidade de Lisboa. Bernardo, A., Rosado, J. & Salazar, H. (2016). Trabalho em equipa. In Barbosa, Neto, Pina & Tavares, Manual de Cuidados Paliativos (907-913). Lisboa: Núcleo de Cuidados Paliativos, Centro de Bioética.
- 86. 86 Bezerra, E. & Bezerra, M. (2012). Aspetos humanistas, existências e fenomenológicos presentas na abordagem centrada na pessoa. Ver. NUFEN. 4(2), 21-36. Billante, N. & Saunderes, P. (2002). What civility matters. Polyce. 18(3). Billar, C. & Gonçalves, P. (2016). Estratégias de enfrentamento do luto. Psicologia da saúde. 24(1), 39-44. Bittar, L. & Gonçalves, C. (2016). Estratégias de enfrentamento no luto. Psicologia da Saúde. 24 (1). Bitencourt, J., Ferrazzo, S., Pires, L., Ramos, F., Vargas, M. & Vieira, R. (2013). Relação entre a equipa de enfermagem e família de pessoas em cuidados paliativos. Enfermagem em foco. 4(1), 54-57. Borges, M., Galvão, M. & Pinto, D. (2017). Comunicação interpessoal com pacientes oncológicos em cuidados paliativos. Rev baiana enferm 31(3). Borges, S. & Mendes, N. (2012). Representações de profissionais de saúde sobre a morte e o processo de morrer. Bras Enferm. 65(2), 324-331. Brief, A. P., Guzzo, R. A. & Kopelman, R. E. (1990). The role of climate and culture in productivity. Organizational climate and culture. San Francisco: Schneider Bro, F., Guldin, M., Jensen, A., Neergraad, M. & Nielsen, M. (2016). Do we need to change our under standing of anticipatory grief in caregivers? A systematic review of caregiver studies during end of life caregiving Bro, F., Guldin, M., Jensen, A., Neergraad, M. & Nielsen, M. (2016). Do we need to change our under standing of and bereavement. Clinical Psychology Review. 44, 75-93. Brodley, B. (1998). O conceito de tendência actualizante na teoria centrada no cliente. A pessoa como centro. (2),37-49. Brodley, J. C. & Edinberg, M. A. (1982). Communication in the Nursing Context. Norwalk, Conn: Appleton-Century-Crofts. Bueno, V., Corral-Mulato, S. & Santos, L. (2016). Morte e luto: a importância da educação para o profissional de saúde. Unipar. 18(3), 199-203. Buss, P. M. (2000). Promoção da saúde e qualidade de vida. Ciência e saúde colectiva. 5 (1), 163-177. Camarneiro, A. P. F. & Gomes, S. M. R. (2015). Tradução e Validação da Escala de Coping com a Morte: Um estudo com enfermeiros. Revista de Enfermagem Referência. (7), 113-122. Capelas, M. (2009). Cuidados Paliativos: uma proposta para Portugal. Cadernos de Saúde. 2 (1), 51- 57.
- 87. 87 Capelas, M. L. (2015). Investigar em Cuidados Paliativos: um imperativo ético. Revista Cuidados Paliativos - Associação Portuguesa de Cuidados Paliativos. [Online] Março. http://www.apcp.com.pt/uploads/revista_cuidadospaliativos_vol2_n01.pdf. Cepelas, M. L., Coelho, S. P. & Azevedo, V. (2018). Estratégias de coping utilizadas pelos enfermeiros para lidar com o processo de morrer. Cuidados Paliativos. 5(2). Carlotto, M. S., Dieh, L., Melo, L. P. & Rodriguez, S. Y. S. (s/d). Estratégias de enfrentamento em trabalhadores: revisão sistemática da literatura nacional. ArquiVos brasileiros de Psicologia. 68(3), 125-144. Carlson, R. (1988). Guide de I’infirmière pour ne meilleure comunnication. Ottawa: Les Éditions Saint-Yves. Carnosso, J. & Clark, C. M. (s/d). Civility: a concept analysis. The Journal of theory constrution and testing. 12(1). Carqueja, E. (2009). A prática religiosa e a perceção do sofrimento em doentes oncológicos e não oncológicos. Cadernos de Saúde. 2(1), 7-10. Carr, J. Z., Deshon, R. P., Ford, J. L. & Schmidt, A. M. (2003). Climate perceptions matter: A metanalytic path analysis relating molar climate, cognitive and affective states, and individual level work outcomes. Journal of Applied Psychology. 88, 605-619. Carvalho, A. S., Fonseca, A. M. & Pereira, S. M. (2011). Burnout in palliative care: A systematic review. Nursing Ethics. 18(3), 317-326. Carver, C. (1997). You want to measure coping but your protocol’s too long: consider the brief COPE. International Journal of Behavioral Medicine, 4(1), 92-100. Carver, C. S. & Scheier, M. F. (1994). Situational coping and coping dispositions in a stressful transaction. Journal of Personality and Social Psychology. 66, 184-195. Cassel, E. J. (1991). The nature of suffering and the goals of medicine. New York: Oxford University Press. Cavaco, V., José, H., Louro, S., Ludgero, A., Martins, A & Santos, M. (2010). Qual o papel da esperança na saúde da pessoa? - Revisão Sistémica. Revista Referência.12: 93-103. Cecato, J., Martinelli, J., Montiel, J. & Fiorese, B. (2012). Aspetos Psicológicos durante o processo de cuidados paliativos na visão do familiar/cuidador: revisão de literatura. Cadernos de Pós- Graduação em Distúrbios do Desenvolvimento. 12(2), 46-52. Cerqueira, M. (2010). A pessoa em fim de vida e família: o processo de cuidados face ao sofrimento. Universidade de Lisboa, Lisboa.
- 88. 88 Chino (2012). Plano de Cuidados: cuidados com o paciente e a família. ANCP, Manual de Cuidados Paliativos. Rio de Janeiro: Diafraphic editora. Ciampone, M. H. T.; Gutierrez, B. A. O. & Silveira, M. H. (2014). Perceção da equipa multiprofissional sobre cuidados paliativos. Rev. Bras. Geriater. 17 (1). 7-16. Collière, M. F. (1982). Promouvoir la vie. Paris: InterÉditions. Comissão Nacional de Cuidados Paliativos (2017). Plano estratégico para o desenvolvimento dos Cuidados Paliativos. Retrieved from: https://www.sns.gov.pt/wp- content/uploads/2016/11/Plano-Estrat%C3%A9gico-para-o-Desenvolvimento-CP-2017-2018- 2.pdf. Costa, A. P. P. & Othero, M. B. (2014). Conceitos, princípios e formação em Cuidados Paliativos. Reabilitação em cuidados paliativos. 23-26. Costa, M. L. A. S., Silva, S. M & Sousa, R. C. (2018). Stress ocupacional no ambiente hospitalar: revisão de estratégias de enfrentamento dos trabalhadores de enfermagem. Rev. Bras Med Trab. 16(4), 493-502. Cowen, P., Gath, D., Gelder, M. & Mayou, R. (1996). Oxford Textbook of Psychiatry. Oxford: Oxford University Press. Day, A. & Oore, D. G. (2011). The Impacto f Civility Interventions on Employee Social Behavior Distress, and Attitudes. Journal of Applied Psychology. 96 (6), 11258-1274. Duarte, J. & Salazar, H. (2017). A comunicação em cuidados paliativos: uma estratégia fundamental. In autor Bernardo, Carqueja, Correria, Cunha, Duarte, Moura, Pinto & Rodrigues, Intervenção Psicológica em Cuidados Paliativos (11-15). Lisboa: Pactor. Eckman, P. (1972). The repertoire of nonverbal behavior. Lincoln: NE University if Nebraska Press. Edmondson, A. (1999). Psychological safety and learning behavior in work teams. Administrative Science Quarterly. 44, 350-383. Egan, G. (1987). Communication dans la relation d’aide. Montréal: HRW. Fallowfield (2002). Efficacy of a cancer research UK communication skills training model for oncologists: a randomised controlled trial. Lancet. 359, 650-656. Ferreira, J., Lima, A. & Souza, J. (2012). O profissional de saúde frente à distanásia: uma revisão integrativa. Rev. Bioethikos. 5(4), 462-469. Fields, D. & Holste, J. S. (2010). Trust and tacit knowledge sharing and use. Journal of Knowledge Management. 14, 128-140.
- 89. 89 Finegan, J. & Laschinger, H. K. S. (2005). Using empowerment to build trust and respect in the work- place: A strategy for addressing the nursing shortage. Nursing Economics. 23, 6-13. Fleming, K. (1997). The meaning of hope to palliative care cancer patients. International Journal of Palliative Nursing. 3(1), 14-17. Florian, V. & Ungar, L. (2004). What Helps Middle-Aged Windows With Their Psychological and Social Adaptation Several Years After Their Loss. Death Studies. (28), 621-642. Folkman, S. & Lazarus, R. (1980). An analisys of coping in a middle aged community sample. Journal of health and social behavior. 21, 219-239. Folkman, S. & Lazarus, R. (1985). If it changes must be a process: A study of emotion and coping during three stages of a college examination. Journal of Personality and Social Psychology. 48, 150-170. Franks, A. (2012). Th power of presence. J.Med.Palliat. 13(3), 331-332. Freyre, K. (2004). Era uma vez: laboratório de sonhos. Recife: Editora Universidade de Pernambuco – UPE. Gask, L. (2000). A identificação dos problemas emocionais e psicossociais. In Corney, R., Desenvolvimento das perícias de comunicação e aconselhamento em Medicina (60-69). Lisboa: Climepsi Editores. Gomes, A. L. Z. & Othero, M. B. (2016). Cuidados Paliativos. Estudos avançados. 30 (88). Gomes, S. V., Passos, J. P., Rodrigues, C. M. A., Santos, J. & Santos, N. A. R. (2016). Estratégias de enfrentamento utilizadas pelos enfermeiros em cuidados paliativos oncológicos: revisão integrativa. Cogitare Enfermagem. 21(3). Gordon, T. & Burch, N. (1998). Programa do ensino eficaz. Lisboa: Escola Superior de Educação João de Deus. Graveto, J. & Lopes, C. (2010). Comunicação de notícias: receios em que tramite e mudanças nos que recebem. Ver. Min. Enferm. 14(2), 257-263. Grover, S. L. (2014). Unraveling respect in organization studies. Human Relations, 67(1), 27-51. Guldin, M., Jensen, A., Olesen, F., Vedsted, P. & Zacharise, F. (2012). Complicated grief and need for professional support in family caregivers of cancer patients in palliative care. Suporte care in cancer. 20(8), 1679-1685. Hall, A. (1990). The Struggle of the Diagnosed Terminally Ill Person to Maintain Hope. Nursing Science Quarterly. 3(4), 177- 184.
- 90. 90 Halnes, R. & Payne, S. (2002). The Contrubition og psychologists to specialist palliative care. International Journal of Palliative Nursing. 8(8), 101-106. Halvorsen, M. D. K., Judge, T.A. & Simon, L.S. (2010). In good company? A multi study, multi-level investigation of the effects of co-worker relationships on employee well-being. Journal of Vocational Behavior. 76, 534-546. Hannon, B. (2012). Meeting the family: Measuring effectiveness of family meetings in a specialist inpatient palliative care unit. Palliative and Supportive Care. 10(1),43-49. Hennezel, M. (2001). O papel do psicólogo para uma morte mais Humana - Experiencia de uma Unidade hospitalar de Cuidados Paliativos. Loures: Lusociencia. Herth, Kaye (2005). State of the Science of Hope in Nursing Practice: Hope, the nurse, and the patient. New York: Nova Publishers. 169-211. Hesbeen, & Walter (2000). Cuidar no hospital: Enquadrar os cuidados de enfermagem numa perspectiva de cuidar. Loures. Lusociência, ISBN 972-8383-11-8. Hipólito, J. (2011). A auto-organização e complexidade: evolução e desenvolvimento do pensamento Rogeriano. Lisboa:EDUAL. Holahan, C. & Moos, R. (1987). Personal and contextual determinants of coping strategies. Journal of Personality and Social Psychology. 52(5), 946-955. Hudson, P., QUINN, K., & Thomas, T. (2009). Family meetings in palliative care: are they effective? Palliative Medicine. 23(2), 150-157. Hudson, P., Remedios, C., & Thomas, K. (2010). A systematic review of psychosocial interventions for family carers of palliative care patients. BMC Palliative Care, 9(17), 1-6. Hwang, H. (2009). Why does incivility matter when communicating disagreement?: Examining the psychological process of antagonism in political discussion. Abstracts International. 69(9). Imedio, E. (2004). Enfermeria en Cuidados Paliativos. Madrid:Editorial Médica Panamericana. Jesus, S. (2005). Comportamentos assertivos - um estudo exploratório. Nursing. 221. 24‑28. Johnson, S. (2007). Hope in terminal illness: an evolutionary concept analysis. International Journal Of Palliative Nursing. 13(9), 451-459. Júnior, W. P. & Zanini, D. S. (2012). Pacientes em radioterapia: um estudo de coping. Psicologia, Saúde e Doenças. 13(2), 480-493. Kammeyer-Mueller, J., Marchese, M. & Wanber, C. (2006). Mentor and protégé predictors and outcomes of mentoring in a formal mentoring program. Journal of Vocational Behavior. 69, 410-423.
- 91. 91 Kerfoot, K. M. (2007). Leadership, civility, and the no “Jerks” rule. Nursing Economics. 25(4). Kovácks, M. (2010). Sofrimento da equipa de saúde no contexto hospitalar: cuidando do cuidador profissional. O mundo da saúde. 34(4), 420-429. Kóvacs, M. J. (2004). Comunicação nos programas de Cuidados Paliativos. São Paulo: Loyola. Kreuz, G. & Tinoco, V. (2016). O luto antecipatório do idoso acerca de si mesmo - Revisão sistemática. Revista Kairós Gerontologia. 19(2), 109-133. Kubler-Ross, E. (2002). Sobre a morte e o morrer. São Paulo: Martins Fontes. Kubler-Ross, E. (2008). Acolher a Morte. Cruz Quebrada: Estrela Polar. Lacasta, M. (2008). Lós psicólogos en los equipos de cuidados paliativos em el plan integral de la comunidade de Madrid. Psicooncologia. 5(1), 171-177. Laschinger, H. K. S., Leiter, M. P. & Oore A. (2012). Getting Better and Staying Better: Assessing Civility, Incivility, Distress, and Job Attitudes One Year After a Civility Intervention. Journal Of Occupational Heath Psychology. Lazarus, R. S. & Folkman, S. (1984). Stress, appraisal and coping. New York: Springer. Lazarus, R. (1993). Coping with the stress of illness. In a Kaplun, Heath promotion and chronic illness: Discovering a new quality of health (11-29). Copenhagen: Who Regional Office for Europe. Leiter, M. (2013). Taking Action to Address Workplace Incivility. In Leiter, Analyzing and Theorizing the dynamics of the workplace incivility crisis. (45-53). Canada: Springer. Leiter, M. (2013). Civility, Respect, and Engagement (CREW) in the Workplace at the Veterans Health Administration. In Leiter, Analyzing and Theorizing the dynamics of the workplace incivility crisis. (55-66). Canada: Springer. Leiter, M. P., Day, A., Oore, D. G., & Laschinger, H. K. S. (2012). Getting better and staying better: Assessing civility, incivility, distress, and job attitudes one year after a civility intervention. Journal of Occupational Health Psychology, 17(4), 425-434. Leiter, M. P. & Maslacha, C. (2017). New insights into burnout and health care: Strategies for improving civility and alleviating burnout. Medical Teacher. 39 (2), 160-163. Leiter, M. P., & Stright, N. (2009). The social context of work life: implications for burnout and work engagement. In C. L. Cooper, J. C. Quick, & M. J. Schabracq (Eds.).International Handbook of Work and Health Psychology (3th ed., pp. 25-47). Singapore: Markono Print Media Pte Ltd. Lilly, J. D. (2017). What happened to civility? Understanding rude behavior through the lens of organizational justice. Business Horizons. 60, 707-714. doi:http://dx.doi.org/10.1016/j.bushor.2017.05.014
- 92. 92 Lima, L. P. (2006). Atitudes: Estrutura e Mudança. In J. Vala & M. B. Monteiro, Psicologia Social (7ª ed.), 1(pp. 87-226). Lisboa: Fundação Calouste Gulbenkian. Lisboa, C. & Neto, J. (2017). Doenças associadas ao luto antecipatorio: uma revisão de literatura. Psicologia Saúde & Doenças. 18(2). 308-321. Lohne, V. & Severinsson, E. (2006). Patients’ experiences of hope and suffering during the first year following acute spinal cord injury. Journal of Clinical Nursing. 15 (3), 315-323. Long, L. (1992). Understanding/Responding. Boston: Jones and Bartlett Publishers. Magalhães, J. (2005). Comunicação em Cuidados Paliativos - Transmissão de más notícias. In Servir. 53(5), 219-225. Marandon, G. (2003). Au-delà de l’empathie, cultiver la confiance: clés pour la reencontre interculturelle. Revista CIDOB d’Afers Internacionals. 61 (62), 259-282. Marcucci, F. C. I. (2005). O papel do fisioterapeuta nos Cuidados Paliativos a pacientes com cancro. Revista brasileira de Cancerologia. 51 (1): 67-77. Marques, A. (2009). O desenvolvimento dos Cuidados Paliativos em Portugal. Revista Patient Care. 32-38. Matsumoto, D. Y. (2009). Cuidados Paliativos: conceito, fundamentos e princípios. ANCP, Manual de Cuidados Paliativos. Rio de Janeiro: Diafraphic editora. Maturana, A. P. P. M. & Valle, T. G. M. (2014). Estratégias de enfrentamento e situações stressoras de profissionais no ambiente hospitalar. Psicologia Hospitalar. 12(2), 2-23. Mcgoldrick & Walsh, F. (2004). Loss and the family: A systemic perspective. New York: W.W. Norton & Company. Mekaoui, L. & Reich, M. (2003). La conspiration du silence en cancérologie: une situation à ne pas négliger. In Bulletin du Cancer. 90(2), 181-184. Mesquita, A. (2012). O psicólogo em cuidados paliativos: intervenção em fim de vida (Tese de Mestrado em curso de cuidados paliativos). Faculdade de Medicina da Universidade de Porto: Porto. Morimoto, H. Shimada, H. & Tanaka (2015). Coping orientation and psychological distress in healthcare professionals: the utility of appraising coping acceptability. Japanese psychological research. 57 (4), 300-312. Moyson, R. (1996). Communiquer dans l’entreprise et dans la vie. Bruxelles: De Boeck.
- 93. 93 Neto, I. G., Querido, A. & Salazar, H. (2016). Comunicação. In Barbosa, Neto, Pina & Tavares, Manual de Cuidados Paliativos (815-831). Lisboa: Núcleo de Cuidados Paliativos, Centro de Bioética. Neto, I.G. & Trindade, N. (2007). Familly meetings as a means of support for patients. European Jourmal. Nitzsche, M. (2015). (In) Civilidade no trabalho: Escalas de medida e efeitos no Burnout e Engagement. (Dissertação de Mestrado). Nunes, O. (1998). Psicoterapia de tempo limitado numa perspectiva da Psicoterapia Centrada no Cliente. A pessoa como centro. Revista de estudos rogerianos. 1, 30-39. Oliveira, E., Mastropietro, A., & Santos, M. (2010). Apoio psicológico na terminalidade: ensinamentos para a vida. Psicologia em Estudo, 15(2), 235-244. Osatuke, K., Moore, S. C., Ward, C., Dyrenforth, S. R., & Belton, L. (2009). Civility, respect, engagement in the workforce (CREW): Nationwide organization development intervention at Veterans Health Administration. Journal of Applied Behavioral Science, 45(3), 384-410. doi:10.1177/0021886309335067. OMS (2012). National cancer control programmes.Genève. ONS Connect. (Dezembro 2005). Stop bullying and encourage civility in the workplace. Oncology Nursing Society Ordem dos Psicólogos Portugueses. (2012). Contributos da ordem dos Psicólogos integrados na nova lei de bases dos cuidados paliativos. PSIS21, 4, 11-12. Othero, M. B. (2012). O papel do terapeuta ocupacional na equipa. ANCP, Manual de Cuidados Paliativos. Rio de Janeiro: Diafraphic editora. Pacheco, S. (2004). Cuidar da pessoa em fase terminal – perspectiva ética. Loures: Lusociência. Pais Ribeiro, J. L. & Rodrigues, A. P. (2004). Questões acerca do coping: a propósito do estudo de adaptação do Brief Cope. Psicologia, Saúde & Doneças. 5(1), 3-15. Paulin, N. & Pinel, E. (2005). Stigma consciousness at work. Basic and Applied Social Psychology. 27, 345-352. Peduzzi, M. (2001). Equipa multiprofissional de saúde: Conceito e tipologia. Saúde Pública. 35 (1), 103-109. Pereira, E. (2008). Interação com o doente terminal – Relação Médico-Doente. Núcleo de Gastrenterologia dos Hospitais Distrais, Janssen, 163-171. Pereira, M. (2005). Comunicação de más notícias e gestão do luto. Coimbra: Formasau.
- 94. 94 Pessini, L. (2002). Humanização da dor e sofrimento humanos no contexto hospitalar. Bioética. 10 (2): 51-72. Phaneuf, M. (2005). As orientações de base: A competência enquanto conceito organizador desta obra. In Phaneuf, Comunicação, entrevista, relação de ajuda e validação (2-9). Loures: Lusociência. Phaneuf, M. (2005). A comunicação, modo de emprego. In Phaneuf, Comunicação, entrevista, relação de ajuda e validação (21-45). Loures: Lusociência. Phaneuf, M. (2005). A comunicação e as suas linguagens. In Phaneuf, Comunicação, entrevista, relação de ajuda e validação (90-92). Loures: Lusociência. Phaneuf, M. (2005). A comunicação funcional, comunicação todos os dias. In Phaneuf, Comunicação, entrevista, relação de ajuda e validação (109-155). Loures: Lusociência. Phaneuf, M. (2005). Cuidar dos outros, cuidar de si: balizas para a relação de ajuda. In Phaneuf, Comunicação, entrevista, relação de ajuda e validação (600-612). Loures: Lusociência. Pierson, M. L. (1999). L’intelligence relationnelle. Paris: Éditions d’Organisation. Pilar, L. (2011). Apresentacion mesa: atendendo el sufrimento desde la hospitalidade, presencia y compasion. Des las tradiciones de sabiduria a la clínica. Palma de Mallorca: Jornada Nacional. Pinto, M. H., Pompeo, D. A., Ribeiro, R. C. H. M. & Ribeiro, R. M. (2015). Estratégias de enfrentamento dos enfermeiros em serviço hospitalar de emergência. Acta Paul Enferm. 28(3), 216-223. Pinto, A. (2014). A relação de ajuda nos cuidados paliativos: a abordagem humanista de Carl Rogers. Cuidados paliativos. 1(1). Pires, A. (2006) - O lugar da esperança na aprendizagem do cuidado de enfermagem. Loures : Lusociência. Ponte, A. & Ribeiro, J. (2014). O bem-estar em cuidados paliativos: perspectiva do doente versus profissionais de saúde. Sociedade Portuguesa de Psicologia da Saúde. 15(1), 138-154. Porath, C.L., & Erez, A. (2009). Overlooked but not untouched: How incivility reduces onlookers’ performance on routine and creative tasks. Organizational Behavior and Human Decision Processes. 109, 29–44. Portance, C. (1990). Relation d’aide et amour de soi. Montréal: Les Éditions du Cram. Querido, A. (2016). A Esperança em Cuidados Paliativos. In Barbosa, Neto, Pina & Tavares, Manual de Cuidados Paliativos (781-796). Lisboa: Núcleo de Cuidados Paliativos, Centro de Bioética. Relvas, A. (1989). Morte e luto na família: Uma abordagem sistémica. Psicologia Clínica. 1, 49-59.
- 95. 95 Ribeiro & Rodrigues (2004). Questões acerca do coping: a propósito do estudo de adaptação do Brief Cope. Psicologia, Saúde e Doenças. 5 (1), 3-15. Rodrigues, I. & Zango, M. (2012). A morte e o morrer: maior desafio de uma equipa de cuidados paliativos. Cienc Cuid Saúde. 11, 31-38. Rogers, C. (1985).Tornar-se pessoa. Lisboa: Moraes Editores. Rogers, C. (2004). Terapia Centrada no Cliente. Lisboa. Moraes Editores. Rojas, E. (2005). Uma teoria da felicidade. Coimbra: Edições Tenacitas. Roleto, S. (2013). Que papel para o psicólogo numa equipa de cuidados paliativos. Review from http://hdl.handle.net/10451/11272 Sachse, D. (2007). Hope: more than a refuge in a storm. International Journal of Psychiatric Nursing Research. 13(1), 1546-1553. Salazar, H. (2017). Cuidar em Cuidados Paliativos, cuidando de nós: A prevenção em cuidados paliativos. In Bernardo, A., Carqueja E., Correia, A., Cunha, M. V., Duarte, J., Moura, M. J., Pinto, P. & Rodrigues, C., Intervenção Psicológica em Cuidados Paliativos (117-126). Lisboa: Pactor. Sancho, M. (1998). Como dar las males noticias en medicina. Madrid: Arán Ediciones. Silva, E. (2005). Stress e estratégias de coping em enfermeiros. Revista de Investigação em Enfermagem, 11, 46-53. Siqueira, M. M. M. (2005). Esquema mental de reciprocidade e influências sobre afetividade no trabalho. Estudos de Psicologia. 10(1), 83-93. Siqueira, M. M. M. (2008). Construção e validação da Escala de Percepção de Suporte Social. Psicologia em Estudo. 13(2), 381-388. Sisatre, C.T. (2004). Civility and its discontents: Essays on civic virtue, tolerance, and cultural Fragmentation. Lawrence, KS, University Press of Kans. Sousa, M. (2003). A formação contínua em enfermagem: estudo baseado nas perspetivas de enfermeiros. Nurse, 15(175), pp. 28-33. Stelle, C. & Uchida, M. (2004). The Stability and Change in the Social Support Networks of Widowers Following Spousal Bereavement. The Journal of Men’s Studies. 13(1), 85-105. Thoits, P. (2011). Mechanisms linking social ties and support to physical and mental health. Journal oh heath and social behavior. 52(2), 145-161. Twycross (2000). Filosofia y consideraciones éticas. Medicina paliativa: Acta Bioethica. 6, (1): 2-46. Twycross, R. (2001). Cuidados Paliativos. Lisboa: Climepsi.
- 96. 96 Turatti, B. (2012). Implicações da viuvez na saúde: uma aborgaem fenomenológica em Merleau-Ponty. Floriannópolis. 3(1), 31-38.
- 97. 97 ANEXOS
- 98. 98 Anexo I – Autorização para a utilização dos questionários
- 99. 99 Anexo II – Questionário Código do Participante _______________ Questionários As Técnicas de Comunicação em Cuidados Paliativos: Na relação entre a civilidade e o coping BRIEF COPE (Tradução e Adaptação da versão Portuguesa: J. L. Pais Ribeiro e A. P. Rodrigues, 2004) Os itens que vai encontrar abaixo exprimem formas de lidar com os problemas. Considere cada uma das afirmações e posicione-se de modo a descrever-se o mais preciso possível relativamente à forma como geralmente se comporta face aos problemas (não a forma como é em situações específicas nem o modo como gostaria de ser). Nunca faço isto Faço isto por vezes Em média é isto que faço Faço quase sempre isto 0 1 2 3 1 Refugio-me noutras atividades para me abstrair da situação. 0 1 2 3 2 Concentro os meus esforços para fazer alguma coisa que me permita enfrentar a situação. 0 1 2 3 3 Digo para mim próprio(a): “Isto não é verdade”. 0 1 2 3 4 Refugio-me no álcool ou noutras drogas (comprimidos, etc.) para me sentir melhor. 0 1 2 3 5 Procuro apoio emocional de alguém (família, amigos). 0 1 2 3 6 Desisto de me esforçar para obter o que quero 0 1 2 3 7 Tomo medidas para tentar melhorar a minha situação (desempenho). 0 1 2 3 8 Recuso-me a acreditar que isto esteja a acontecer desta forma comigo. 0 1 2 3 9 Fico aborrecido e expresso os meus sentimentos (emoções). 0 1 2 3 10 Peço conselhos e ajuda a pessoas que passaram pelo mesmo. 0 1 2 3 11 Uso o álcool ou outras drogas para me ajudar a ultrapassar os problemas. 0 1 2 3
- 100. 100 Nunca faço isto Faço isto por vezes Em média é isto que faço Faço quase sempre isto 0 1 2 3 12 Tento analisar a situação de maneira diferente, de forma a torná-la mais positiva. 0 1 2 3 13 Faço críticas a mim próprio(a). 0 1 2 3 14 Tento encontrar uma estratégia que me ajude no que tenho que fazer. 0 1 2 3 15 Procuro o conforto e compreensão de alguém. 0 1 2 3 16 Simplesmente desisto de tentar atingir o meu objetivo. 0 1 2 3 17 Procuro algo de positivo em tudo o que está a acontecer. 0 1 2 3 18 Enfrento a situação levando-a para a brincadeira 0 1 2 3 19 Faço outras coisas para pensar menos na situação, tal como ir ao cinema, ver tv, ler, sonhar, ou ir às compras. 0 1 2 3 20 Tento aceitar as coisas tal e qual como estão a acontecer. 0 1 2 3 21 Sinto e expresso os meus sentimentos de aborrecimento. 0 1 2 3 22 Tento encontrar conforto na minha religião ou crença espiritual. 0 1 2 3 23 Peço conselhos e ajuda a outras pessoas para enfrentar melhor a situação 0 1 2 3 24 Tento aprender a viver com a situação. 0 1 2 3 25 Penso muito sobre a melhor forma de lidar com a situação. 0 1 2 3 26 Culpo-me pelo que está a acontecer. 0 1 2 3 27 Rezo ou medito. 0 1 2 3 28 Enfrento a situação com sentido de humor. 0 1 2 3
- 101. 101 Escala de Civilidade no Trabalho (ECT) (Tradução e Adaptação da versão Portuguesa: Nitzsche, 2015) Por favor responda a todas as seguintes questões pensando acerca das suas experiências nos últimos seis meses. O seu grupo de trabalho consiste nos indivíduos que reportam ao seu supervisor. Indique em que medida concorda ou discorda com cada uma das seguintes afirmações. Coloque um ‘X’ na resposta mais adequada, utilizando a seguinte escala de pontuação. Escala Comunicação Terapêutica Comunicação Terapêutica: Profissionais de saúde Técnicas de Comunicação e aspetos caraterizadores da mesma (Chalifour (2008) e Phaneuf (2005) Leia atentamente as afirmações que se seguem, e que têm por base direta ou indiretamente o que referem os autores mencionados, sobre técnicas de comunicação. Assinale, de acordo com a escala apresentada, o seu grau de concordância com cada uma das afirmações apresentadas, tendo para tal como referência a intervenção em cuidados paliativos. 1 2 3 4 5 Discordo fortemente Discordo Não discordo nem concordo Concordo Concordo fortemente 1 No meu grupo de trabalho, as pessoas tratam-se umas às outras com respeito 1 2 3 4 5 2 No meu grupo de trabalho existe espírito de cooperação e de trabalho de equipa 1 2 3 4 5 3 No meu grupo de trabalho, as disputas ou conflitos são resolvidos com justiça 1 2 3 4 5 4 As pessoas com quem trabalho interessam-se pessoalmente por mim 1 2 3 4 5 5 Posso confiar nas pessoas com quem trabalho quando preciso de ajuda 1 2 3 4 5 6 Esta organização não tolera a discriminação 1 2 3 4 5 7 As diferenças entre os indivíduos são respeitadas e valorizadas no meu grupo de trabalho 1 2 3 4 5 8 Os gerentes/supervisores/chefes do meu grupo de trabalho/equipa trabalham bem com funcionários provenientes de diferentes contextos 1 2 3 4 5
- 102. 102 O TOQUE O modo de contato mais direto. Em múltiplas situações é utilizado quer para captar informações quer para realizar uma intervenção (Chalifour, 2008:138). A DISTÂNCIA Qualquer que seja o modo de contato utilizado pelo interveniente durante as trocas com o cliente, a distância influencia a qualidade do contato e inclusivamente a qualidade da mensagem comunicada (Chalifour, 2008:137). 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 Considero o toque uma técnica de comunicação 1 2 3 4 5 2 Considero o toque uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente o toque para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo o toque para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo o toque intencionalmente para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo o toque como intervenção complementar a outras intervenções 1 2 3 4 5 7 Utilizo o toque para receber informação 1 2 3 4 5 8 Utilizo o toque para transmitir informação 1 2 3 4 5 9 Utilizo o toque de forma indiferenciada porque acredito que o toque facilita a relação 1 2 3 4 5 1 Considero a distância uma técnica de comunicação 1 2 3 4 5 2 Considero a distância uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente a distância para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo a distância para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo a distância intencionalmente para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo a distância como intervenção complementar a outras intervenções 1 2 3 4 5
- 103. 103 A POSTURA FÍSICA OU POSTURA Corresponde às posições que as pessoas estão suscetíveis de adotar de acordo com a intervenção em questão (Chalifour, 2008). O OLHAR Primeiro sentido utilizado para entrar em contato com o outro. Permite que o interveniente recolha dados sobre o estado atual do cliente e que o informe, não verbalmente, da sua informação relativamente ao seu contato (Chalifour, 2008:144). 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 Considero a minha postura uma técnica de comunicação 1 2 3 4 5 2 Considero a minha postura uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente a postura para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo a postura para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo a postura intencionalmente para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo a postura como intervenção complementar a outras intervenções 1 2 3 4 5 7 Ao intervir utilizo uma posição que promova a manutenção do contato visual com a pessoa 1 2 3 4 5 8 Ao intervir, utilizo uma posição que me permita ficar à mesma altura que a pessoa considerando o plano visual 1 2 3 4 5 9 Ao intervir garanto que a posição escolhida é a mais confortável 1 2 3 4 5 1 Considero o olhar uma técnica de comunicação 1 2 3 4 5 2 Considero o olhar uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente o olhar para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo o olhar para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo o olhar intencionalmente para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo o olhar como intervenção complementar a outras intervenções 1 2 3 4 5 7 Ao utilizer o olhar como técnica de comunicação, tenho claros os objetivos que pretend atingir 1 2 3 4 5 8 Utilizo o olhar para distinguir os factos das impressões subjetivas e para dialogar com a pessoas acerca das mesmas 1 2 3 4 5
- 104. 104 A ESCUTA Escutar é estar atento aos dois níveis de informação da mensagem, a conceptual e afetiva, ou seja, estar atento tanto ao quanto expresso como á forma como é comunicado (Chalifour, 2008). O SILÊNCIO O silêncio é feito da atenção e interesse por aquilo que o cliente comunica, e também, pela disponibilidade do interveniente em compreender, pensar ou sentir, enquanto pessoa e profissional (Chalifour, 2008:153). 1 Considero a escuta uma técnica de comunicação 1 2 3 4 5 2 Na escuta valorize a forma como é expresso o conteúdo 1 2 3 4 5 3 Para efetivar a escuta, promovo condições ambientais que permitam entender claramente o que é dito 1 2 3 4 5 4 Ao escutar estou atento à dimensão verbal da mensagem 1 2 3 4 5 5 Ao escutar estou atento à dimensão não verbal da mensagem 1 2 3 4 5 6 Escuto as mensagens na sua globalidade, independentemente do objetivo inicial 1 2 3 4 5 7 Ao utilizer a escuta, dou-me tempo para entender o que é transmitido antes de responder 1 2 3 4 5 8 Ao escutar, incentive a pessoa a expresser-se sobre o seu comportamento e as suas ações 1 2 3 4 5 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 Considero o silêncio uma técnica de comunicação 1 2 3 4 5 2 Considero o silêncio uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente o silêncio para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo o silêncio para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo intencionalmente o silêncio para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo o silêncio como intervenção complementar a outras intervenções 1 2 3 4 5
- 105. 105 A SÍNTESE A síntese consiste em ressaltar os elementos essenciais daquilo que é comunicado, relacionando-os uns com os outros (Chalifour, 2008:161). O QUESTIONAMENTO As questões permitem ao interveniente encorajar o cliente a exercer um papel particularmente ativo, convidando-o a participar na definição das suas necessidades e dificuldades, e na procura de soluções (Chalifour, 2008). 1 Considero a síntese uma técnica de comunicação 1 2 3 4 5 2 Considero a síntese uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente a síntese para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo a síntese para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo intencionalmente a síntese para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo a síntese como intervenção complementar a outras intervenções 1 2 3 4 5 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 Considero o questionamento uma técnica de comunicação 1 2 3 4 5 2 Considero o questionamento uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente o questionamento para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo o questionamento para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo intencionalmente o questionamento para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo o questionamento como intervenção complementar a outras intervenções 1 2 3 4 5
- 106. 106 ▪ Para efetivar a comunicação terapêutica 1. FEEDBACK É um processo verbal e não verbal pelo qual uma pessoa informa outra acerca das suas perceções, pensamentos e sentimentos (Hanson, 1975 citado por Chalifour, 2008:170). 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 Utilizo questões abertas 1 2 3 4 5 2 Utilizo questões fechadas 1 2 3 4 5 3 Utilizo questões diretas 1 2 3 4 5 4 Utilizo questões indiretas 1 2 3 4 5 5 Utilizo um vocabulário compreensível para a pessoa 1 2 3 4 5 6 Asseguro-me de que a pessoa entendeu a questão 1 2 3 4 5 7 Formulo claramente as questões 1 2 3 4 5 8 Asseguro-me de que a questão é a melhor técnica a empregar de acordo com o objetivo a alcançar 1 2 3 4 5 9 Capto a atenção da pessoa antes de formular uma questão 1 2 3 4 5 10 Espero pela resposta antes de reformular a questão de outro modo 1 2 3 4 5 1 Considero o feedback uma técnica de comunicação 1 2 3 4 5 2 Considero o feedback uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente o feedback para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo o feedback para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo intencionalmente o feedback para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo o feedback como intervenção complementar a outras intervenções 1 2 3 4 5 7 Ao utilizer o feedback descrevo de modo concreto o comportamento (verbal e não verbal) sobre o qual pretendo que a pessoa foque a sua atenção 1 2 3 4 5
- 107. 107 ▪ Para efetivar a comunicação terapêutica utilizo: 2. ACONSELHAR E DAR INFORMAÇÃO Ao aconselhar e dar informação ao cliente, o interveniente reconhece nele a necessidade de saber, de compreender, o direito de ser esclarecido acerca do que se passa com ele e de poder fazer escolhas (Chalifour,2008:175). 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 O feedback avaliativo 1 2 3 4 5 2 O feedback descritivo 1 2 3 4 5 3 O feedback experiencial 1 2 3 4 5 1 Considero o aconselhar e dar informação uma técnica de comunicação 1 2 3 4 5 2 Considero o aconselhar e dar informação uma técnica de comunicação terapêutica 1 2 3 4 5 3 Utilizo intencionalmente o conselho e a informação para comunicar de forma terapêutica 1 2 3 4 5 4 Utilizo o conselho e a informação para responder a uma necessidade minha 1 2 3 4 5 5 Utilizo intencionalmente o conselho e a informação para responder às necessidades das pessoas 1 2 3 4 5 6 Utilizo o conselho e a informação como intervenção complementar a outras intervenções 1 2 3 4 5
- 108. 108 ATITUDE DOS PROFISSIONAIS DE SAÚDE (Chalifour, 2008; Phaneut, 2005) Assinale, referindo o grau de concordância, qual ou quais das atitudes dos profissionais de saúde que a seguir se apresentam, são consideradas por si fundamentais para o estabelecimento da comunicação terapêutica, em situação de cuidados. • Para estabelecer comunicação terapêutica é fundamental para o profissional de saúde manifestar uma atitude de: 1 2 3 4 5 Discordo totalmente Discordo Indeciso Concordo Concordo totalmente 1 Certifico-me de que compreendi bem o pedido da pessoa 1 2 3 4 5 2 Confirmo junto da pessoa a sua necessidade, a sua motivação e o seu interesse quanto à informação solicitada 1 2 3 4 5 3 Clarifico o objetivo da intervenção e certifico-me de que a pessoa o compreende e aprova 1 2 3 4 5 4 Escolho os meios de informação que terão maior possibilidade de atingir o objetivo visado 1 2 3 4 5 5 Utilizo uma linguagem adaptada à pessoa 1 2 3 4 5 6 Verifico a compreensão da pessoa e se necessário reformulo em termos mais simples, ou dando exemplos 1 2 3 4 5 7 Verifico se a informação foi compreendida e se responde às expectativas da pessoa 1 2 3 4 5 1 Empatia 1 2 3 4 5 2 Respeito caloroso 1 2 3 4 5 3 Autenticidade 1 2 3 4 5 4 Compaixão 1 2 3 4 5 5 Esperança 1 2 3 4 5 6 Congruência 1 2 3 4 5 7 Confrontação 1 2 3 4 5 8 Aceitação 1 2 3 4 5 9 Humor 1 2 3 4 5
- 109. 109 Questionário sociodemográfico 1. Género: 2. Idade: ____ Masculino ___ Feminino ___ 3. Estado civil: Solteiro/a ____ União de facto ____ Divorciado/a ____ Casado/a ____ Separado/a _____ Viúvo/a ____ 4. Categoria profissional: Enfermeira/o ____ Assistente espiritual ____ Médica/o ____ Fisioterapeuta ____ Psicóloga/o ____ Terapeuta ocupacional ____ Assistente social ____ Outra, qual? ____________________ 5. Antiguidade (Indicar se em meses ou anos): Na profissão _________ Na instituição _________ No serviço _________ 6. Abordagem Paliativa: Unidade de Cuidados Paliativos ____ Equipa Comunitária de Suporte em Cuidados Paliativos ____ Equipa Intra-Hospitalar de Suporte em Cuidados Paliativos ____ Outro Serviço com ações paliativas, qual? __________________
- 110. 110 Anexo III – Consentimento Informado Código do Participante____________________ APRESENTAÇÃO DO ESTUDO Os profissionais de saúde no âmbito dos Cuidados Paliativos, depara-se com a confrontação da morte, tanto dos pacientes como da sua própria, onde surgem dificuldades em aceitar a finitude da vida, e sobretudo a impossibilidade de impedir a evolução da doença, o que suscita angústias, impotência e frustração. Tais sentimentos, fazem com que o profissional coloque em causa o seu profissionalismo. No entanto, esse sofrimento pode ser amenizado com a sensação e consciencialização do máximo desempenho, tanto pessoal como profissional, quando reflectem sobre a sua prática e encontram novos significados associados ao ato de cuidar, como sentirem como gratificante disponibilizarem-se para apoiar e auxiliar. Convidamo-lo a participar no estudo “As técnicas de comunicação em Cuidados Paliativos: Na relação entre a civilidade e as estratégias de coping”, que está a ser desenvolvido no âmbito de uma dissertação de Mestrado em Psicologia Clínica e de Aconselhamento inserida num projeto do CIP – Centro de Investigação em Psicologia, na Universidade Autónoma de Lisboa. Com este estudo pretendemos contribuir para melhor entender e ajudar estes profissionais. Este questionário tem por objetivos: 1) conhecer as diversas técnicas de comunicação terapêutica utilizadas pelos profissionais de cuidados paliativos relativamente aos doentes, bem como a atitude subjacente; 2) conhecer o grau de civilidade percebido dentro da sua equipa profissional; 3) identificar as estratégias de coping utilizadas por estes profissionais; 4) perceber a relação entre estas variáveis, nomeadamente o papel da civilidade e da comunicação na promoção de estratégias de coping mais saudáveis; 5) Conhecer as atitudes mais utilizadas pelos profissionais de saúde em Cuidados Paliativos. Este questionário destina-se a pessoas que sejam profissionais de cuidados paliativos, equipas interdisciplinares inseridas em Unidades de Cuidados Paliativos, Equipas Comunitárias de Suporte em Cuidados Paliativos, Equipas Intra-Hospitalares de Suporte em Cuidados Paliativos, incluindo médicos, enfermeiros, psicólogos, assistentes sociais, assistentes espirituais, fisioterapeutas e terapeutas ocupacionais. Toda a informação fornecida sobre si será
- 111. 111 mantida anónima e confidencial. Só o responsável pela recolha dos dados conhecerá o código atribuído a cada participante. Apenas os resultados globais da investigação serão tornados públicos, em apresentações ou publicações de carácter científico, preservando sempre o anonimato dos participantes. A participação neste questionário ou a recusa em o fazer não o/a irá beneficiar ou prejudicar diretamente. Em qualquer momento pode desistir da sua participação e solicitar junto do investigador que a informação por si fornecida seja removida e eliminada deste estudo. Será entregue o consentimento em duplicado, uma cópia para o participante, outra para a investigadora. CONSENTIMENTO INFORMADO PARA A RECOLHA E TRATAMENTO DE DADOS PESSOAIS Declaro que compreendi os objetivos deste estudo, que a informação por mim fornecida será mantida confidencial e apenas utilizada de forma anónima para fins de investigação científica. Compreendi que em qualquer momento posso abandonar a minha participação neste estudo e solicitar junto do investigador a eliminação da informação por mim fornecida. Sei que está prevista uma recolha de dados. Compreendi que a participação neste estudo, ou a recusa em o fazer, em nada irá afetar o tratamento ou a forma como eu ou o doente que acompanho temos sido atendidos. Tive oportunidade de colocar e esclarecer todas as dúvidas que tinha sobre esta investigação. 1- IDENTIFICAÇÃO DO RESPONSÁVEL PELO TRATAMENTO DOS DADOS Cooperativa de Ensino Universitário, C.R.L. (CEU, C.R.L.) entidade instituidora da Universidade Autónoma de Lisboa Rua de Santa Marta 47 2º 1150-293 Lisboa NIF: 501641238 investigacao.privacidade@autonoma.pt Discente: Romina Silva do Rosário - 20150460 Orientadora: Maria Luísa Ribeiro, e-mail: mribeiro@autonoma.pt 2- QUE DADOS RECOLHEMOS E CATEGORIAS DE TITULARES DOS DADOS
- 112. 112 Dados dos participantes: Género, Idade, Estado civil, Situação profissional, Profissão, Antiguidade. Avaliação através de um questionário da civilidade na equipa de trabalho, atitude, comunicação terapêutica e estilos de coping. 3- FUNDAMENTO JURÍDICO Consentimento. 4- O QUE FAZEMOS COM OS SEUS DADOS (FINALIDADES) Investigação sobre “As técnicas de comunicação em Cuidados Paliativos: Na relação entre a civilidade e as estratégias de coping”, com uma única aplicação. 5- DURANTE QUANTO TEMPO ARMAZENAMOS OS SEUS DADOS Os seus dados deixarão de ser tratados com a finalidade da investigação, logo que o Titular dos Dados retire o seu consentimento ou cinco anos após o fim do estudo. 7 – TRANSFERÊNCIA PARA PAÍSES TERCEIROS A Cooperativa de Ensino Universitário garante o cumprimento do regulamento. Neste caso, não é aplicável tal questão. 8 – TRATAMENTO DOS DADOS Não serão objeto de tratamento para decisões individuais automatizadas, nem para definição de perfis. Após tratamento de dados, será proposto à instituição uma sessão de apresentação de dados, de forma a fornecer algum feedback aos participantes pela sua participação. 9 – MEDIDAS IMPLEMENTADAS PARA PROTEÇÃO DOS SEUS DADOS CONTRA O ACESSO, A ALTERAÇÃO OU A DESTRUIÇÃO NÃO AUTORIZADA A Cooperativa de Ensino Universitário toma as precauções necessárias e legalmente exigidas para garantir a proteção da informação recolhida junto dos Titulares dos Dados. Entre outras, estão implementadas as seguintes medidas técnicas e organizacionais para garantir a segurança e confidencialidade dos dados pessoais: segurança física (através de controlo de acessos), separação lógica dos registos, passwords de acesso e níveis de acesso, firewalls e programas antivírus.
- 113. 113 10 – OS SEUS DIREITOS Todos os dados pessoais são tratados de acordo com os termos do previsto no Regulamento UE 2016/679 do Parlamento Europeu e do Conselho, tendo os titulares dos dados pessoais direito de aceder, livremente e sem restrições, confirmando, retificando, apagando ou bloqueando os dados que hajam facultado, bem como o direito à portabilidade e à limitação do tratamento no que disser respeito ao Titular dos Dados, ou do direito de se opor ao tratamento, podendo exercê-lo por escrito, pessoalmente nas nossas instalações ou através do email investigacao.privacidade.@autonoma.pt, sem qualquer encargo. O Titular dos dados tem o direito de retirar o seu consentimento a qualquer altura, devendo para o efeito contactar-nos através do endereço investigacao.privacidade@autonoma.pt O Titular dos Dados tem o direito de apresentar reclamação à Comissão Nacional de Proteção de Dados ou a qualquer outra autoridade de controlo. DATA: ______/_______/ _________ NOME: ________________________________________________________________________ Telefone: _________________ Email: ________________ ASSINATURA:______________________________________________________________ ________ A discente: ___________________________________________________________________________ _______________ A orientadora: ___________________________________________________________________________ __________






































































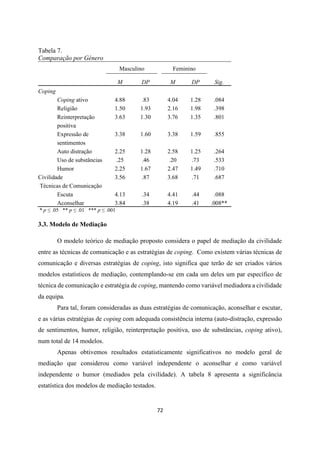














![87
Capelas, M. L. (2015). Investigar em Cuidados Paliativos: um imperativo ético. Revista Cuidados
Paliativos - Associação Portuguesa de Cuidados Paliativos. [Online] Março.
http://www.apcp.com.pt/uploads/revista_cuidadospaliativos_vol2_n01.pdf.
Cepelas, M. L., Coelho, S. P. & Azevedo, V. (2018). Estratégias de coping utilizadas pelos enfermeiros
para lidar com o processo de morrer. Cuidados Paliativos. 5(2).
Carlotto, M. S., Dieh, L., Melo, L. P. & Rodriguez, S. Y. S. (s/d). Estratégias de enfrentamento em
trabalhadores: revisão sistemática da literatura nacional. ArquiVos brasileiros de Psicologia.
68(3), 125-144.
Carlson, R. (1988). Guide de I’infirmière pour ne meilleure comunnication. Ottawa: Les Éditions
Saint-Yves.
Carnosso, J. & Clark, C. M. (s/d). Civility: a concept analysis. The Journal of theory constrution and
testing. 12(1).
Carqueja, E. (2009). A prática religiosa e a perceção do sofrimento em doentes oncológicos e não
oncológicos. Cadernos de Saúde. 2(1), 7-10.
Carr, J. Z., Deshon, R. P., Ford, J. L. & Schmidt, A. M. (2003). Climate perceptions matter: A
metanalytic path analysis relating molar climate, cognitive and affective states, and individual
level work outcomes. Journal of Applied Psychology. 88, 605-619.
Carvalho, A. S., Fonseca, A. M. & Pereira, S. M. (2011). Burnout in palliative care: A systematic
review. Nursing Ethics. 18(3), 317-326.
Carver, C. (1997). You want to measure coping but your protocol’s too long: consider the brief COPE.
International Journal of Behavioral Medicine, 4(1), 92-100.
Carver, C. S. & Scheier, M. F. (1994). Situational coping and coping dispositions in a stressful
transaction. Journal of Personality and Social Psychology. 66, 184-195.
Cassel, E. J. (1991). The nature of suffering and the goals of medicine. New York: Oxford University
Press.
Cavaco, V., José, H., Louro, S., Ludgero, A., Martins, A & Santos, M. (2010). Qual o papel da
esperança na saúde da pessoa? - Revisão Sistémica. Revista Referência.12: 93-103.
Cecato, J., Martinelli, J., Montiel, J. & Fiorese, B. (2012). Aspetos Psicológicos durante o processo de
cuidados paliativos na visão do familiar/cuidador: revisão de literatura. Cadernos de Pós-
Graduação em Distúrbios do Desenvolvimento. 12(2), 46-52.
Cerqueira, M. (2010). A pessoa em fim de vida e família: o processo de cuidados face ao sofrimento.
Universidade de Lisboa, Lisboa.](https://image.slidesharecdn.com/content16-250421072803-16f8c20f/85/ASegurancaDoDoenteEm-Cuidados-Paliativos-PercecaoDosP-87-320.jpg)