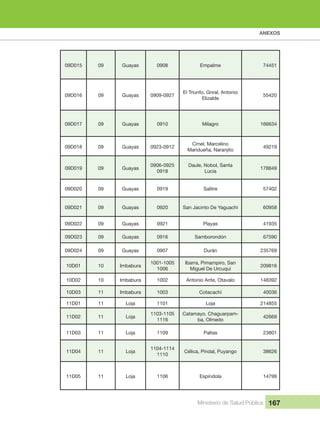
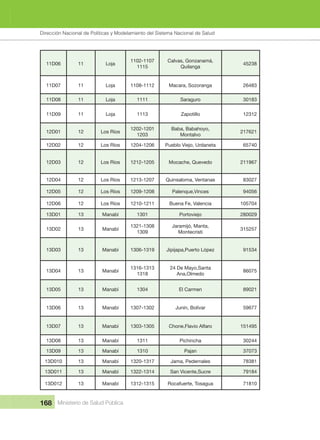
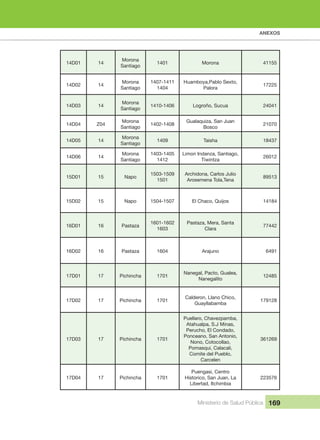
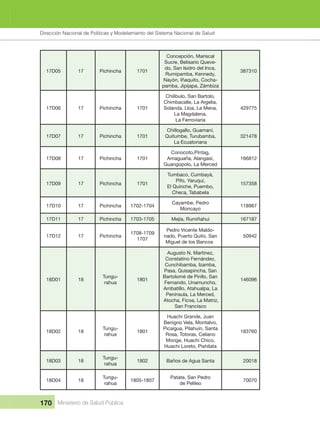
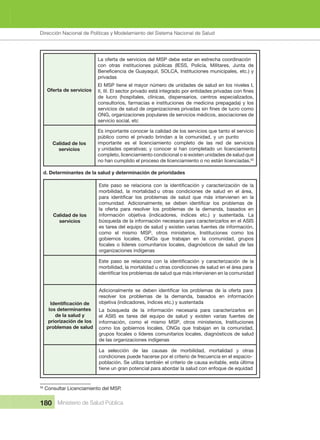
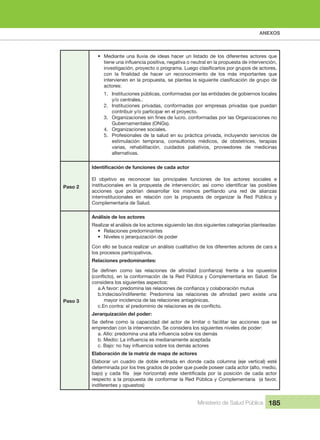
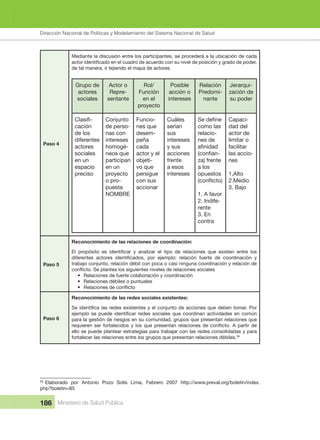
Mais
- 1. Manual del Modelo de Atención Integral de Salud - MAIS
- 3. Manual del Modelo de Atención Integral de Salud - MAIS
- 4. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 4 Ministerio de Salud Pública Ministerio de Salud Pública del Ecuador, Manual del Modelo de Atención Integral de Salud - MAIS: Ministerio de Salud Pública, Viceministerio de Gobernanza y Vigilancia de la Salud, 2018, 211 pág. Tercera Edición Este manual es una guía para la implementación del MAIS en los establecimientos de salud del Sistema Nacional de Salud (SNS) Se reservan todos los derechos de MSP, bajo el protocolo 2 de la Convención Univer- sal de Derechos de Autor Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 5. SUBSECRETARÍA NACIONAL DE GOBERNANZA DE LA SALUD PÚBLICA DIRECCIÓN NACIONAL DE POLÍTICAS Y MODELAMIENTO DEL SISTEMA NACIONAL DE SALUD Ecuador 2018 MODELO DE ATENCIÓN INTEGRAL DEL SISTEMA NACIONAL DE SALUD
- 7. Ministerio de Salud Pública 7 ACUERDO MINISTERIAL 725 - 1162
- 8. 8 Ministerio de Salud Pública
- 9. Ministerio de Salud Pública 9
- 10. 10 Ministerio de Salud Pública
- 11. Ministerio de Salud Pública 11 PRESENTACIÓN En mayo de 2004 se aprueba el Modelo de Atención Integral, basado en la Atención Primaria de Salud. En diciembre de 2011 se publica en el Registro Oficial el Manual del Modelo de Atención Integral de Salud, MAIS, como una importante herramienta para su implementación. En el año 2012, el Manual es impreso y distribuido en el Sistema Nacio- nal de Salud. Posteriormente se realiza una nueva edición, en el año 2016. A lo largo del presente Gobierno, la implementación del MAIS ha tenido especial fuerza, con el fortalecimiento de la rectoría del Ministerio de Salud Pública (MSP) sobre el Sistema Nacional de Salud, de tal manera que esto ha sido reconocido explícitamente por la Organización Panamericana de la Salud, en el contexto del reconocimiento a los logros de la Revolución Ciudadana, en abril de 2016. Con la implementación del modelo, se ha logrado fortalecer al centro de salud como la puerta de entrada al sistema de salud. En este primer nivel –centros de salud y puestos de salud– se atienden el 80% de los problemas de salud de la población y se realizan acciones de promoción y prevención, con actividades intramurales (dentro del establec- imiento) y extramurales (fuera del establecimiento). Los hospitales básicos y generales –segundo nivel– y de especialidades –tercer nivel– atienden los casos más complejos. Así se permite acercar el servicio a la población, ganar eficacia y eficiencia, y lograr mayor especialización de los establecimientos hospitalarios. El modelo también ha logrado destacar la importancia de los determinantes de la salud en la búsqueda de una adecuada óptica para el tratamiento de los desafíos de salud de la población. Además, con la aplicación del MAIS se ha logrado impulsar la Red Pública Integral de Salud, constituida por los establecimientos de salud públicos, y de la Red Complemen- taria, constituida por los establecimientos de salud privados, todo como parte del Sistema Nacional de Salud, en un esquema de trabajo organizado y articulado, en beneficio de la salud de la población. El Ministerio de Salud Pública ejerce la rectoría, regulación, planificación, coordinación, control y gestión del Sistema Nacional de Salud, de acuerdo con la Constitución, y tal como lo recoge el MAIS. Como se ha explicado, ejerce esta rectoría a través de la gober- nanza, la vigilancia, la promoción y la provisión de servicios. La enorme inversión de la Revolución Ciudadana en términos de transformar la salud de la población ecuatoriana solo se entiende en su total dimensión desde la lógica de la implementación del MAIS y del entendimiento de la salud como un derecho. Desde el nuevo etiquetado de alimentos hasta la implementación del agendamiento telefónico y la construcción de más de un centenar de establecimientos de salud, pasando por la articulación entre las instituciones del Sistema Nacional de Salud, todas las acciones se entienden desde la aplicación del MAIS.
- 12. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 12 Ministerio de Salud Pública Esta es la tercera edición del Manual del Modelo de Atención Integral en Salud, para divulgación en el sistema nacional de salud. Pongo una vez más en relieve la necesidad de seguir avanzando en la adecuada interacción entre los sectores público y privado del Sistema, con la visión de garantía de acceso, y en la participación de organizaciones públicas, privadas y de la comunidad. Todo esto entendiendo que el MAIS es la pauta que guía las acciones a favor de la salud de la ciudadanía, en búsqueda del Buen Vivir que plantea nuestra Constitución. MINISTRA DE SALUD PÚBLICA Dra. Verónica Espinosa Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 13. INDICE Ministerio de Salud Pública 13 TABLA DE CONTENIDOS ACUERDO MINISTERIAL 725 - 1162 7 PRESENTACIÓN 11 INTRODUCCIÓN 19 CAPÍTULO 1 21 1. ECUADOR: EL SISTEMA NACIONAL DE SALUD: ANTECEDENTES, AVANCES Y RETOS 23 CAPÍTULO 2 27 2. MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD 29 2.1. Constitución de la República del Ecuador 29 2.2. El Plan Nacional para el Buen Vivir 2013 - 2017 32 2.3. Ley Orgánica de Salud 33 2.4. La Agenda Social 2013 – 2017 (MCDS, 2013) 34 2.5. Objetivos de Desarrollo Sostenible 34 2.6. Visión y Misión del Ministerio de Salud Pública del Ecuador 35 CAPÍTULO 3 37 3. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR, COMUNITARIO E INTERCULTURAL- MAIS-FCI 39 3.1. Salud 39 3.2. Determinantes de la Salud 40 3.3. Enfoques del MAIS 42 3.3.1. La Atención Primaria de Salud Renovada (APS-R) 42 3.3.2. Epidemiología Comunitaria en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud. 44 3.3.3. La Participación Social en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud 45 3.3.4. Enfoque de Interculturalidad en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud 45 3.3.5. Integrar a la Salud Mental en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud 47 3.3.6. Integrar la Investigación, la formación y capacitación del talento humano 48 3.3.7. Los Cuidados Paliativos en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud 48 3.3.8 Enfoque de derechos 48
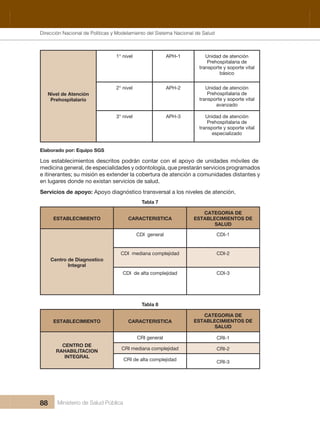
- 14. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 14 Ministerio de Salud Pública 3.3.9 Enfoque de género 49 3.4. Prioridades y Estrategias Nacionales 50 CAPÍTULO 4 51 4. EL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI 53 4.1. 53 4.2. Propósito del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural 56 4.3. Objetivo del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural 56 4.4. Objetivos estratégicos para el fortalecimiento del Modelo de Atención Integral de Salud 56 4.5. Principios del Modelo de Atención Integral de Salud- 57 CAPÍTULO 5 59 5. COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI 61 5.1. COMPONENTE DE PROVISIÓN DE SERVICIOS DE SALUD DEL SISTEMA NACIONAL DE SALUD 61 5.1.1. Grupos de población a quienes se entregará la atención: 62 5.1.2. Conjunto de prestaciones por ciclos de vida: 63 5.1.3. Escenarios de la atención: 64 5.1.4. 65 5.1.5. Estrategias y Herramientas para brindar las prestaciones integrales de salud: visita domiciliaria, 70 5.2. COMPONENTE DE ORGANIZACIÓN DEL SISTEMA NACIONAL DE SALUD 84 5.2.1. Niveles de Atención: Tipología y homologación de establecimientos de salud 84 5.2.2. Organización de los equipos de atención integral de salud 89 5.2.3. Organización y funcionamiento de la Red Pública Integral de Salud y Complementaria 90 5.2.4. La articulación territorial de la red pública y complementaria de salud en zonas, distritos y circuitos 91 5.2.5 Organización funcional de la Red Pública Integral de Salud y Red Complementaria 93 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
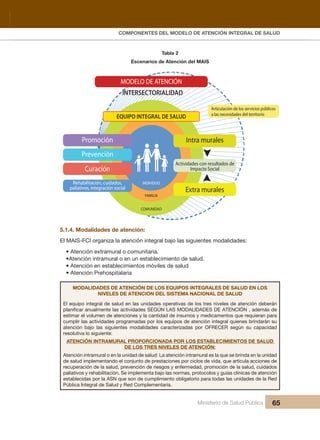
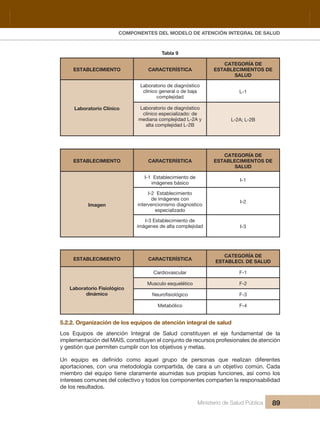
- 15. INDICE Ministerio de Salud Pública 15 5.3. COMPONENTE DE GESTIÓN DEL SISTEMA NACIONAL DE SALUD 97 Gestión basada en la metodología de Gobierno por Resultados (GPR) 97 5.3.1. Herramientas de diagnóstico y monitoreo de las condiciones de salud: Diagnóstico de salud Análisis situacional de Salud. ASIS 98 5.3.2. y programación operativa 99 5.3.3. Gestión y desarrollo del Talento Humano 100 5.3.4. Gestión de infraestructura, equipamiento y medicamentos de Nacional y el cuadro de medicamentos básicos 101 5.3.5. Sistema Único Integral e Integrado de Información y Telecomunicaciones 101 5.3.6. Sistema de Control de Garantía de la Calidad 102 5.3.7. Monitoreo, Evaluación y Supervisión Integral 103 5.4. COMPONENTE DE FINANCIAMIENTO DEL SISTEMA NACIONAL DE SALUD 104 5.5. RESULTADOS DE IMPACTO SOCIAL 105 CAPÍTULO 6 109 6. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI EN EL PRIMER NIVEL DE ATENCIÓN. 111 6.1. Lineamientos generales 111 6.2. Funciones de los servicios de salud en el primer nivel de atención 112 6.3. Los equipos de atención integral de salud 113 6.4. Modalidades de atención. 113 6.5. Campo de acción de los equipos de salud 116 6.6. Otros criterios a ser considerados. 116 6.7. Productos de los equipo de salud de primer nivel 118 6.8. Fases y herramientas para la Implementación del MAIS a nivel distrital en los establecimientos del Primer Nivel de Atención 118 6.8.1. Atención Integral a nivel individual, familiar, comunitario y del entorno 119 6.9. Monitoreo y evaluación de la programación de actividades y proyectos: 125 6.10. Sistema de registro 126 ANEXOS 129 ANEXO 1 131
- 16. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 16 Ministerio de Salud Pública ESTRATEGIAS NACIONALES DE SALUD 131 ANEXO 2 134 CONJUNTO DE PRESTACIONES POR CICLOS DE VIDA 134 Actividades odontológicas 155 ANEXO 3 162 Tarjetero 162 Tarjetas de Citas 162 ANEXO 4 172 ASIS, MAPA PARLANTE, SALA SITUACIONAL 172 ANEXO 5 198 GUIA DE SUPERVISIÓN PARA EQUIPOS DE SALUD 198 GLOSARIO. 203 BIBLIOGRAFÍA 209 RESPONSABLES 211 Ilustración 1 Marco Conceptual de los Determinantes de la Salud. 40 Ilustración 2 Determinantes de la Salud 42 Ilustración 3 Modelo de Atención Integral de Salud MAIS 53 Ilustración 4 Integralidad en el Sistema Nacional de Salud 54 Ilustración 5 Objetivos Estratégicos del Modelo de Atención Integral de Salud 56 Ilustración 6 Componentes del MAIS - FCI 61 Ilustración 7 Niveles de Atención 85 Ilustración 8 92 Ilustración 9 Estrategia de Desarrollo Integral Infantil 132 Tabla 1 Ciclos de Vida 62 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
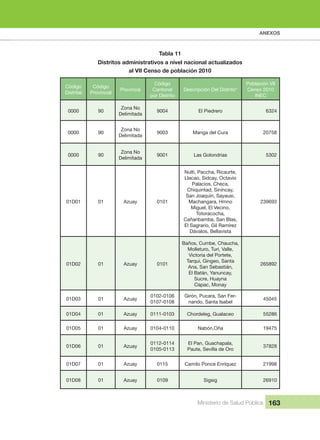
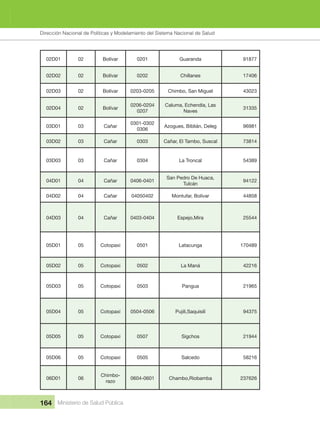
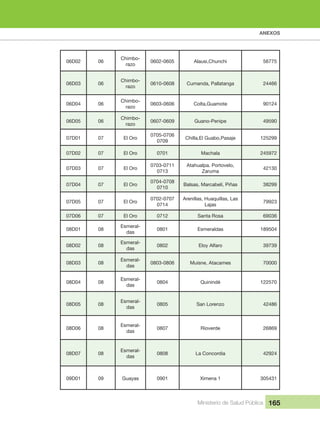
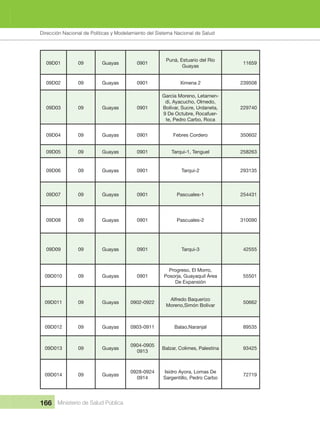
- 17. INDICE Ministerio de Salud Pública 17 Tabla 2 Escenarios de Atención del MAIS 65 Tabla 3 Visita Domiciliaria 70 Tabla 4 Ficha Familiar 77 Tabla 5 Criterios de Despenalización para diagnóstico y seguimiento de las familias 81 Tabla 6 Tipología de las Unidades Operativas del Sistema Nacional de Salud 87 Tabla 7 88 Tabla 8 88 Tabla 9 89 Tabla 10 Metas del Plan Nacional del Buen Vivir 2013 - 2017 106 Tabla 11 Distritos administrativos a nivel nacional actualizados al VII Censo de población 2010 163
- 19. Ministerio de Salud Pública 19 INTRODUCCIÓN El Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural tiene como desafío trabajar con las familias, desarrollar nuevas formas relacionales, ubicar al usuario en el centro de la atención, instalando buenas prácticas, desarrollando intervenciones orientadas hacia resultados de impacto social. Desde la convicción de que el enfoque biopsicosocial, multidisciplinario e intercultural, son la alternativa para responder de manera más efectiva a las necesidades de las personas, familias y comunidades, contribuyendo a mejorar su calidad de vida. Está dirigido al personal de salud de los establecimientos de la Red Pública de Salud (RPIS) y la Red Complementaria y en esta publicación se ha incorporado las directrices y herramientas para la implementación del Modelo de Atención Integral de Salud en todos los niveles de atención. Ha sido estructurado en base a capítulos, orientados a entregar diferentes conceptos teóricos y prácticos sobre la implementación del modelo. Capítulo I: Ofrece una visión general del contexto de salud en nuestro País Ecuador. Capítulo II: Revela la importancia de conocer el marco legal que direcciona la implementación del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural MAIS. Capítulo III: Desarrolla temas relacionados con la parte conceptual que sustenta el Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural MAIS. Capítulo IV: Se ha destinado a revisar los principios, objetivos, objetivos estratégicos para fortalecimiento del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural-MAIS. Capítulo V: Contiene los componentes que señalan el proceso de implementación del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural MAIS. Capítulo VI: Incluye lineamientos metodológicos y herramientas de utilidad práctica para desarrollar el Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural en el Primer Nivel de Atención. En esta edición, probablemente se llega a cubrir las inquietudes de todos y cada uno de quienes integran los equipos integrales de salud en los tres niveles de atención del Sistema Nacional de Salud. Sería inadecuado pretenderlo, considerando y validando toda la experiencia que ellos han ganado durante años de desarrollo del modelo de atención en nuestro país, sin embargo, desarrolla conceptos, estrategias, instrumentos y directrices para apoyar a garantizar el derecho a la salud en el Ecuador.
- 21. ECUADOR: EL SISTEMA NACIONAL DE SALUD, ANTECEDENTES, AVANCES Y RETOS Capítulo1
- 23. Ministerio de Salud Pública 23 CAPÍTULO 1 1. ECUADOR: EL SISTEMA NACIONAL DE SALUD: ANTECEDENTES, AVANCES Y RETOS En el país el Sistema Nacional de Salud se ha caracterizado por estar fragmentado, centralizado y desarticulado en la provisión de servicios de salud, otra de sus características ha sido la preeminencia del enfoque biologista - curativo en la atención; centrado en la enfermedad y la atención hospitalaria; con programas de salud pública de corte vertical que limitan la posibilidad de una atención integral e integrada a la población. En este sentido, las políticas anteriores a este proceso, de corte neoliberal la institucionalidad pública de salud, debilitando también la capacidad de control y regulación de la Autoridad Sanitaria. Esto conllevó a profundizar la inequidad en el acceso a los servicios de salud de los grupos poblacionales en situación de pobreza y extrema pobreza. Fueron marcadas las bolsillo en el país representó casi el 50% en las economías de las familias ecuatorianas. A pesar del reconocimiento acerca de la importancia de que los servicios de salud se encuentren organizados por niveles de atención, el primero y segundo nivel de atención en los que se puede resolver más del 90% de los problemas de salud, en el sector público han estado debilitados por los bajos presupuestos, el abandono de los establecimientos, la escasez e inestabilidad laboral del personal, e incidieron en una población en el Sistema Nacional de Salud. De igual manera, el tercer nivel de atención, que es predominantemente hospitalario de mayor complejidad sufrió el embate del progresivo desmantelamiento de los servicios públicos, expresados en la falta de recursos y la baja calidad del gasto por la debilidad en los procesos de supervisión y control. Además la situación se complicó por la ausencia de un sistema integrado de información que permita obtener datos reales, necesarios la gestión. En la actualidad el Sistema Nacional de Salud debe enfrentar, a más de los rezagos fecundidad que en el período 1950-1955 fue de 6,7 pasó a 2,6 en el período 2005-2010. de 0 a 24 años constituyen algo más del 50% del total de la población, con más del 30% de menores de 15 años. La expectativa de vida, es de 75 años (72,1 para hombres y 78 para mujeres) y el porcentaje de personas de la tercera edad es del 6,19 %. (INEC- CEPAL, 2009). mortalidad hacia los problemas crónicos degenerativos, la emergencia de las entidades infecciosas y la presencia de riesgos que favorecen el incremento de las lesiones accidentales, intencionales, los trastornos mentales y emocionales y los vinculados al deterioro ambiental.
- 24. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 24 Ministerio de Salud Pública En el 2009, en el país se reportaron 59.714 defunciones lo que arrojó una tasa de mortalidad de 4.26 muertes por cada mil habitantes, y entre las primeras causas de muerte están en orden de frecuencia, la diabetes mellitus, enfermedades cerebro vasculares, accidentes de transporte, enfermedad hipertensiva, influenza y neumonía, las enfermedades isquémicas del corazón, violencia, insuficiencia cardíaca, cirrosis, cáncer de estómago. En el caso de la morbilidad las principales causas son debidas a procesos asociados con el deterioro y la privación en el consumo de los bienes y valores básicos para sobrellevar la vida en condiciones adecuadas. Entre las principales causas de egreso hospitalario están la diarrea y gastroenteritis infecciosas, neumonía, colelitiasis, aborto no especificado, apendicitis aguda, hernia inguinal, falso trabajo de parto, traumatismo intracraneal. (MSP, INEC. 2010). Los problemas nutricionales son en el país un problema de salud pública, tanto la desnutrición como el sobrepeso, que en los últimos años se han incrementado y tienen una clara relación con las condiciones de vida, el acceso a alimentos y patrones de consumo. En este sentido, la desnutrición crónica afecta fundamentalmente a niños y niñas indígenas, a la población que habita en zonas rurales donde hay mayores índices de pobreza. (ENDEMAIN ECV 2006). En el país no existe información actualizada sobre los problemas nutricionales, sin embargo, es importante considerar que los problemas de sobrepeso y obesidad se han incrementado de manera alarmante sobre todo en mujeres en edad fértil y población adulta mayor (ENDEMAIN 2004). Relacionado a esto, en el país menos del 50% de niños y niñas menores de un año son alimentados con leche materna hasta los 3 meses de edad. (Freire, Wilma. 2011). El VIH-SIDA también es uno de los problemas de salud pública que preocupa al país, el mejoramiento del sistema de registro y la oferta de tratamiento para el VIH-SIDA ha permitido evidenciar que este es un problema que tiene una tendencia creciente. Las relaciones y concepciones de género inciden en riesgos diferenciales para mujeres y varones, al comparar las principales causas de mortalidad y morbilidad según sexo, se evidencia que en varones las relacionadas a accidentes y violencia tienen un peso muy importante, mientras que en las mujeres los problemas relacionados a la salud sexual y reproductiva son más evidentes (ENDEMAIN 2006). Merece especial atención el alto porcentaje de embarazos en adolescentes por el impacto en las condiciones de vida y salud de este grupo poblacional. La salud mental y los riesgos ambientales6 son en la actualidad condiciones y problemas que deben suscitar la atención prioritaria del sector salud. La violencia y los suicidios consumados constituyen problemas de salud pública por la alta frecuencia en que se producen y las graves consecuencias que generan a nivel individual, familiar y social. Por otro lado, los indicadores a nivel nacional no reflejan las profundas disparidades a nivel territorial y la situación de desventaja de grupos poblacionales en situación de pobreza y de los pueblos y nacionalidades indígenas y afro-ecuatoriana que constituyen el 11% de la población del país. Frente a esta realidad, desde el año 2007 el gobierno de la Revolución Ciudadana en función del logro del Sumak Kausay o el Buen Vivir, que constituye la orientación 6 Se entiende por medio ambiente el entorno o suma total de aquello que nos rodea y que afecta y condiciona las circunstancias de vida de las personas o la sociedad en su conjunto. Se refiere a la contaminación sociocultural y psicosocial, en la que incluiríamos la dependencia, violencia, estrés, competitividad. Lalonde M. A new perspective on the health of canadians. Canadá 1978 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 25. ECUADOR: EL SISTEMA NACIONAL DE SALUD: Antecedentes, Avances Y Retos Ministerio de Salud Pública 25 ética y política que marca el accionar del Estado y sus instituciones, ha definido como prioritario el sector social y particularmente la salud, lo que se expresa entre otros aspectos en un incremento importante del presupuesto7 y en concordancia con el mandato Constitucional, se establece la política de universalidad y gratuidad progresiva de la atención pública de salud. Al ser la salud uno de los elementos más sensibles para el mejoramiento de la calidad de vida, la transformación del sector se constituye en un eje prioritario del desarrollo del país. El logro de la transformación propuesta implica superar la deuda histórica que tiene el país con el sector salud y cambios profundos en la institucionalidad y las modalidades de prestación de servicios, que requieren estrategias de intervención de corto, mediano y largo plazo para fortalecer el Sistema Nacional de Salud. En una primera etapa se intervino en el mejoramiento de la infraestructura, equipamiento, recursos humanos, dotación de medicamentos e insumos a las unidades de salud del Ministerio de Salud Pública, con la finalidad de incrementar la cobertura de atención y disminuir el alto gasto para la recuperación de la salud de las familias ecuatorianas. Se inició además con el fortalecimiento del I Nivel de atención con la implementación del Modelo de Atención Integral de Salud y la constitución de los Equipos Básicos de Salud (EBAS) La política de gratuidad y la inversión en establecimientos del Ministerio de Salud Pública, incidieron en un incremento significativo de las coberturas de atención,8 por otro lado se ha logrado reposicionar los servicios públicos de salud como una alternativa para la resolución de sus necesidades. El fortalecimiento del Modelo de Atención Integral de Salud con enfoque Familiar, Comunitario e Intercultural, (MAIS-FC) incorporando la estrategia de Atención Primaria de Salud Renovada (APS-R), es uno de los ejes prioritarios del proceso de transformación del sector salud, su organización e implementación debe responder a las nuevas demandas y necesidades de salud del país que devienen de los cambios en el perfil demográfico y epidemiológico, a la necesidad de superar las brechas en el acceso a servicios integrales de salud; consolidar la articulación de la Red Pública y Complementaria de Salud , así como el fortalecimiento de la capacidad resolutiva del primero, segundo y tercer nivel de atención. IV nivel de atención se encuentra la investigación y Centros de Subespecialidad. En este enfoque se enmarca el presente documento, como guía conceptual y práctica de oferta de servicios en el contexto del Sistema Nacional de Salud. 7 En cinco años la inversión del Ministerio de Salud Pública pasó de menos de 600 millones de dólares en el año 2006 a 1.400 millones de dólares en el 2011. 8 El número de atenciones de morbilidad, preventivas, odontológicas y de emergencia se incrementaron en un porcentaje de 171%, pasaron de 14.372.251 en el 2006 a 34.631.099. Si bien el mayor número de atenciones son de morbilidad, también las atenciones preventivas tuvieron un incremento significativo. La cobertura del parto institucional alcanzo en el año 2010 el 85.7% frente al 80.8% registrado en el año 2005. La gratuidad de los medicamentos también incremento sustancialmente el número de recetas entregadas a las y los usuarios de las unidades del MSP. La inversión en medicamentos desde el 2008 al 2011 es de aproximadamente 200 millones de dólares. De igual manera, los exámenes de laboratorio que se incrementaron en un 134%, las cirugías en un 47% y los egresos hospitalarios en un 43%, de 384.000 en el 2006 a 503.315 en el año 2010.
- 27. MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD Capitulo2 MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD Capítulo2
- 29. Ministerio de Salud Pública 29 CAPÍTULO 2 2. MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD El país cuenta con un amplio marco legal y normativo relacionado a la garantía del derecho a la salud, la estructuración del Sistema Nacional de Salud y la protección de grupos poblacionales. De igual manera el Ecuador ha suscrito Acuerdos Internacionales que se orientan a la garantía y cuidado integral de la salud de la población. La Constitución de la República, el Plan Nacional de Desarrollo para el Buen Vivir 2013- 2017, la Agenda Social de Desarrollo Social y los Objetivos del Milenio, están entre los principales instrumentos normativos que guían la construcción del Modelo de Atención Integral Familiar, Comunitario e Intercultural de Salud. 2.1. Constitución de la República del Ecuador La Constitución aprobada en el 2008 e s constituye el marco normativo que rige la organización y vida democrática del país, representa un nuevo pacto social para la garantía y ejercicio de los derechos y responsabilidades en función del logro del Buen Vivir, el Sumak Kawsay. Desde la perspectiva de una concepción integral de la salud y de la visión integradora del marco constitucional, varios de sus capítulos y articulados establecen derechos y garantías que se relacionan con la generación de condiciones saludables. Cap. II Sección 7 Art. 32 “DERECHOS DEL BUEN VIVIR” La salud es un derecho que garantiza el Estado, cuya realización se vincula al ejercicio de otros derechos, entre ellos el derecho al agua, la alimentación, la educación, la cultura física, el trabajo, la seguridad social, los ambientes sanos y otros que sustentan el buen vivir. El Estado garantizará este derecho mediante políticas econó- micas, sociales, culturales, educativas y ambientales; y el acceso permanente, oportuno y sin exclusión a programas, acciones y servi- cios de promoción y atención integral de salud, salud sexual y salud reproductiva.La prestación de los servicios de salud se regirá por los principios de equidad, universalidad, solidaridad, interculturalidad, género y generacional”.ii Cap. III Art. 35 responsabilidad del ámbito público y privado de garantizar una atención prioritaria y especializada. El Estado prestará especial protección a las personas en doble condición de vulnerabilidad. Con respecto a estos grupos en varios articulados menciona sus derechos en salud. Incorpora artículos importantes en cuanto a los Derechos Sexuales y Reproductivos (Capítulo Sexto “Derechos de Libertad”):
- 30. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 30 Ministerio de Salud Pública Art. 66 Se reconoce y garantizará a las personas: El derecho a tomar decisiones libres, informadas, voluntarias y responsables sobre su sexualidad, y su vida y orientación sexual. El Estado promoverá el acceso a los medios necesarios para que estas decisiones se den en condiciones seguras. Sobre el Sistema Nacional de Salud (SNS) en los artículos 358, 359, 360 y 361 establece su creación, los principios, los componentes, características y garantías que debe cumplir para garantizar el derecho a la salud de toda la población. Establece también las características del Modelo Integral de Salud y la estructuración de la Red Pública de Salud. En el Art. 361 establece que los servicios públicos de salud serán universales y gratuitos Art. 361 Señala que el Estado ejercerá la rectoría del sistema a través de la autoridad sanitaria nacional, será responsable de formular la política nacional de salud, y normará, regulará y controlará todas las actividades relacionadas con la salud, así como el funcionamiento de las entidades del sector y en el Art. 363 las responsabilidades del Estado para garantizar el ejercicio del derecho a la salud. La actual Constitución también promueve la participación de la comunidad en todos ámbitos y se constituye como el Quinto Poder del Estado (Art. 95, 208) El Sistema de Información de Salud, está regido por un marco legal que va desde la Constitución de la República, pasando por el código Orgánico de Planificación y Finanzas Públicas, la Ley de Estadística, la Ley Orgánica del Sistema Nacional de Salud, hasta el Estatuto Orgánico de Gestión Organizacional por Procesos del Ministerio de Salud Pública. Además, cuenta con reglamentos, normas, resoluciones, etc., que son las que estructuran adecuadamente el proceso del Sistema de Información para canalizar adecuadamente la información a usuarios internos y externos. Todas las personas, en forma individual o colectiva tienen derecho a: Art. 18 1. Buscar, recibir, intercambiar, producir y difundir información veraz, verificada, oportuna, contextualizada, plural, sin censura previa acerca de los hechos, acontecimientos y procesos de interés general, y con responsabilidad ulterior. 2. Acceder libremente a la información generada en entidades públicas, o en las privadas que manejen fondos del Estado o realicen funciones públicas. No existirá reserva de información excepto en los casos expresamente establecidos en la ley. En caso de violación a los derechos humanos, ninguna entidad pública negará la información. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 31. MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD Ministerio de Salud Pública 31 Código Orgánico de Planificación y Finanzas Públicas Sección Primera de la Información para la Planificación Art. 30 Generalidades.- La información para la planificación, tendrá carácter oficial y público, deberá generarse y administrarse en función de las necesidades establecidas en los instrumentos de planificación definidos en este código. […] Adicionalmente, definirá el carácter de oficial de los datos relevantes para la planificación nacional, y definirá los lineamientos para la administración, levantamiento y procesamiento de la información, que serán aplicables para las entidades que conforman el sistema. Art. 31 Libre acceso a la información.- La información para la construcción de las políticas públicas será de libre acceso, tanto para las personas naturales como para las jurídicas públicas y privadas, salvo en los casos que señale la Ley […] Art. 32 Sistema Estadístico y Geográfico Nacional.- El Sistema Estadístico y Geográfico Nacional será la fuente de información para el análisis eco- nómico, social, geográfico y ambiental, que sustente la construcción y evaluación de la planificación de la política pública en los diferen- tes niveles de gobierno. La información estadística y geográfica que cumpla con los procedimientos y normativa establecida por la Ley de la materia, tendrá el carácter de oficial y deberá ser obligatoriamente entregada por las instituciones integrantes del Sistema Estadístico Nacional al organismo nacional de Estadística para su utilización, custodia y archivo […] Art. 33 Del Sistema Nacional de Información.- El Sistema Nacional de Información constituye el conjunto organizado de elementos que permiten la interacción de actores con el objeto de acceder, recoger, almacenar y transformar datos en información relevante para la planificación del desarrollo y las finanzas públicas. Sus características, funciones, fuentes, derechos y responsabilidades asociadas a la provisión y uso de la información serán regulados por este código, su reglamento y las demás normas aplicables. La información que genere el Sistema Nacional de Información deberá coordinarse con la entidad responsable del registro de datos y la entidad rectora de las finanzas públicas, en lo que fuere pertinente. Ley de Estadística Capítulo I Del Sistema Estadístico Nacional Art. 3 Todos los organismos o instituciones del sector público, que realicen labores de carácter estadístico, se sujetarán al Sistema Estadístico Nacional. Art. 20 Todas las personas naturales o jurídicas domiciliadas, residentes, o que tengan alguna actividad en el país, sin exclusión alguna, están obligadas a suministrar, cuando sean legalmente requeridas, los datos o informaciones exclusivamente de carácter estadístico o censal, referentes a sus personas y a las que de ellas dependan, a sus propiedades, a las operaciones de sus establecimientos o empresas, al ejercicio de su profesión u oficio, y, en general a toda clase de hechos y actividades que puedan ser objeto de investigación estadística o censal
- 32. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 32 Ministerio de Salud Pública Estatuto Orgánico Sustitutivo de Gestión Organizacional por Procesos del MSP Dirección Nacional de Información, Seguimiento y Control de Gestión gestión institucional para proporcionar información de calidad que permita la toma de decisiones. Con sus respectivas atribuciones y responsabilidades” 2.2. El Plan Nacional para el Buen Vivir 2013 - 2017 En el Objetivo 1, En el Objetivo 3 “Consolidar el Estado democrático y la construcción del poder popular” establece las políticas y líneas estratégicas necesarias para radicalizar el proceso de transformación del Estado y fortalecer el poder popular y ciudadano. El principal agente de acción colectiva es, sin lugar a dudas, el Estado; pero no es el único. El Gobierno ecuatoriano busca recuperar el Estado para la ciudadanía y, también, fomentar la acción colectiva de la propia sociedad. Se parte del respecto a la autonomía de las organizaciones sociales y se reconoce el papel del Estado para promover la participación social y ciudadana. “Mejorar la calidad de vida de la población” es un reto amplio que demanda la consolidación de los logros alcanzados en los últimos seis años y medio, mediante el fortalecimiento de políticas intersectoriales y la consolidación del Sistema Nacional de Inclusión y Equidad Social. En la Política 1.7: Fortalecer el Sistema Nacional Descentralizado de Planificación Participativa, con un enfoque de derechos. En la Política 1.9: Consolidar la participación ciudadana en los procesos de elaboración de políticas públicas y en el relacionamiento Estado – sociedad. En la Política 1.13: Fortalecer los mecanismos de control social, la transparencia de la administración pública y la prevención y la lucha contra la corrupción. En la Política 3.1: Promover el mejoramiento de la calidad en la prestación de servicios de atención que componen el Sistema Nacional de Inclusión y Equidad Social. En la Política 3.2: Ampliar los servicios de prevención y promoción de la salud para mejorar las condiciones y los hábitos de vida de las personas. En la Política 3.3: Garantizar la prestación universal y gratuita de los servicios de atención integral de salud. En la Política 3.4: Fortalecer y consolidar la salud intercultural, incorporando la medicina ancestral y alternativa al Sistema Nacional de Salud. El Plan Nacional para el Buen Vivir, en concordancia con los mandatos constitucionales define objetivos, políticas y metas prioritarias que en salud se puede resaltar los siguientes: Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 33. MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD Ministerio de Salud Pública 33 2.3. Ley Orgánica de Salud Art. 6 Art. 10 Art. 69 El país cuenta también con varias leyes y ha suscrito acuerdos internacionales que tienen que ver con la garantía de los derechos de salud como: Ley Orgánica de Salud, Ley del Sistema Nacional de Salud, Ley de Maternidad Gratuita y Atención a la Infancia, entre otras. Es responsabilidad del Ministerio de Salud Pública: 3. Diseñar e implementar programas de atención integral y de calidad a las personas durante todas las etapas de la vida y de acuerdo con sus condiciones particulares.” Quienes forman parte del Sistema Nacional de Salud aplicarán las políticas, programas y normas de atención integral y de calidad, que incluyen acciones de promoción, prevención, recuperación, rehabilitación y cuidados paliativos de la salud individual y colectiva, con sujeción a los principios y enfoques establecidos en el artículo 1 de esta Ley.” La atención integral y el control de enfermedades no transmisibles, crónico — degenerativas, congénitas, hereditarias y de los problemas declarados prioritarios para la salud pública, se realizará mediante la acción coordinada de todos los integrantes del Sistema Nacional de Salud y de la participación de la población en su conjunto. Comprenderá la investigación de sus causas, magnitud e impacto sobre la salud, vigilancia epidemiológica, promoción de hábitos y estilos de vida saludable, prevención, recuperación, rehabilitación, reinserción social de las personas afectadas y cuidados paliativos. Los integrantes del Sistema Nacional de Salud garantizarán la disponibilidad y acceso a programas y medicamentos para estas enfermedades, con énfasis en medicamentos genéricos, priorizando a los grupos vulnerables.” En la Política 3.5: Garantizar el acceso efectivo a servicios integrales de salud sexual y reproductiva, como un componente del derecho a la libertad sexual de las personas En la Política 3.6: Promover entre la población y en la sociedad hábitos de alimentación nutritiva y saludable que permitan gozar de un nivel de desarrollo físico, emocional e intelectual acorde con su edad y condiciones físicas. En la Política 3.7: Fomentar el tiempo dedicado al ocio activo y el uso del tiempo libre en actividades físicas, deportivas y otras que contribuyan a mejorar las condiciones físicas, intelectuales y sociales de la población.
- 34. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 34 Ministerio de Salud Pública 2.4. La Agenda Social 2013 – 2017 (MCDS, 2013) 1 2 3 2.5. Objetivos de Desarrollo Sostenible Define para el sector salud tres ejes prioritarios de intervención: Garantizar el acceso universal a la salud a toda la población, con características de integralidad, suficiencia, excelencia y calidad, basado en la Atención Primaria de Salud y centrada en las personas en los planos de la atención individual y las intervenciones colectivas Promover la construcción del poder ciudadano desde el fortalecimiento de los procesos participativos en salud. Fortalecer el Sistema Nacional de Salud como un medio institucional para la construcción del Buen Vivir. La Agenda sectorial establece también la importancia de incorporar de manera transversal en las políticas de salud el enfoque de género, intercultural y generacional, así como la promoción de la participación ciudadana. En 2015, los 193 Estados Miembros de las Naciones Unidas llegaron a un consenso respecto del documento final de una nueva agenda de desarrollo sostenible titulado “Transformar nuestro mundo: la Agenda de 2030 para el Desarrollo Sostenible”. Esta agenda contiene 17 objetivos y 169 metas. El cumplimiento de los objetivos y metas son interdependientes, su consecución se orienta a reducir la inequidad en el acceso a condiciones de vida dignas para toda la población mundial y en el ámbito de la salud son los siguientes: Objetivo 2. Poner fin al hambre, conseguir la seguridad alimentaria y una mejor nutrición, y promover la agricultura sostenible. Objetivo 3. Garantizar una vida saludable y promover el bienestar para todos para todas las edades. Objetivo 6. Garantizar la disponibilidad y la gestión sostenible del agua y el saneamiento para todos. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 35. MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD Ministerio de Salud Pública 35 2.6 Visión y Misión del Ministerio de Salud Pública del Ecuador El Ministerio de Salud Pública como la máxima Autoridad Sanitaria (AS), para cumplir la atención integral de las personas, familias y comunidades en un espacio poblacional determinado. Esta es la parte fundamental en la que se asienta la estructura del Sistema Nacional de Salud. el derecho a la salud del pueblo ecuatoriano, por medio de la promoción y protección de la salud, de la seguridad alimentaria, de la salud ambiental y del acceso permanente e ininterrumpido a servicios de salud, conforme a los principios • Su VISIÓN “Para el año 2020 el Ministerio de Salud Pública del Ecuador, ejerce la Rectoría del Sistema Nacional de Salud, modelo referencial en Latinoamérica, que garantiza la salud integral de la población y el acceso universal a una red de servicios con la participación coordinada de Organizaciones públicas, privadas y de la comunidad”. ,
- 37. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR, COMUNITARIO E INTERCULTURAL- MAIS-FCI Capitulo3 MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR, COMUNITARIO E INTERCULTURAL- MAIS-FCI Capítulo3
- 39. Ministerio de Salud Pública 39 CAPÍTULO 3 3. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR, COMUNITARIO E INTERCULTURAL- MAIS-FCI 3.1. Salud El concepto de salud dado por la Organización Mundial de la Salud (OMS) en su espiritual, emocional y social, y no solamente la ausencia de afecciones o enfermedades. La salud implica que todas las necesidades fundamentales de las personas estén cubiertas: afectivas, sanitarias, nutricionales, sociales y culturales. La salud9 entendida en una doble dimensión: como producto de las condiciones sociales y biológicas y a la vez como productor de condiciones que permiten el desarrollo integral a nivel individual y colectivo, se construye en el marco de las condiciones económicas, sociales, políticas, culturales, ambientales, de las formas de relación con los grupos sociales, de las formas en que cada sociedad se organiza para la distribución de los bienes, entre ellos los servicios de salud y de cómo a nivel individual y sobre una base biológica y espiritual se procesan estas condiciones. En palabras de Del Bosque S. (1998, pp. 20) “La salud se crea donde la gente vive, ama, trabaja, y se divierte: es la integración entre ambientes y gentes, en el proceso de la vida diaria lo que crea un patrón de salud”. La salud como productor de desarrollo implica un esfuerzo consciente de los individuos y los grupos sociales, en función del mejoramiento de las condiciones de vida, de la generación de oportunidades, adquiere un papel de cohesión social y puede constituirse en una de las fuerzas que juega un papel constructivo en el proceso de desarrollo social. El cuidado de la salud es un eje estratégico del desarrollo individual y colectivo, un elemento clave para la consecución del buen vivir. Como señala Betancourt Z. (2011) “la salud y la enfermedad son formas de caminar por la vida” La salud y el enfoque de la Atención Primaria de Salud APS-R están en estrecha relación con la noción de desarrollo humano sustentable, que trasciende el sentido de generación de riqueza económica pues plantea el desarrollo como el logro de bienestar y generación de oportunidades en el presente y para las generaciones futuras. potenciación de las capacidades humanas, la libertad, el ejercicio de derechos, la participación, el cuidado de los recursos naturales y los ecosistemas, el reconocimiento y respeto a la diversidad, es decir, el mejoramiento de la calidad de vida. Citando a Max N. (1986), “el mejor proceso de desarrollo será aquel que permita elevar más la calidad de vida de las personas” La Constitución Ecuatoriana, desde una visión integral de la salud (Capítulo segundo, Art. 32) reconoce la salud como un derecho fundamental que tiene que ser garantizado por el Estado y cuya realización se vincula al ejercicio de otros derechos que sustentan el Buen Vivir. 9 Estado de completo bienestar físico, mental y social y no solamente la ausencia de enfermedad. OMS 1946
- 40. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 40 Ministerio de Salud Pública En este marco, el MAIS-FC se orienta a la construcción, cuidado y recuperación de la salud en todas sus dimensiones: biológicas, mentales, espirituales, psicológicas y sociales. Y pone en el centro de su accionar la garantía del derecho a la salud de las personas, las familias, la comunidad y desde este enfoque organiza las modalidades y contenidos de la prestación de servicios integrales, la articulación intersectorial y la participación ciudadana. 3.2. Determinantes de la Salud Se denomina al conjunto de procesos que tienen el potencial para generar protección o daño, para la salud individual y colectiva. Factores complejos que al actuar de manera combinada determinan los niveles de salud de los individuos y comunidades. Se refiere a las interacciones entre las características individuales, los factores sociales y económicos, y los entornos físicos, en estrecha relación con la distribución de la riqueza en la población y no solo con su producción. (Health Canadá 2000) Los determinantes de salud que el MAIS-FCI lo asume es el modelo elaborado por la Comisión de Determinantes Sociales de la OMS son: APS-R, Atención Primaria en Salud-Renovada. Ilustración 1 Marco Conceptual de los Determinantes de la Salud. Contexto socioeconómico y político. Se refiere a factores estructurales del sistema social que afectan de forma significativa a la estructura social. Se incluyen los siguientes aspectos: a) gobierno en su aspecto amplio, b) políticas macroeconómicas como, por ejemplo, las políticas fiscales o las políticas que regulan el mercado de trabajo; c) políticas sociales que afectan al mercado de trabajo, al estado del bienestar y a la distribución de la tierra y la vivienda; d) otras políticas públicas (educación, atención sanitaria, etc.), y e) valores sociales y culturales, como el valor que la salud y los servicios de salud tienen para la sociedad. Aún se dispone de pocos estudios que relacionen el contexto político Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 41. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 41 con la salud y las desigualdades en salud de la población, aunque ya hay algunos que países con tradición socialdemócrata potencian un estado del bienestar más extenso, con menos desigualdades de renta y políticas de pleno empleo, y logran mejores resultados en algunos indicadores de salud (sobre todo, se ha estudiado la mortalidad infantil) y menores desigualdades de salud. (Krieger Et al, 2005) Posición socioeconómica. En este apartado también se incluyen determinantes estructurales de las desigualdades en salud, como los distintos ejes de desigualdad de la estructura social, en concreto la clase social, la posición socioeconómica, el género y la pertenencia étnica. Estos ejes determinan las oportunidades de tener una buena las personas de clases sociales privilegiadas (Krieger Et al, 2000), o grupos que relacionalmente, en el sentido de que el mayor poder y el mejor acceso a los recursos por parte de las personas más privilegiadas están en relación con el menor poder y el peor acceso de las más desfavorecidas. Estos ejes de desigualdad están relacionados con el concepto de discriminación o de «las relaciones de clase, género o etnia injustas basadas en prácticas institucionales e interpersonales donde miembros de un grupo estas prácticas mediante ideologías de superioridad o diferencias», que se denominan clasismo, sexismo o racismo. (Lynch Et al, 2000) Los determinantes intermedios o factores intermediarios. La estructura social determina desigualdades en los factores intermediarios, los cuales, a su vez, determinan las desigualdades en salud. Estos factores son: a) las circunstancias materiales, como la vivienda, el nivel de ingresos, las condiciones de trabajo o el barrio de residencia; b) las circunstancias psicosociales, como la falta de apoyo social, las situaciones de estrés (acontecimientos vitales negativos), el poco control, etc.; c) los factores conductuales y biológicos, como los estilos de vida que dañan la salud, y d) el sistema de salud, pues aunque los servicios sanitarios contribuyen muy poco a las desigualdades en salud, el menor acceso a ellos y su menor calidad para las personas de clases sociales menos favorecidas es una vulneración de los derechos humanos. Además, el pago de los servicios de salud puede llevar a la pobreza a la población de estas clases sociales. Determinantes ambientales. La interacción entre elementos naturales y sociales contribuyen a la generación de condiciones de protección o riesgo para la salud. Según el informe Landone (1974), se estima que un 20% de la mortalidad en los países puede ser atribuida a riesgos ambientales. La protección de la salud depende de la capacidad de la sociedad para mejorar la interacción entre la actividad humana y el ambiente químico, físico y biológico. Esto debe hacerse de manera que promocione la salud humana y prevenga la enfermedad, manteniendo el equilibrio y la integridad de los ecosistemas, y evitando comprometer el bienestar de las futuras generaciones. (Placeres Et al, 2007) En el país, los determinantes ambientales tienen una gran relevancia en la exposición a condiciones de riesgo, por ejemplo las limitaciones en el acceso a agua segura, servicios básicos, a condiciones para la seguridad alimentaria, que afecta sobre todo a las poblaciones de zonas rurales y barrios populares de las ciudades.
- 42. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 42 Ministerio de Salud Pública El Ecuador se encuentra amenazado por la acción de varios fenómenos geológicos: sismos, erupciones volcánicas e inestabilidad de terrenos, además de inundaciones y genera deforestación, incendios forestales, derrames de petróleo, contaminación con en conjunto, pueden ocasionar desastres, y provocar un impacto importante en la salud directamente o alterando la disponibilidad de alimentos y del agua de calidad sanitaria. Ilustración 2 Determinantes de la Salud Determinantes Conductuales Determinantes Ambientales Determinantes Sociales Hábitos Costumbres Creencias Actitudes Comportamientos Aire Agua Tierra Fuego Relaciones familiares a Trabajo Comunidad y amigos Libertad personal Valores personales Determinantes Biológicos Genes Edad Género Nutrición Inmunidad Vigor Fuente: Marck Lalonde, 1974. 3.3. Enfoques del MAIS 3.3.1 La Atención Primaria de Salud Renovada (APS-R) La APS-R es una estrategia que orienta el desarrollo de los sistemas de salud. Su implementación como todo proceso social, ha estado sujeta a las contradicciones e sociedades. La APS-R tiene sus raíces en la APS formulada en Alma Ata (1978) que ésta, a su demostración de los determinantes sociales de la salud y la inequidad en el acceso a los servicios que en la década de los setentas toma mucho impulso sobre todo en América Latina, unida a los procesos libertarios y de cambio social, surgiendo así valiosas experiencias locales que desde la reivindicación del derecho a la salud, pusieron sobre el tapete la necesidad de trabajar en torno al mejoramiento de la calidad de vida y la participación como elementos sustanciales para el logro de la salud. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 43. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 43 A partir de la Declaración de Alma Ata (1977) la estrategia de APS toma importancia para los Estados y las políticas nacionales de salud, sin embargo del reconocimiento formal, su aplicación es limitada en la mayoría de países. Otro aporte de esta declaración es que identificó requisitos previos para la salud, tales como un ecosistema estable, justicia social, equidad, y recursos como la educación, alimentos e ingresos. (Bolívar K., 2011). Posteriormente, en 1986 se realiza en Ottawa, la Primera Conferencia Internacional de Promoción de la Salud, que define a la promoción como “el proceso de capacitar a las personas para que aumenten el control sobre su salud, y para que la mejoren. Para alcanzar un estado adecuado de bienestar físico, mental y social, un individuo o un grupo debe ser capaz de identificar y llevar a cabo unas aspiraciones, satisfacer unas necesidades y cambiar el entorno o adaptarse a él”. La OMS (1986) plantea la necesidad de implementar acciones orientadas al mejoramiento de la calidad de vida de la población como una condición ineludible para el logro de la salud. La estrategia de promoción de la salud establece algunos lineamientos como reorientar el modelo de atención hacia un enfoque integral en el que las acciones de prevención y promoción de la salud son los ejes fundamentales, la construcción de políticas públicas saludables, intervenciones intersectoriales, la promoción de estilos de vida y espacios saludables, y la participación activa de la población. Otro hito importante fue la conferencia de Santa Fe de Bogotá en 1992, en donde se plantea la necesidad de armonizar el desarrollo económico con el mejoramiento de las condiciones de bienestar y equidad social como condiciones indispensables para el logro de salud. En ese sentido “el desafío de la Promoción de la Salud en América Latina consiste en transformar las relaciones excluyentes conciliando los intereses económicos y los propósitos sociales de bienestar para todos, así como en trabajar por la solidaridad y la equidad social, condiciones indispensables para la salud y el desarrollo”.10 En la década del 90, el embate del pensamiento y la práctica neoliberal incidieron en que la Estrategia de APS se reduzca a intervenciones puntuales, focalizadas, locales y de bajo costo, coartando su potencial transformador, se institucionalizó las intervenciones focalizadas y de bajo costo para los pobres y se estimuló el crecimiento y consolidación de la salud como una mercancía impulsando las acciones de salud centradas en el enfoque curativo. La evidencia del fracaso del modelo de desarrollo economicista y de las políticas neoliberales, que en el campo de la salud significo profundizar la inequidad en el acceso a condiciones de vida saludables y a los servicios de salud, ha incidido en que se reposicione la estrategia de la APS como eje de los procesos de transformación de los sistemas de salud bajo los siguientes objetivos: • Facilitar la inclusión social y la equidad en salud • Promover los sistemas de salud basados en APS • Potenciar la promoción de la salud y promover la atención integral e integrada • Fomentar el trabajo intersectorial y sobre los determinantes • Orientar hacia la calidad de la atención y seguridad del paciente • Fortalecer los recursos humanos en materia de salud 10 Declaración de la Conferencia Internacional de Promoción de la Salud, Bogotá:1992
- 44. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 44 Ministerio de Salud Pública Tanto la Constitución Política como el Plan de Desarrollo para el Buen Vivir, establecen que la estrategia de Atención Primaria de Salud, debe ser la base de la organización y funcionamiento del Sistema Nacional de Salud y de la Red Pública Integral de Salud. Este mandato implica reorientar el modelo de atención, hacia un modelo que fortalezca la promoción y la prevención; implementar estrategias que permitan el acceso equitativo y continuo a servicios integrales de salud, que se adecuen a las necesidades y demandas la diversidad étnica y cultural, del momento del ciclo vital, de género y territorial. Implica también la articulación intersectorial y la participación ciudadana en torno a procesos exclusivamente servicios en el primer nivel de atención, sino que considera que el primer nivel de atención es la puerta de entrada a los otros tres niveles más complejos de atención, con 3.3.2 Epidemiologia Comunitaria en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud.11 Es una concepción metodológica y una herramienta para el análisis de la realidad y la transformación de la misma, con la participación activa de la comunidad, constituyéndose en un elemento clave para la implementación del Modelo de Atención. La Epidemiología Comunitaria se caracteriza por: • Los datos epidemiológicos que se generan no tienen un camino unidireccional (desde la periferia hacia el centro) si no que transitan en un camino de ida y fundamentales para el diálogo en y con las comunidades. • No excluye el uso de la tecnología informática y de las telecomunicaciones, pero se habilidades humanas que, hasta donde se conoce, no han sido todavía superadas por ningún software, smartphone o red neural. • Es una herramienta de uso popular, sirve para: “conocer mejor la realidad en la que vivimos para poder transformarla”. • Concibe a la comunidad como un conjunto de personas que comparten un interés • Da mucha importancia al papel de la comunidad en el campo de la investigación, que a través de un proceso sistemático y participativo evalúa permanentemente en qué medida el(los) derecho(s) que ha(n) sido reconocido(s) está(n) siendo garantizado(s). Para su implementación se ha desarrollado una serie de herramientas didácticas, sencillas pero que encierran una gran profundidad de conceptos; tendrán que ser incorporadas en el trabajo de los equipos de salud y de los actores comunitarios. 11 Documento preparado por el Dr. Juan Moreira, La Epidemiologia Comunitaria en el Modelo de Atención Integral de Salud, Quito.2011 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 45. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 45 3.3.3 La Participación Social en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud La APS renovada está fuertemente ligada a procesos de organización y participación social que se construyan desde las necesidades y demandas más sentidas de los seres humanos. La posibilidad de generar espacios democráticos deliberativos y asociativos de poder ciudadano pueden convertirse a corto y mediano plazo en la oportunidad de generar procesos de trasformación en el ámbito de la salud y la calidad de vida. El MAIS-FCI se orienta a generar condiciones y mecanismos que contribuyan a que las personas y las organizaciones sociales locales tengan el control sobre los determinantes sanitarios, a través de procesos de información, educación permanente y activa participación, facilitando el pleno ejercicio de sus derechos y responsabilidades en salud. La generación de condiciones saludables no es posible sin participación activa de las personas como sujetos de derecho, que tienen la misión de construir sus organizaciones representativas para conocer, acordar, ejecutar y evaluar conjuntamente con los equipos de salud las intervenciones del modelo de atención. La organización local se constituye en la contraparte de veeduría del ejercicio del derecho a la salud y el funcionamiento de la red de servicios. 3.3.4 Enfoque de Interculturalidad en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud La lucha y demandas de las nacionalidades, pueblos indígenas, montubio y afro ecuatorianos del país, ha permitido el reconocimiento constitucional del Ecuador como un país intercultural y plurinacional, lo que establece una nueva lógica de organización del Estado y sus instituciones para garantizar sus derechos. La hegemonía del enfoque occidental en el quehacer sanitario y la incapacidad que han tenido las políticas y programas de salud para comprender, respetar e incorporar los conocimientos y prácticas de salud ancestrales de la medicina tradicional y medicinas alternativas, se expresa entre otros aspectos en las profundas limitaciones de acceso a los servicios de salud, especialmente a los pueblos y nacionalidades indígenas y afro ecuatorianos. Para el sector salud el reto fundamental es incorporar de manera transversal el enfoque intercultural en el modelo de atención y gestión, y que los recursos de la medicina tradicional y medicinas alternativas sean complementarios. La incorporación de la interculturalidad implica fundamentalmente un posicionamiento ético y político de reconocimiento y respeto a la diversidad que permita una interacción horizontal y sinérgica, sustentada en el conocimiento, el diálogo y el irrestricto respeto a los derechos de las personas. En este sentido, el MSP a través de la Dirección Nacional de Salud Intercultural y Derechos, ha implementado importantes avances en cuanto a la incorporación del enfoque intercultural y la adecuación cultural de los servicios, particularmente de los servicios de atención a la mujer embarazada y la atención del parto con resultados muy positivos en cuanto a acceso y disminución de complicaciones y riesgos para la madre y el/la niña. Por otra parte, a nivel local existe una red de agentes de salud de la
- 46. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 46 Ministerio de Salud Pública medicina indígena y tradicional que históricamente han tenido un papel protagónico en la atención y cuidado de la salud de la población. El fortalecimiento del MAIS-FC implica por lo tanto definir e implementar estrategias que permitan incorporar el enfoque holístico de la salud de las culturas ancestrales y operativizar el enfoque intercultural en los diferentes niveles de atención, Para lograrlo, se requiere, entre otras acciones, la formación y capacitación del recurso humano en el enfoque intercultural, generar actitudes y condiciones para garantizar una interacción con las y los usuarios respetando sus conocimientos y prácticas de salud, con la activa participación de los actores de la medicina ancestral y alternativa, que contribuyan a recuperar, fortalecer y potenciar sus saberes y prácticas en función de una atención integral. Es así que la interculturalidad en salud se vincula como el enfoque que permite la inter- relación entre culturas sanitarias distintas, aquella que se da entre los proveedores de salud que tienen en sus orígenes, en su preparación y formación, concepciones y prácticas distintas, contribuyendo a responder adecuadamente a las necesidades de las y los usuarios que por su origen tienen y generan distintas demandas de atención en salud. La organización de los servicios de salud al interior del Sistema Nacional de Salud, incorporando el enfoque intercultural permite acercar los servicios a la población porque reduce las barreras de acceso sociocultural principalmente. Desde la oferta de servicios de atención en salud la interculturalidad como enfoque busca hacer efectivo el mandato constitucional donde se establece la conformación y presencia efectiva de los proveedores de las medicinas occidentales, en conjunto con las medicinas alternativas y complementarias, que interrelacionados logren el bienestar del individuo, familia y comunidad respetando y considerando sus situaciones y condiciones diversas, a fin de que la provisión de servicios cumpla con criterios de pertinencia, coherencia y correspondencia. La Interculturalidad en el Modelo de Atención Integral de Salud: Reconoce la Gestión y Atención de Salud Intercultural: Corresponde a la unidad hacer operativo el mandato constitucional, diseñando los mecanismos que posibiliten la coordinación entre los sistemas de salud occidental y de los pueblos diversos, ancestrales, tradicionales y alternativos, garantizando la atención de las personas usuarias con el debido respeto a sus derechos humanos según su elección, así mismo fomentando la promoción de la salud desde su cosmovisión, proyectando las prácticas saludables. El reconocimiento de la diversidad cultural implica un DIÁLOGO INTERCULTURAL, cuyo fundamento es el reconocimiento del otro sin barreras, ni jerarquías sociales en el que por una parte el Estado y los pueblos, nacionalidades indígenas, afro ecuatorianos, montubios y mestizos, puedan debatir la prestación de un servicio integral adecuado a su cosmovisión y / o en su defecto se valore, respete su propio sistema, garantizando el acceso conforme a su elección en un plano de igualdad.12 12 La Dirección Nacional de Interculturalidad, Derechos y Participación en Salud del MSP está trabajando en una propuesta conceptual y metodológica para la incorporación del enfoque intercultural y de género en las políticas y en el MAIS Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 47. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 47 3.3.5 Integrar a la Salud Mental en el Modelo de Atención Integral de Salud y en la Red Pública Integral de Salud La Salud Mental es definida como un estado de armonía y equilibrio del ser humano, que le permite sentirse bien consigo mismo, realizarse en relación a sus creencias, interactuar de una manera consciente, coherente y respetuosa con su entorno cultural, social, natural y con “el otro”; desarrollar valores y suscitar condiciones éticas, para construir un proyecto de vida y desarrollarse como sujeto de derechos.13 En este sentido, es más que la mera ausencia de trastornos mentales; e incluye bienestar subjetivo, autonomía, competencia y reconocimiento de la habilidad de realizarse intelectual y emocionalmente. La salud mental también se refiere a la posibilidad de acrecentar la competencia de los individuos y comunidades para alcanzar sus propios objetivos (OMS, 2004). En este sentido, la salud mental es materia de interés para todos, y no sólo para aquellos afectados por un trastorno mental. En el Ecuador la Constitución de la República señala la importancia de la asistencia psicológica para garantizar estabilidad física y mental14 a la población. De igual manera en la Ley Orgánica de Salud constan artículos relacionados directamente con algunos tópicos de la salud mental15 y en el Plan Nacional para el Buen Vivir se inscriben de manera tácita aspectos relacionados a la promoción de la salud mental.16 Bajo estos instrumentos legales el Modelo de Atención Integral de Salud, enfatiza en la importancia de intervenir en las condiciones de esta dimensión de la salud,17 y la incorporación de la Salud Mental Comunitaria en los planes de salud y la organización de los servicios,18 superando los Modelos: Curativo y Clínico Biológico19 que marcan aún el quehacer de los servicios psiquiátricos y de salud mental en el país. 13 Definición tomada del Encuentro Nacional “Salud Mental para el Nuevo Milenio” y en donde se planteó la Política Pública de Salud Mental para el Buen Vivir. Dirección Nacional de Atención Integral de Salud Mental. 2009 14 Artículo 38 literal 9, que se refiere a políticas públicas y programas de atención a las personas adultas mayores. 15 Como en el capítulo IV, Art 31 que se refiere a la Violencia como problema de salud pública. De igual manera en el capítulo VII lo relacionado con tabaco, bebidas alcohólicas, psicotrópicos, estupefacientes y otras substancias que generan dependencia, entre otros temas. 16 De manera más evidente se aprecia en los Objetivos Nacionales para el Buen Vivir. Uno de ellos: Auspiciar la igualdad, cohesión e integración social y territorial en la diversidad. 17 La salud mental y los riesgos ambientales son en la actualidad condiciones y problemas que deben suscitar la atención prioritaria del sector salud. Tal es así que la violencia hacia la mujer, el maltrato infantil y los suicidios consumados constituyen problemas de salud pública por la alta frecuencia en que se producen y las graves consecuencias que generan a nivel individual, familiar y social. MSP. Modelo de Atención con Enfoque Comunitario, Familiar e Intercultural. Ecuador 2011 18 En este modelo los servicios se estructuran de acuerdo a las necesidades de las personas y a sus condiciones bio-psico-sociales. Éstos funcionan con equipos multiprofesionales e interdisciplinares que, a diferencia de otros modelos (Curativo y Bio clínico) permite tres desplazamientos que lo configuran: a) del sujeto enfermo a la comunidad. b) del hospital a los Centros Comunitarios de Salud Mental y, c) Del Psiquiatra al Equipo de Salud Mental. 19 El Modelo Curativo parte de la premisa que el paciente es potencialmente peligroso para sí o para otros, esto explica que se actúe aislándolo de la sociedad. La atención está enfocada en el internamiento en hospitales psiquiátricos, la misma que no está sometida a mayores controles, constituyéndose por regla general en indefinida e indebida, por no efectuarse por razones sanitarias sino sociales. En cambio, para el Modelo Clínico Biológico, la enfermedad mental tiene una base biológica compleja por lo que su tratamiento debe estar en manos de médicos especialistas que trabajen en centros de alta complejidad. Tiene su apogeo en el siglo XIX, tiempo en el cual se piensa que todas las enfermedades tienen una base biológica, prescindiendo de otras etiologías. Como consecuencia de ello surgen prácticas cuestionables a la luz de la valoración actual de los derechos humanos como el coma hipoglicémico, terapia malárica, lobotomía prefrontal y el electroshock TEC.
- 48. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 48 Ministerio de Salud Pública El modelo comunitario de salud mental permite comprehender al individuo en sus dimensiones biológicas, psicológicas, culturales, sociales y políticas; fortalece la las personas con trastornos y/o afectaciones mentales en sus comunidades, además de reducir la estigmatización y discriminación de las personas que estén afectadas por algún trastorno. 3.3.6 Integrar la investigación, la formación y capacitación del talento humano El MAIS plantea fortalecer los procesos de investigación, formación y capacitación del talento humano y que la producción de conocimientos se constituya en una herramienta para contribuir al mejoramiento de las condiciones de salud y vida de la población. El talento humano constituye el pilar fundamental del cambio en el modelo de atención, los procesos de formación, capacitación y la investigación se orientan a lograr excelencia técnica, integralidad y compromiso. Se implementará estrategias para el desarrollo y la gestión del talento humano a través de procesos de capacitación continua, la carrera sanitaria y la formación en los servicios. En el primero y segundo nivel se incorpora especialistas en Medicina Familiar y Comunitaria y Técnicos de Atención Primaria de Salud el segundo y tercer nivel se formarán especialistas en las áreas que son pertinentes y el cuarto nivel constituirá el 3.3.7. Los Cuidados Paliativos en el Modelo de Atención Integral de Salud20 y en la Red Pública Integral de Salud Uno de los retos del MAIS-FC, es incorporar el abordaje y servicios de cuidados paliativos. Los cuidados paliativos se orientan entre otros aspectos, a ofrecer atención integral a la persona que está en fase terminal del proceso de enfermedad, atendiendo las necesidades biológicas, psicosociales y espirituales hasta el momento de morir y, a la familia y la comunidad facilitando el acompañamiento del paciente y apoyo incluso en el proceso de duelo. Durante todo el ciclo vital de las personas se pueden presentar enfermedades que amenazan la vida, sin posibilidad de curación y por lo tanto requieren cuidados paliativos, que se deben prestar en los tres niveles de atención de acuerdo a los protocolos establecidos por la Autoridad Sanitaria Nacional, cumpliendo actividades de promoción, prevención, tratamiento activo, intervenciones interdisciplinarias en estrecha relación con la familia y la comunidad. 3.3.8 Enfoque de derechos El enfoque de derechos se basa en el reconocimiento de que las personas son titulares de derechos fundamentales, universales, inalienables, interdependientes, indivisibles que generan obligaciones para el Estado en el ámbito de su garantía y de la creación de condiciones para el ejercicio de los mismos. Este enfoque plantea un cambio en la forma de aproximación a la ciudadanía, como sujeto de participación, y de concepción de las políticas públicas, que se constituyen en herramientas que requieren para su 20 Acuerdo Ministerial para Cuidados Paliativos. Marzo 2011 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 49. MARCO CONCEPTUAL DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 49 construcción de la dinámica e interrelación entre diferentes actores y que sirven para potenciar el ejercicio de derechos y la exigibilidad de los mismos. 3.3.9 Enfoque de género Este enfoque nos permite entender las relaciones de poder existentes entre los sexos, la construcción sociocultural de las identidades de género, y como las mismas se estructuran en un sistema social que jerarquiza a las personas según sus marcas corporales creando condiciones de desigualdad, inequidad, discriminación y marginación. Permitiéndonos de esta manera dar cuenta de: • Las creencias, símbolos y comportamientos a través de los cuales se diferencia los hombres de las mujeres. • Los mecanismos institucionales y culturales que estructuran la desigualdad entre los sexos y la exclusión de identidades de género que no se correspondan con lo socialmente establecido como femenino o masculino. • mujeres han establecido situaciones diferenciadas en términos de derechos y oportunidades y un código que organiza y regula las relaciones entre sexos. • La existencia de una división sexual del trabajo que privilegia roles productivos para los hombres y reproductivos para las mujeres. • Relación desigual de poder entre mujeres y hombres que tiene que ver con una distribución desigual de conocimientos, propiedad e ingresos. • La existencia de la hétero – norma como la única forma legitimada de vivencia de la sexualidad y las relaciones afectivas entre personas. La inclusión del enfoque de género en la construcción de las políticas públicas, nos permite tener una mejor comprensión de la realidad, de las vivencias, necesidades, diversa, ubicando como un problema central a la desigualdad en las relaciones de poder entre hombres y mujeres, sus causas y efectos en la vida social. Y de esta manera potenciando nuestra acción transformadora de esta situación, mediante la elaboración de políticas que nos permitan corregir los desequilibrios existentes, garantizar la restitución de derechos y trabajar por la igualdad social. El enfoque de género además nos permite una mejor comprensión de las condiciones que implican mayor vulnerabilidad, al mostrar que el binario masculino – femenino y las condiciones históricas jerárquicas entre hombres y mujeres, adolescentes y adultos, entre otros inciden en las relaciones de atender la sexualidad y la salud según sea la edad, la étnica, la orientación sexual, la condición de salud, el lugar de residencia, el de una doble o triple situación de exclusión social y discriminación, que determina una mayor inequidad y desigualdad en cuanto al acceso a recursos de todo tipo y al ejercicio de derechos.
- 50. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 50 Ministerio de Salud Pública 3.4 Prioridades y estrategias nacionales Las prioridades nacionales se orientan a movilizar los recursos en función del logro de objetivos y metas de corto y mediano plazo. Son estrategias que requieren una críticos que generan la prioridad sanitaria, por el impacto en la población y en el desarrollo del país. Se enmarcan en las políticas y metas nacionales establecidas en el Plan de Desarrollo para el Buen Vivir, acuerdos internacionales como los Objetivos de Desarrollo del Milenio (ODEM). epidemiológico de la población como la ENIPLA, Nutrición, Acción-Desnutrición Cero, Prevención y Atención Integral a personas con problemas crónico-degenerativos, tuberculosis, VIH-SIDA, entre otras, que se vinculan a las metas del Plan Nacional del Buen Vivir. Anexo 1 (Estrategias Nacionales en Salud) Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
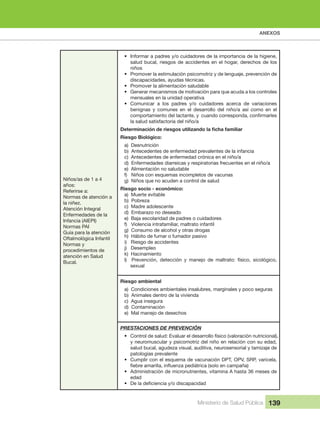
- 51. EL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI Capítulo4
- 53. Ministerio de Salud Pública 53 CAPÍTULO 4 4 EL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI El Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural (MAIS- FCI) es el conjunto de estrategias, normas, procedimientos, herramientas y recursos que al complementarse, organiza el Sistema Nacional de Salud para responder a las necesidades de salud de las personas, las familias y la comunidad – el entorno, permitiendo la integralidad en los niveles de atención en la red de salud. Ilustración 3 Modelo de Atención Integral de Salud MAIS Sistema Nacional de Salud Participación Social Gestión desconcentrada por resultados Aseguramiento de la calidad FINANCIAMIENTO Mejoramientodelacalidaddevidadelapoblación atravésdelasolucióndeproblemas desaludprioritarios Atención Integral entregada por proveedores de medicina occidental, tradicional y alternativa Individuo Familia Comunidad / territorio Problemasdesaludpriorizadosenla población Planeación estratégica Programación de Prestaciones Control de gestión Administración de recursos Supervisión integral Evaluación Primer nivel de atención II-III nivel de atención Comunidad Red de servicios Otros sectores Elaborado por: Equipo SGS y privado, los miembros de la red de servicios de salud y la comunidad para llevar a cabo acciones conjuntas que permitan dar soluciones integrales a las necesidades o problemas de salud de la comunidad contribuyendo de esta manera a mejorar su calidad de vida.
- 54. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 54 Ministerio de Salud Pública Ilustración 4 Integralidad en el Sistema Nacional de Salud La integralidad en el Sistema Nacional de Salud contempla: Integralidad en la atención individual y familiar: como ser biopsicosocial perteneciente a una familia y a una comunidad, no sólo como el receptor de las acciones diseñadas, ofertadas y brindadas por los servicios de salud de la Red de Salud, sino también como un actor social y de manera consciente y sistemática. Por consiguiente, la Atención Integral a la Salud de las personas y/o grupos poblacionales son todas las acciones realizadas por el Estado y la Sociedad Civil de manera concertada y negociada tendientes a garantizar que las personas, las familias y los grupos poblacionales permanezcan sanos y en caso de enfermar, recuperen rápidamente su salud evitándoles, en lo posible, la ocurrencia de discapacidad o muerte. Integralidad a nivel territorial : Para el Modelo de Atención MAIS-FCI se responderá a las necesidades de los grupos poblacionales según ciclos de vida, pertenencia étnica, relaciones de sus objetivos y metas en función de intervenciones que den respuesta a las necesidades de la población e integrar las acciones a través de los servicios, para lograr la horizontalización y convergencia de programas. La integración de las unidades de salud en los tres niveles de atención debe dar como resultado una atención continua a las usuarias (os) por medio de una red con organización y tecnología apropiada, con jerarquizada para prestar atención racionalizada a los pacientes, de acuerdo al grado de complejidad médica y tecnológica del problema y su tratamiento. Integralidad en la atención: superar programas verticales e integrar la atención momentos del ciclo vital. • Atención Integral a la población: Es dirigir los esfuerzos con acciones sistemáticas y coordinadas con enfoque intercultural, generacional y de género, que persiga la reducción, neutralización o eliminación de los factores (presentes o potenciales) que incrementan el riesgo de enfermar y morir. Integralidad en las acciones intersectoriales: El Sistema Nacional de Salud tiene por objeto mejorar la calidad de vida de la población. Los esfuerzos aislados del sector salud no bastan para mejorar la salud de un modo evidente, por lo cual es necesaria la participación de otros decisión que el propio sector como el caso del abastecimiento de agua potable o las alternativas nutricionales. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 55. MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 55 Los planes de salud deben ser preparados y discutidos con toda la sociedad civil organizada para lograr articular los esfuerzos hacia un objetivo común. El personal debe incluir en la programación de su tiempo de trabajo las actividades de coordinación intersectorial y participar activamente en las instancias de coordinación intersectorial y la construcción de los planes de desarrollo territorial en coordinación con los GADS, SENPLADES y otras instancias gubernamentales.. En resumen, se deben promover acciones encaminadas a mejorar la calidad de vida, mediante actividades de coordinación intra e intersectorial, para actuar sobre los determinantes de la salud. Integralidad en la participación de la comunidad: El Modelo de Atención Integral MAIS-FCI condiciones de vida de la población; lo cual implica que deben superarse los esquemas de participación basados en la simple colaboración de la comunidad en las tareas institucionales. Este enfoque integrador apunta hacia la creación de espacios de gestión y autogestión, donde los de problemas, el establecimiento de prioridades y la búsqueda de soluciones. Para ello, se debe establecer de manera sistemática en todos los niveles del sistema la relación servicio de salud-población, mediante: de salud. • El apoyo a la conformación y/o fortalecimiento de grupos u organizaciones comunitarias vinculadas con el cuidado de la salud. • Fortalecer los procesos de capacitación tanto a nivel comunitario como institucional, así como el fortalecimiento de conocimientos y experiencia en temas de participación y comunicación social, al mismo tiempo que en promoción, prevención y atención de los problemas de salud. • El establecimiento de mecanismos de referencia y contrareferencia que incluya como puntos de partida y de llegada a la comunidad. Al respecto se debe trabajar de la atención desde la comunidad, pasando por las unidades de salud, hasta su regreso a la localidad de origen. • La creación y/o fortalecimiento de las redes de vigilancia epidemiológica comunitaria que constituyan elementos operativos indispensables para potenciar la atención que se brinde a la población. Integralidad en la gestión institucional El Nivel Central apoyará el desarrollo de las capacidades técnicas de las Zonas, Distritos y circuitos, pasar de una organización vertical a una organización horizontal y a una integración de acciones por conjunto de necesidades y problemas. Las Zonas, Distritos y Circuitos deben organizar sus servicios en función de las necesidades de la población, según los principales problemas de salud y los recursos con que cuenta, desarrollando acciones integrales de atención orientadas a la promoción, prevención, curación, rehabilitación y cuidados paliativos, para la satisfacción de las usuarias y usuarios en los tres niveles de atención de la red de servicios de salud.
- 56. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 56 Ministerio de Salud Pública 4.2 Propósito del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural Orientar el accionar integrado de los actores del Sistema Nacional de Salud hacia la garantía de los derechos en salud y el cumplimiento de las metas del Plan Nacional de Desarrollo para el Buen Vivir al mejorar las condiciones de vida y salud de la población ecuatoriana a través de la implementación del Modelo Integral de Salud Familiar Comunitario e Intercultural (MAIS-FCI) bajo los principios de la Estrategia de Atención Primaria de Salud Renovada, y transformar el enfoque médico biologista, hacia un enfoque integral en salud centrado en el cuidado y recuperación de la salud individual, familiar, comunitaria como un derecho humano. 4.3 Objetivo del Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural Integrar y consolidar la estrategia de Atención Primaria de Salud Renovada (APS-R) en los tres niveles de atención, reorientando los servicios de salud hacia la promoción de la salud y prevención de la enfermedad, fortalecer el proceso de la recuperación, rehabilitación de la salud y cuidados paliativos para brindar una atención integral, de calidad y de profundo respeto a las personas en su diversidad y su entorno,21 con énfasis en la participación organizada de los sujetos sociales. 4.4 Objetivos estratégicos para el fortalecimiento del Modelo de Atención Integral de Salud Ilustración 5 Objetivos Estratégicos del Modelo de Atención Integral de Salud OBJETIVO ESTRATEGICO DEL MAIS 4.4.1 Reorientación del enfoque curativo, centrado en la enfermedad y el individuo, hacia un enfoque de producción y cuidado de la salud sustentado en la estrategia de APS, fortaleciendo y articulando las acciones de promoción, prevención de la enfermedad, en sus dimensiones individual y colectiva; garantizando una respuesta oportuna, eficaz, efectiva y continuidad en el proceso de recuperación de la salud, rehabilitación, cuidados paliativos; con enfoque intercultural, generacional y de género. 4.4.2 Acercar los servicios de salud a la comunidad reduciendo las barreras de acceso, disminuyendo la inequidad, fortaleciendo la capacidad resolutiva del primero y segundo nivel, organizando la funcionalidad del sistema de manera tal que se garantice que el primer nivel atención se constituya en la puerta de entrada obligatoria al sistema de salud y que los hospitales, dependiendo de su capacidad resolutiva se conviertan en la atención complementaria del primer nivel de atención. 4.4.3 Fortalecer la organización territorial de los establecimientos de salud en Red Pública integral y ampliación de la oferta estructurando redes zonales y distritales conforme la nueva estructura desconcentrada de gestión del sector social y la articulación requerida en los diferentes niveles de atención, fortaleciendo el sistema de referencia y contrareferencia para garantizar la continuidad en las prestaciones. 21 La Constitución Ecuatoriana desde una visión integral de la salud, establece los principios que deben orientar la estructuración e implementación del Modelo de Atención Integral de Salud (MAIS): igualdad, equidad, calidad; universalidad, progresividad, interculturalidad, solidaridad, suficiencia, bioética, y no discriminación, con enfoque de género y generacional. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 57. MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR Ministerio de Salud Pública 57 4.4.4 La excelencia en la prestación de servicios en los tres niveles de atención con talento humano capacitado, motivados y comprometido; garantizando el cumplimiento de estándares de calidad en la atención y gestión; la aplicación de las normas, protocolos terapéuticos y guías de manejo clínico por ciclos de vida y niveles de atención establecidos por la ASN; implementación de procesos sistemáticos de auditoría, monitoreo, evaluación y rendición de cuentas; así como la implementación de un sistema de control de la garantía de la calidad de los servicios que incorpore la percepción de las y los usuarios. En el primer y segundo nivel se incorpora especialistas en Medicina Familiar y Comunitaria y Técnicos de Atención Primaria de Salud. 4.4.5 Implementación del Sistema Integrado de Telecomunicaciones y el Sistema Único de Información para fortalecer los procesos de atención, gestión y toma de decisiones así como la asesoría, apoyo diagnóstico en línea y los procesos de educación continua. 4.4.6 Impulsar la participación plena de la comunidad y de los colectivos organizados, generando estrategias y mecanismos organizativos y comunicacionales que faciliten implementación y seguimiento de las acciones de salud, evaluación, veeduría y control social. El sentido de la participación es facilitar el ejercicio de derechos y responsabilidades en salud, que los individuos, las familias, la comunidad y los grupos organizados se constituyan en SUJETOS ACTIVOS de la construcción y cuidado de la salud. 4.4.7 El fortalecimiento de la vigilancia epidemiológica y la incorporación de experiencias análisis y acción frente a las principales condiciones de salud de la comunidad, y por otro lado a democratizar el acceso a la información. determinantes de la salud, una actuación coordinada y potenciadora para el desarrollo integral de los territorios, el mejoramiento de la calidad de vida y de las condiciones de salud de la población. El enfoque intersectorial contribuye a la consecución de indicadores de impacto social. 4.5. Principios del Modelo de Atención Integral de Salud • Garantía de los derechos de las y los ciudadanos y la corresponsabilidad en el cumplimiento de los deberes hacia otros, sus comunidades y la sociedad. La garantía de derechos implica generar condiciones para el desarrollo de una vida saludable y el acceso universal a servicios de salud integrales, integrados y de calidad, a través de mecanismos de organización, provisión, gestión y las barreras de acceso a la salud. • Universalidad: Es la garantía de acceso a iguales oportunidades para el cuidado y atención integral de salud de toda la población que habita en el territorio nacional independientemente de la nacionalidad, etnia, lugar de residencia, sexo, nivel de educación, ocupación e ingresos. La articulación y funcionamiento de la Red Pública Integral de Salud y red complementaria para garantizar el acceso a servicios de excelencia a toda la población.
- 58. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 58 Ministerio de Salud Pública • Integralidad: desde una visión multidimensional y biopsicosocial de la salud individual y colectiva, actuando sobre los riesgos y condiciones que afectan la salud; de promoción, prevención, recuperación, rehabilitación, cuidados paliativos de las personas, familias, comunidad y su entorno. Interrelaciona y complementa actividades sectoriales, ciudadanas, y los diversos sistemas médicos (medicina formal / medicinas ancestrales / medicinas alternativas). • Equidad: Eliminación de diferencias injustas en el estado de salud, acceso a la atención de la salud y ambientes saludables, trato equitativo en el sistema de salud y en otros servicios sociales. La equidad es un requisito para el desarrollo de las capacidades, las libertades y el ejercicio de los derechos de las personas. • Continuidad: Es el seguimiento al estado de salud de las personas; las familias, el control de los riesgos y factores determinantes para la salud y su entorno; rehabilitación. • Participativo: Generando mecanismos que contribuyan a la participación activa de las personas y los colectivos en la toma de decisiones sobre las prioridades de intervención, la asignación y el uso de los recursos, y en la generación de una cultura de corresponsabilidad y auto cuidado. • Desconcentrado: Transferencia de competencias de una entidad administrativa del nivel nacional a otra jerárquicamente dependiente (nivel zonal, distrital, local), siendo la primera la que mantiene la rectoría y asegura su calidad y buen cumplimiento. • Optimización y uso racional de los recursos, orientados a la satisfacción de las necesidades de las personas, principalmente de garanticen el uso adecuado y un mayor rendimiento de los recursos. • institución en el anterior modelo, se cambia a la relación equipo de salud-persona sujeto de derechos o ciudadano. • Que la gestión y atención busque no solo resultados institucionales sino fundamentalmente resultados de impacto social, para mejorar la calidad de vida de la población. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 59. COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI Capítulo5
- 61. Pr Ministerio de Salud Pública 61 CAPITULO 5 5. COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI Los componentes del MAIS-FCI hacen viable la operación y desarrollo del mismo y son los siguientes: Ilustración 6 Componentes del MAIS - FCI Elaborado por: Equipo SGS La coherencia entre estos componentes y una actuación coordinada y sinérgica de los actores que forman el SNS, en torno a las necesidades de salud de las personas, sus familias y la comunidad permite el logro de los objetivos del Modelo de Atención en Salud Familiar, Comunitario e Intercultural. 5.1 COMPONENTE DE PROVISIÓN DE SERVICIOS DE SALUD DEL SISTEMA NACIONAL DE SALUD La provisión se relaciona con la oferta de servicios integrales e integrados de salud, garantizando la continuidad en la atención y respondiendo a las necesidades de salud de la población, a nivel individual, familiar y comunitario. La estructuración de la oferta de servicios públicos y privados se fundamenta en el perfil epidemiológico del país, las necesidades de acuerdo al ciclo de vida, la priorización de condiciones y problemas de salud considerando criterios como la evitabilidad y equidad, así como las necesidades específicas que devienen del análisis de género e intercultural. La Autoridad Sanitaria Nacional define el conjunto de prestaciones integrales de salud (considerando las dimensiones biológicas, sicológicas, sociales y espirituales de la persona, integrando las acciones de promoción, prevención, recuperación, rehabilitación, cuidados paliativos), así como las prioridades nacionales de intervención, que deben ser implementadas por las unidades y equipos de salud de la red pública y complementaria, bajo los lineamientos, normas y protocolos construidos participativamente bajo el liderazgo de la Autoridad Sanitaria Nacional (ASN).
- 62. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 62 Ministerio de Salud Pública Por la diversidad y heterogeneidad del país a nivel socio territorial, el marco normativo general de prioridades nacionales y prestaciones debe adecuarse a las necesidades de los ámbitos zonal, distrital y de circuitos. Por otro lado, es importante considerar que la realidad y necesidades de salud también están en constante cambio, por lo que están sujetas a una revisión periódica que permita responder de manera adecuada y oportuna a las necesidades de la población. Los elementos que constituyen este componente son: 5.1.1 Grupos de población a quienes se entregará la atención 5.1.2 Conjunto de prestaciones por ciclos de vida. 5.1.3 Escenarios de atención 5.1.4 Modalidades de Atención 5.1.5 Estrategias y herramientas para brindar las prestaciones integrales de salud: visita familiar, ficha familiar 5.1.1. Grupos de población a quienes se entregará la atención: • Individuos y familias considerando las necesidades de acuerdo al ciclo vital • Grupos prioritarios establecidos en la Constitución de la República, • Ciclos de vida: Las atenciones en salud, se entrega a las personas y las familias considerando garantizando una atención integral durante todo el ciclo vital: Tabla 1 Ciclos de Vida Ciclo de Vida Grupos de edad Niñez 0 a 9 años Recién nacido de 0 a 28 días 1 mes a 11 meses 1 año a 4 años 5 años a 9 años Adolescencia 10 a 19 años Primera etapa de la adolescencia de 10 a 14 años aicnecseloda al ed apate adnugeS de 15 a 19 años Adultos/as 20 a 64 años Adulto joven: 20 a 39 años Adulto 40 a 64 Adulto/a mayor Más de 65 años Elaborado por: Equipo SGS Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 63. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 63 • Grupos de atención prioritaria: La Constitución Ecuatoriana en el artículo 35 establece que las personas y grupos de atención prioritaria: adultos mayores, mujeres embarazadas; niños, niñas y adolescentes; personas con discapacidad; personas privadas de la libertad, personas personas en situación de riesgo, las víctimas de violencia doméstica y sexual, maltrato infantil, desastres naturales o antropogénicos, quienes recibirán atención prioritaria y especializada de los servicios públicos y privados. Personas y familias en las que alguno de sus miembros tiene problemas de salud en fase terminal y requieren cuidados paliativos, el equipo de salud tiene la responsabilidad de brindar atención permanente, continua, de acuerdo a los protocolos de cuidados paliativos tanto a la persona como a la familia. El MSP brinda atención a estos grupos a través de estrategias integrales e integradas de atención con la Red Pública y Complemetaria que en el MAIS-FCI se incorporan de manera transversal. • ambientales, laborales Estos grupos pueden variar de acuerdo al contexto histórico, social y en espacios socio-territoriales concretos, por lo que los equipos de salud tienen la responsabilidad los equipos de salud en las visitas domiciliarias, trabajadores con riesgos laborales, comunidades que están sujetas a riesgos ambientales. 5.1.2. Conjunto de prestaciones por ciclos de vida: Se llama conjunto de prestaciones a una relación ordenada en l a que se incluyen y de servicios, tecnologías o pares de estados necesidad-tratamiento, que el sistema de salud se compromete a proveer a una colectividad para permitirle acceder a ellos El propósito central de un CPS consiste en contribuir a la transformación de un derecho declamado a la salud, con los ciudadanos como destinatarios, en un derecho objetivable a unas determinadas acciones de promoción de la salud, prevención de problemas y enfermedades, atención durante episodios de enfermedad y rehabilitación en formas adecuadas y tiempos oportunos. Este cometido se logra mediante la garantía mejoras en la equidad de acceso a todas las fases de la atención y seguridad jurídica por establecer claramente el derecho a determinados servicios. El conjunto de prestaciones debe: • Ser actualizadas periódicamente lo que involucra realizar un monitoreo de los necesidades de salud que por derecho deben ser cubiertas.
- 64. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 64 Ministerio de Salud Pública Para lograr integralidad en la atención y prestación de salud es fundamental, el MAIS- FCI reconoce las prestaciones de Promoción, Prevención, Recuperación, Rehabilitación indicadas para la Ministerio de Salud Pública. Anexo 2 (Conjunto de prestaciones por ciclos de vida). 5.1.3. Escenarios de la Atención: Atención Individual.- Reconociendo el carácter multidimensional de la persona, cuyo desarrollo y necesidades de salud no se relacionan solamente con las condiciones biológicas sino que se enmarcan en un complejo sistema de relaciones biológicas, emocionales, espirituales, sociales, culturales, ambientales que son procesadas a nivel individual generando elementos protectores o de riesgo para su salud y su vida, la atención integral individual se orienta a promover una cultura y una práctica de cuidado de su ciclo vital, su estilo de vida, garantizando continuidad para la recuperación de la salud en caso de enfermedad, rehabilitación de la funcionalidad y cuidados paliativos cuando ya la condición sea terminal. La atención individual debe basarse en el respeto y el reconocimiento tanto del equipo de salud y de la persona de los derechos y responsabilidades en salud, que debe ser un espacio interactivo y de aprendizaje mutuo. Atención Familiar.- La familia constituye un espacio privilegiado para el cuidado de la salud, o puede constituirse, por cualquier tipo de disfuncionalidad, en un espacio productor oportunamente problemas y factores de riesgo de cada uno de sus miembros y de la familia en su conjunto, así como factores protectores y brindar una atención integral, promoviendo el autocuidado, brindando apoyo y seguimiento, educando y potenciando prácticas y relaciones saludables. El equipo de salud tiene la responsabilidad de problemas que rebasan las posibilidades de intervención desde los servicios de salud. Atención a la Comunidad.- La comunidad es el escenario inmediato donde se desarrolla la vida de las personas y las familias, donde interactúan y se procesan las condiciones sociales, económicas, ambientales generando potencialidades o riesgos para la salud. Es el espacio privilegiado para la acción de los sujetos sociales en función de la generación de condiciones sociales ambientes saludables. Atención al Ambiente o Entorno Natural.- La provisión de servicios debe incorporar también estrategias y acciones orientadas al cuidado ambiental, como uno de los factores más importantes de la salud. El deterioro ambiental, la contaminación, el impacto del cambio climático están ocasionando graves riesgos y problemas de salud en la población que deben ser enfrentados con acciones de prevención, promoción de estilos de vida saludables, educación e información sobre los riesgos ambientales. El cuidado de la salud y el entorno implica intervenciones intersectoriales y con la activa participación de la comunidad. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 65. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 65 Tabla 2 Escenarios de Atención del MAIS MODELO DE ATENCIÓN INTERSECTORIALIDAD EQUIPO INTEGRAL DE SALUD Intra muralesPromoción Prevención Curación Extra murales Actividades con resultados de Impacto Social Rehabilitación, cuidados, paliativos, integración social INDIVIDUO FAMILIA COMUNIDAD Articulación de los servicios públicos a las necesidades del territorio 5.1.4. Modalidades de atención: El MAIS-FCI organiza la atención integral bajo las siguientes modalidades: • Atención extramural o comunitaria. •Atención intramural o en un establecimiento de salud. • Atención en establecimientos móviles de salud • Atención Prehospitalaria MODALIDADES DE ATENCIÓN DE LOS EQUIPOS INTEGRALES DE SALUD EN LOS NIVELES DE ATENCION DEL SISTEMA NACIONAL DE SALUD El equipo integral de salud en las unidades operativas de los tres niveles de atención deberán planificar anualmente las actividades SEGÚN LAS MODALIDADES DE ATENCIÓN , además de estimar el volumen de atenciones y la cantidad de insumos y medicamentos que requieran para cumplir las actividades programadas por los equipos de atención integral quienes brindarán su atención bajo las siguientes modalidades caracterizadas por OFRECER según su capacidad resolutiva lo siguiente: ATENCIÓN INTRAMURAL PROPORCIONADA POR LOS ESTABLECIMIENTOS DE SALUD DE LOS TRES NIVELES DE ATENCIÓN: Atención intramural o en la unidad de salud: La atención intramural es la que se brinda en la unidad de salud implementando el conjunto de prestaciones por ciclos de vida, que articula acciones de recuperación de la salud, prevención de riesgos y enfermedad, promoción de la salud, cuidados paliativos y rehabilitación. Se implementa bajo las normas, protocolos y guías clínicas de atención establecidas por la ASN que son de cumplimiento obligatorio para todas las unidades de la Red Pública Integral de Salud y Red Complementaria.
- 66. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 66 Ministerio de Salud Pública La atención integral a nivel intramural debe garantizar calidad, calidez, oportunidad y continuidad en las acciones y sustentarse en una relación de respeto y reconocimiento de los derechos de las personas. Las actividades intramurales contemplan también los procesos de formación y capacitación en servicio para el equipo integral de salud y la investigación de acuerdo a las prioridades nacionales y la realidad local. • Desarrollarán las actividades según su nivel de resolución: de atención de especialidad, morbilidad, preventivas y de promoción de la salud, aplicando el conjunto de prestaciones integrales por ciclo de vida y las Normas de Atención del MSP, las cuales deberán ser planificadas anualmente para estimar el volumen de atenciones y la cantidad de insumos y medicamentos que requieren las unidades de los tres niveles de atención. • Se realizará actividades informativas y educativas a usuarios/as • Actividades de entrenamiento práctico para los TAPS en el caso de las unidades de primer nivel de atención. ATENCIÓN EXTRAMURAL O COMUNITARIA PROPORCIONADA PRINCIPALMENTE POR LOS ESTABLECIMIENTOS OPERATIVOS DE PRIMER NIVEL: Atención extramural o comunitaria: El objetivo es el Cuidado de la Salud a través de medidas que se orienten a la identificación y control de riesgos a nivel individual, familiar, comunitario y del entorno, implementación de estrategias y acciones de prevención, promoción de la salud, educación sanitaria, fortalecimiento de la participación ciudadana y de la coordinación intersectorial para actuar sobre los determinantes de la salud y contribuir al desarrollo integral a nivel local.. Lo ejecutan fundamentalmente los Equipos de Atención Integral de primer nivel de atención quienes realizan: a) Actividades de organización comunitaria involucrando a los actores sociales de la zona de cobertura para trabajar sobre los problemas prioritarios de la población. b) Identificación oportuna de riesgos y/o daños en individuos, familias y comunidad e implementación de planes de atención. c) Actividades sistemáticas de promoción de la salud a nivel individual, familiar y comunitario. d) Atención a población priorizadas y comunidades alejadas. e) Realizar identificación de eventos centinela para la realización de medidas epidemiológicas oportunas. A. TRABAJO EN ENTIDADES EDUCATIVAS Atención en instituciones educativas, centros de cuidado infantil, de acuerdo a la normativa del MSP Implementación de estrategias y actividades de promoción de la salud planificadas en función del perfil epidemiológico y las prioridades identificadas a nivel local así como la implementación de las estrategias nacionales (Nutrición Acción, Problemas de Salud priorizados de acuerdo al modelo de evitabilidad, promoción de estilos de vida saludables y prevención de problemas crónico- degenerativos, Estrategia Nacional de Planificación Familiar (ENIPLA), diagnóstico temprano de deficiencias sensoriales, salud mental, atención a personas con discapacidad, Estrategia de atención integral a menores de 5 años entre otras etc.). • Implementación de estrategias y acciones de promoción de la salud enfocadas en la promoción de estilos de vida saludables a nivel individual y colectivo, la generación de espacios saludables, difusión de derechos y responsabilidades en salud, participación en los procesos de desarrollo integral del territorio. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 67. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 67 Campañas de promoción de la salud, pueden ser: 22 • Campañas informativas y educativas adaptándolas a la realidad local y dinamizando los recursos de la comunidad (fechas simbólicas para la comunidad, medios formales y alternativos de comunicación local, etc.) • Jornadas de promoción de estilos de vida saludables de acuerdo a las necesidades trato. • Colonias vacacionales de promoción del buen trato en niños, niñas y adolescentes, adultos se gestiona el apoyo para materiales y logística con instituciones públicas, privadas; así como organizaciones formales e informales. • Encuentros de culturas juveniles y urbanas. En los cuales se deben considerar las dinámicas internas de cada grupo, organización o movimiento social. • Colegios garantes de Derechos. Proyecto en el cual se integran todos los actores de la comunidad educativa y otras instituciones del sector público, como Ministerio de Inclusión social, Salud. Enfocado en la exigencia y restitución de derechos de los y las adolescentes. • Clubes de apoyo de pares y autocuidado en personas con enfermedades crónicas. En los cuales se deben incluir consideraciones de tipo cultural, funcional, psicológicas para la conformación y acceso a estos clubes. • Ferias de la salud y el Buen Vivir: En coordinación con los actores institucionales y comunitarios en las que se implementan actividades de atención, prevención y fundamentalmente de promoción de la salud. • Festivales de integración generacional. De igual manera intervienen instituciones y sectores presentes en la comunidad. • Coordinación y participación en actividades de desarrollo comunitario y generación de ambientes saludables. B. TRABAJO EN COMUNIDAD, CENTROS CARCELARIOS, FÁBRICAS, EMPRESAS Atención en instituciones y centros laborales de acuerdo a la normativa del MSP Actividades de organización comunitaria involucrando a los actores sociales de la zona de la población. • planes operativos y suscripción de compromisos de gestión. • Formación y fortalecimiento de las organizaciones locales de salud (comités locales de salud, comités de usuarios/as, grupos de autoayuda, entre otros) • • Participación en actividades intersectoriales de desarrollo comunitario • oportunas con la participación de la comunidad implementando las herramientas de la eventos centinela, recolección y análisis de historias de vida, mapas de riesgo, planes de intervención, seguimiento y monitoreo). 22 Existe todo un Conjunto Priorizado de Intervenciones de Promoción de la Salud, en el Proceso de Promoción de la Salud del Ministerio de Salud Pública. Las experiencias mencionadas en el documento provienen de iniciativas de las áreas de salud.
- 68. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 68 Ministerio de Salud Pública Brigadas de atención en las comunidades alejadas, de difícil acceso y que no cuentan con servicios de salud cercanos, así como a grupos de población cautiva (instituciones educativas Pública para establecimientos del primer nivel, mediante: • Brigadas de salud integrales: El Equipo de Atención Integral de Salud se movilizará de acuerdo a una programación, a poblaciones de difícil acceso, llevando insumos, medicamentos, vacunas, equipamiento móvil entre otros. Realizará actividades de atención y seguimiento de familias en riesgo. La dirección de distrito realizará en coordinación con el equipo de la unidad operativa la gestión para el apoyo logístico; además el equipo de salud coordinará con la comunidad la intervención. • territorio se realizará brigadas de atención con especialistas en coordinación con la dirección distrital. C. TRABAJO EN DOMICILIO Atención Domiciliaria. Cuidados médicos y /o de enfermería a personas que por enfermedad, discapacidad, emergencia o estado terminal de alguna enfermedad requieran de atención y no puedan movilizarse a la unidad. Además el equipo integral de salud estará obligado a realizar seguimiento y evaluación de estas personas. implementación de planes de atención: Visitas domiciliarias para diagnóstico y seguimiento de familias en riesgo a través de la aplicación visitas domiciliarias programadas, no es necesario que todo el personal de los equipos salga a realizar esta actividad. • y discapacidades como físico motora, intelectual, auditiva, visual; y sociales en los grupos prioritarios,23 elaboración, implementación, registro y evaluación de las intervenciones. • fase terminal y a la familia. • Evaluación dinámica, organizada y continua del estado de salud de las personas en su y el desarrollo de acciones que contribuyan a ello. • registro y evaluación de planes de intervención con intervención intersectorial. ATENCIÓN EN ESTABLECIMIENTOS MÓVILES DE SALUD Atención en Establecimientos Móviles.- Los Establecimientos Móviles de Salud (EMS) forman parte de una estrategia de prestación puntual y ambulatoria de servicios de salud. 23 son: adultas y adultos mayores; jóvenes; niños, niñas y adolescentes; mujeres embarazadas; personas enfermedades crónicas; privadas de la libertad; personas usuarias y consumidoras. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 69. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 69 Su fundamento es “mantener una presencia” en el terreno; sin embargo, la estrategia de las EMS es una estrategia de excepción que sólo se utiliza como último recurso para prestar servicios de salud a poblaciones que no tienen acceso a un sistema sanitario. (Du Mortier, 2006 pp. 6) La presencia intermitente en el terreno de los EMS genera limitaciones “intrínsecas” que se deben tomar en consideración, previamente a la decisión del tipo de servicios que prestarán. La acciones de salud como promoción, prevención (vacunación), atención médica ambulatoria, puntual, haciendo énfasis en las limitaciones estructurales de la unidad móvil, el equipamiento, los recursos humanos, los recursos materiales, los tiempos a emplearse en el traslado y en la dedicación a las acciones previstas, el tiempo de regreso, etc. Estas acciones normalmente responden a la atención y remediación de problemas de salud de alta prevalencia referidos por los indicadores de morbilidad y mortalidad en la zona de acción. Los EMS se relacionan con la red de servicios de salud a través de la referencia de pacientes, como el mecanismo más idóneo de mantener la continuidad de los servicios. Los EMS no son exclusivos de los servicios de atención primaria, pueden surgir de niveles de atención más especializados como las clínicas quirúrgicas. Son soluciones que facilitan la resolución de problemas quirúrgicos, en el nivel local, de casos que de otra manera no podrían asistir a la unidad hospitalaria. Estas acciones, sin embargo, requieren de EMS de mayor inversión, con equipamiento de resolución clínico quirúrgica pre establecido para el caso, con un equipo intervención, para garantizar los resultados y minimizar los riesgos quirúrgicos, trabajando con altos niveles de seguridad. ATENCIÓN PREHOSPITALARIA problemas médicos urgentes y que comprende todos los servicios de salvamento, atención médica y transporte que se presta a enfermos o accidentados fuera del hospital. La atención prehospitalaria debe constituirse en un sistema integrado de servicios médicos de urgencias y no entenderse como un simple servicio de traslado de pacientes en ambulancias, atendidos con preparación mínima. (MSP, 1993) La atención prehospitalaria es una actividad más dentro de los cuidados de salud (Tintianalli, 2004) y constituye la extensión de la asistencia médica de emergencia hacia la comunidad. Es procedimientos, intervenciones y terapéutica prehospitalaria, encaminadas a prestar atención en salud a aquellas personas que han sufrido una alteración aguda de su integridad física o mental, causada por trauma o enfermedad de cualquier etiología, tendiente a preservar la vida y a disminuir las complicaciones y riesgos de invalidez y muerte, en el sitio de la ocurrencia del evento y durante su traslado hasta la admisión en la institución asistencial.24 La APH requiere posibilidades de comunicación entre los usuarios y la red de atención de urgencias, estas interacciones debe ocurrir a través de números de marcado rápido para la comunidad, Es necesario contar adicionalmente con adecuados sistemas de comunicaciones, transporte y coordinación tal como ocurre en los llamados centros reguladores de urgencias CRU.25 24 Asociación Colombiana de Tecnólogos en Atención Pre hospitalaria, Emergencias y Desastres, disponible en: http://www.acotaph.org) 25 Los Centros Reguladores de Urgencias una propuesta para la atención de urgencias, Carlos E. Rodríguez
- 70. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 70 Ministerio de Salud Pública El objetivo fundamental es ubicar el paciente en el lugar más indicado para su patología y realizar durante el transporte una serie de actividades médicas de reanimación y/o soporte que requieren de la APH se resume en “llevar al paciente adecuado, al lugar adecuado, en el tiempo adecuado”. Se incluye dos tipos: APH primario desde el lugar de ocurrencia del evento urgente hasta la institución receptora y APH secundario entre instituciones o hacia el domicilio del paciente. cuanto a su ámbito de servicio: traslado simple, asistenciales básicas o asistenciales debe tripular los vehículos y que varía desde auxiliares con formación en el tema hasta personal médico debidamente capacitado. (Servicio Seccional de Salud de Antioquia, 1991) 5.1.5. Estrategias y herramientas para brindar las prestaciones integrales de salud: Tabla 3 Visita Domiciliaria DEFINICIÓN: Es el encuentro o acercamiento del equipo de salud al domicilio del usuario, familia y/o comunidad; valoración del usuario, decide un plan de intervención a seguir en el domicilio y la periodicidad de los mismos, sobre aspectos de salud y detección de problemas que rodean a la familia: biológico, psicológico, social y ambiental, dando opción al descubrimiento de factores de riesgo y a la corrección de los mismos. FINALIDAD: Con esta nueva visión que encierra en un todo, lo biológico y psicosocial, lo sanitario y lo social, en el equipo de salud deberá asumir el reto de una atención integral, individual y familiar. Para poder afrontar con éxito este nuevo abordaje, es necesario aprender nuevos conceptos y sobre todo capacitarse para utilizar otros instrumentos, de forma que un mismo profesional pueda atender los aspectos biomédicos y psicosociales y coordinar los recursos sanitarios y sociales Consideramos que los profesionales de los Equipos Integrales de Salud, implicados en un programa de atención domiciliara y atención familiar, deben prepararse para realizar las siguientes actividades: • Diagnosticar los riesgos para la salud. • • Realizar un enfoque psicosocial. • Estudiar los riesgos en el contexto familiar, analizando las repercusiones sobre la familia, evaluando de forma especial las repercusiones sobre la organización y función familiar. • Evaluar los apoyos informales y la necesidad de utilizar los recursos formales de la comunidad. • familiar y de las visitas domiciliarias programadas. • Realizar una evaluación dinámica, organizada y continua del estado de salud de las personas en una comunidad determinada, y supone su registro, diagnóstico, intervención y seguimiento desarrollo de intervenciones que contribuyan a ello. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 71. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 71 • Evaluar con un examen integral de cada persona independiente de su estado de salud con diferentes categorías: aparentemente sano, con factores de riesgo, con patologías crónicas, y • positivamente o eliminar cualquier condición que pueda favorecer la enfermedad. A su vez completa la aplicación de procedimientos y acciones educativas o terapéuticas en las cuales estar o no presente la prescripción de medicamentos. • Seguimiento, como un proceso continuo, donde se producen ajustes sistemáticos de la atención y las intervenciones, en dependencia de las variaciones en el estado de salud/ enfermedad individual y la respuesta a las medidas previamente aplicadas. Especial mención merece la detección, estudio y abordaje de las familias de riesgo, ya que requerirán estrategias globales de coordinación a nivel interprofesional e interinstitucional y trabajar con enfoque de riesgo para establecer una adecuada intervención sociosanitaria, así como, para desarrollar políticas de trasformación social, que prevenga y detenga estos riesgos. Es importante señalar que las familias de riesgo socio-sanitario son aquellas, en la que por el tipo de problema de salud, y de forma especial por la presencia problemas en la función y organización de la familia o por la existencia de problemas socioeconómicos, requiere una intervención sanitaria, socio-sanitario o social de emergencia. El descubrimiento de una familia de riesgo socio-sanitario, obligará a una reunión urgente del equipo de salud para evaluar el caso y decidir la intervención pertinente. Es por esto que la visita domiciliaria, que es una actividad propia de la atención primaria, adquiere un enfoque nuevo cuando se utilizan los conceptos y técnicas de la atención familiar y esto permite mejorar la calidad de la asistencia miembros de la familia. La visita domiciliaria es la actividad básica del modelo de atención integral - MAIS. Por medio de ella se realiza un intercambio de información entre la familia y el equipo de salud del primer nivel. En esta actividad se tiene la oportunidad de conocer la situación familiar, el ambiente familiar, el ambiente físico y sus recursos. Para tal efecto se utiliza como instrumento la Ficha Familiar, el cual debe ser llenado conforme la información obtenida de la familia. Estas acciones contribuyen a mejorar el estado de salud individual, familiar consecuentemente el daños a la salud de cada persona, mediante procedimientos básicos de observación, exploración física e instrumental, interpretación de autoevaluación y cuidado de su estado de salud o enfermedad. El equipo de salud, realizará la distribución del sector de acuerdo a su criterio y el personal disponible. Las principales actividades que se puede tomar en cuenta para programar son: • Grupo Materno Infantil (adolescentes) • Enfermedades de impacto como las enfermedades transmisibles (TB, ETS, IRA, EDA, VIH/SIDA entre otras), las enfermedades crónicas degenerativas no transmisibles (HTA, Asma bronquial, Diabetes Mellitus, artritis reumatoide, Cardiopatía isquémica entre otras) y las enfermedades de • Adultos en riesgo • Adulto Mayor • Personas con discapacidad.
- 72. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 72 Ministerio de Salud Pública • • Saneamiento Ambiental Promoción de la Salud • Educación Continua y Educación para la Salud • Desarrollo Comunitario • Aparentemente sano: individual y no se constatan mediante el interrogatorio o la exploración alteraciones que Con Riesgo: que representa un riesgo potencial para su salud a mediano o largo plazo. En este caso se alcohólicas, el uso inadecuado de medicamentos o sustancias psicoactivas, los riesgos sociales de adquirir enfermedades de transmisión sexual por conducta inadecuada, el intento suicida, el riesgo preconcepcional, así como también los riesgos en el medio escolar o laboral, entre otros. Con Patologías: Todo individuo portador de una condición patológica, así como trastornos orgánicos o sicológicos que afecten su capacidad para desempeñarse normalmente en su vida. En este grupo se incluye cualquier entidad nosológica de evolución crónica, infecciosa o no. Entre las enfermedades de mayor importancia sobresalen las enfermedades no transmisibles de larga evolución como la HTA, DM, Cardiopatía isquémica, obesidad, epilepsia, y muchas otras. capacidades motoras, funcionales, sensoriales o psíquicas. como consecuencia de una enfermedad o factor externo de naturaleza diversa. La discapacidad es un fenómeno de incidencia cada vez mayor y de alta vulnerabilidad en la población general y se vislumbra como uno de los principales problemas del futuro al cual se le ha estado dando cada vez mayor atención. Se recomienda tener en cuenta los criterios anormalidades que pueden ser corporales, temporales o permanentes, entre las que se incluye la existencia o aparición de una anomalía, defecto o pérdida producida en un miembro, órgano, tejido de órgano o estructura corporal. realizar una actividad en la forma o dentro del margen que se considera normal para un ser una actividad rutinaria normal, los cuales pueden ser temporales o permanentes, reversibles o irreversibles y progresivos o regresivos. La discapacidad concierne aquellas habilidades, en forma de actividades y comportamientos compuestos, que son aceptados por lo general como elementos esenciales de la vida cotidiana. promoción de salud, de prevención primaria, secundaria o terciaria. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 73. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 73 2. Dinámico: Rasgo esencial que está determinado por la permanente susceptibilidad de cambio de enfoque de atención a los sujetos clasificados de acuerdo con la variabilidad en su estado de salud y la necesidad de ajustes en las medidas terapéuticas y de atención general. 3. Continuo: Por la necesidad de su aplicación de forma ininterrumpida desde que se evalúa y registra al individuo. 4. Individualizado: Porque se establece una estrategia de atención en cada individuo según sus características personales y el problema de salud, riesgo o daño que presente. La frecuencia de evaluaciones puede variar de una persona a otra e incluso dentro de un mismo sujeto, en dependencia del tipo de problema que se presente y su evolución en el tiempo. 5. Integral: Es también un principio básico que implica el abordaje del individuo atendiendo a sus características biológicas, psicológicas y sociales, su interacción con la familia, otros individuos y su comunidad, así como en su medio laboral o escolar. 6. Universal: Por el alcance global que implica abarcar la totalidad de la población atendida por el Equipo de Atención Integral de Salud, desde los recién nacidos hasta los ancianos, sin descuidar su relación con el entorno. 7. Atención en equipo: Se refiere a la atención que brinda el Equipo de Atención Integral de Salud: Médico y Enfermera de Familia, TAPS, en estrecha relación con los especialistas del nivel secundario y terciario. Seguimiento: La evaluación de los sujetos pertenecientes al grupo I, en consulta o terreno, incluye un interrogatorio y un examen físico minuciosos, incluso la indicación de exámenes complementarios (si así se considera), en busca de características de riesgo o daño. Al mismo tiempo este encuentro debe aprovecharse para orientar o reforzar hábitos y conductas que favorezcan un estilo de vida saludable. Las personas con riesgo de enfermar (grupo II) deben ser evaluadas según el tipo y la magnitud del riesgo presente, y la confluencia o no de múltiples factores que puedan constituir una amenaza para su salud. En modo alguno deben aplicarse esquemas de seguimiento prestablecidos que desconozcan esta condición. En ese sentido se recomienda seguir una estrategia basada en el enfoque de riesgo y partiendo de la mejor evidencia científica disponible. Para ello, se debe contemplar la estratificación del grupo, en personas con riesgo alto o bajo de acuerdo con la evaluación integral realizada. Por ejemplo, no serán iguales la frecuencia de evaluación, ni las medidas de intervención las que deberán proyectarse ante un sujeto de 40 años, obeso, sedentario y fumador de más de 20 cigarrillos diarios, que ante una persona de 28 años, fumador ocasional y que realiza ejercicios físicos regularmente, aunque los 2 estén clasificados en el mismo grupo. Los sujetos clasificados en el grupo III, pueden estar sometidos a mayores variaciones en las estrategias y la frecuencia de evaluación y seguimiento, teniendo en cuenta la amplia variedad de posibilidades o situaciones que pueden presentarse a partir de criterios de magnitud y severidad, número de problemas confluentes en un mismo paciente, el tiempo de evolución del problema, etcétera. En los pacientes del grupo IV, será necesario considerar también múltiples factores en el momento de establecer la frecuencia de evaluaciones. Obviamente, el seguimiento no será el mismo en una persona que padece una limitación motora por un trauma desde pequeño y que no ha visto afectado su desempeño profesional ni social, que en un sujeto con una discapacidad reciente e invalidante y que, independientemente de su edad, se percibe una afectación irreversible en su desempeño ante la familia y la sociedad.
- 74. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 74 Ministerio de Salud Pública En general se sugiere, que por lo complejo de este estado de discapacidad, secuela o invalidez en los individuos, la frecuencia de las consultas de evaluación y la propia intervención, se realice en estrecha coordinación con el especialista en rehabilitación. Criterios para la priorización de la visita domiciliaria: Los criterios de selección para la priorización de la visita domiciliaria, deben establecerse con base a los criterios de adscripción de la familia al MAIS FCI. Criterio socioeconómico: los estratos de mayor pobreza y pobreza extrema (quintiles 1 y 2 ). Criterio epidemiológico: aspectos del ciclo de vida familiar, factores endémicos y epidémicos de las enfermedades infectocontagiosas, factores de discapacidad e invalidez, enfermedades ocupacionales, necesidades de atención del enfermo terminal y seguimiento en el hogar de pacientes que no requieren hospitalización. Se considera a los distintos grupos poblacionales. Los menores de 5 años son los más vulnerables, y entre este grupo, los menores de 1 año, siendo aún más susceptibles a enfermar los menores de 1 mes. Los adultos mayores en situación de dependencia, sola o abandonada. Criterio administrativo: está relacionado con los recursos disponibles (técnicos, humanos, demanda real del servicio de salud, con base a las necesidades y riesgos del grupo familiar. Criterios de selección de las familias: En este sentido, el criterio epidemiológico es el que prevalece por encima de los restantes para la selección de la familia para la visita domiciliaria. Criterio epidemiológico: para la visita domiciliaria se considera la magnitud del daño en cuanto a la morbilidad, mortalidad y discapacidad o invalidez; el riesgo de exposición del individuo; la vulnerabilidad y el grado de dependencia o capacidad para enfrentar o resolver las necesidades de salud. Criterio socioeconómico: se considera igualmente, los estratos socioeconómicos. está relacionado con la estabilidad del domicilio de las familias, es decir, aquellas que hayan permanecido entre tres y cinco años en un mismo sector. Acá se consideran y la distancia que media entre la vivienda y el servicio de salud, además de la estructura etárea y la razón de masculinidad entre otros. Criterio administrativo: tomo en cuenta la disponibilidad de recursos con que cuentan las visitas domiciliarias: personal, transporte, recursos de la comunidad y los propios del hogar, además de los servicios de apoyo a la visita. Según la OMS (1981), existen algunos criterios mínimos acerca de las situaciones que requieren de forma prioritaria atención domiciliaria, con el objeto de proporcionar información, educación y apoyo al individuo (sano o enfermo) y a su familia. Entre éstos criterios se encuentran: 1. Familias con adultos mayores de 80 años. 2. Personas que viven solas o sin familias. 3. Personas que no pueden desplazarse al centro de salud. 4. Familias con enfermos graves o con discapacidad. 5. Personas con alta hospitalaria reciente. S S Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 75. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 75 6. Personas con medicación vital. 7. Personas con riesgo biológico que no acuden a consulta subsecuentemente. Igualmente, la OMS, establece algunos objetivos claves con base a éstos criterios que el Modelo de Atención Integral debe cumplir, entre ellos está: 1. La proporción de la atención a la población que no pueda desplazarse al centro de salud. 2. La proporción de la información, educación y apoyo al enfermo y su familia. 3. Facilitar la prevención primaria, secundaria y terciaria. 4. Evitar ingresos innecesarios. 5. actuación, sesiones clínicas control del dolor, prevención de úlceras, etc. 6. Promover la coordinación entre la oferta de servicios sanitarios y sociales. Así mismo, para garantizar el desarrollo de la visita domiciliaria, se requiere de: 1. La participación de todos los miembros del equipo de salud. 2. La valoración integral del individuo y su familia. 3. La coordinación con los demás recursos sanitarios y sociales. 4. La participación comunitaria, desde la propia familia hasta las diversas asociaciones que existan. Las actividades que se lleven a cabo van a depender del grado de dependencia del enfermo, de la patología que presente, de las características de la familia que le cuida y de los recursos con que ésta cuenta. Etapas para la vista domiciliaria: 1. Preparación de la visita: antes de acudir al domicilio, se debe concertar el día y la hora en que se va a realizar la visita con la familia, para hacer un mejor uso del tiempo, tanto de los profesionales como da la familia, y evitar situaciones inoportunas. De ser necesario, debe consultarse la historia clínica familiar. Por otra parte, es fundamental el equipo de trabajo (maletín de visita domiciliaria), con todos los implementos de trabajo. 2. Presentación en el domicilio: la presentación a la familia es fundamental, así cómo decir de qué institución proviene, sobre todo cuando la visita es por primera vez. En este sentido, la percepción inicial que tenga la familia de dicho profesional puede condicionar las opiniones y las relaciones que se establezcan en el futuro. 3. Valoración: es muy difícil realizar una valoración completa a los miembros y al grupo familiar en la primera visita, pero ésta se podrá complementar en las visitas sucesivas, y dan la oportunidad, negativas de los miembros de la familia, si se producen, o responder determinadas preguntas o dudas, si llegan a surgir. Se debe tener presente que la atención domiciliaria comienza un día determinado, pero puede continuar a lo largo de mucho tiempo. fundamentales: Establecer los objetivos que hay que alcanzar a corto, mediano y largo plazo, los cuales han de ser realistas, pertinentes, mensurables y observables. la familia y el cuidador de la familia, el equipo de salud, las ayudas materiales y técnicas y los recursos comunitarios.
- 76. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 76 Ministerio de Salud Pública 5. Ejecución de cuidados: éstos pueden ser los cuidados profesionales directos, dirigidos a las personas que lo necesiten y los cuidados profesionales indirectos, que son aquellos que repercuten en la mejora de la calidad de vida de las personas atendidas. 7. Registro de la visita: una vez realizada la visita, se procederá al registro de la misma: sintomatología, cambios observados, cuidados, medicación prescrita y administrada, fecha de Pasos para realizar la visita domiciliaria: 1. Salir a realizar la Visita Domiciliaria, previo llenado de hoja de desplazamiento 2. Llevar la programación de Visitas Domiciliarias junto con las Fichas. 3. El rendimiento promedio de visita será de 30 a 40 minutos. 4. El mínimo de visitas será de 5 diarias en el nivel urbano y 3 en el nivel rural. 5. Una visita domiciliaria será considerada efectiva cuando el equipo integral de salud realiza un mínimo de tres actividades por familia. (Actividades para evitar, controlar o eliminar riesgo biológico, sanitario y socioeconómico). 6. Queda a criterio del equipo de salud, realizar el número de visitas, de acuerdo a la prioridad, 7. El equipo de salud realizará un informe semanal y mensual de visitas realizadas. 8. El reporte de las actividades realizadas debe hacerse preferiblemente en el hogar, realizando anotaciones en la Ficha de Control individual al paciente que lo amerite, de las acciones realizadas, los compromisos efectuados y las referencias correspondientes. 9. Diariamente informará a los demás miembros del equipo de las situaciones especiales encontradas. 10. Diariamente informará a los demás miembros del equipo de las situaciones especiales encontradas. 11. El equipo de salud mantendrá continuamente el croquis actualizado, con los riesgos, 12. El equipo de salud mantendrá una coordinación con grupo, comités organizados, instituciones, etc, de la comunidad. Requisitos para una buena visita domiciliaria: La visita domiciliaria es una actividad compleja, ya que debe abordar diversos aspectos como la observación de las necesidades individuales dentro del marco de la familia, el establecimiento de relaciones de cooperación e igualdad entre el equipo de salud y el grupo familiar, y el fortalecimiento del papel de la familia en el cuidado de su propia salud. Para ello, es necesaria la • Apoyo logístico del nivel distrital y zonal • El trabajo interdisciplinario. • La coordinación entre niveles asistenciales. • La movilización de recursos disponibles. • La relación de ayuda y la educación para la salud. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 77. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 77 El equipo de salud que realiza atención primaria de salud tiene un compromiso consigo mismo, porque el promueve y mantiene acciones de baja complejidad, en promoción de la salud y La labor en la comunidad para el equipo de salud, constituye un compromiso que le obliga a costumbres y conductas deben ser ejemplo para la comunidad en general Es importante mencionar que el personal para poder brindar este servicio en su comunidad debe poseer ciertas características personales que le ayudarán en un desenvolvimiento óptimo; estas cualidades van a depender de la experiencia y la madurez, ellas son: • La extroversión, porque debe relacionarse con los integrantes del equipo de salud, el individuo, la familia, la comunidad y otros actores sociales. Caso contrario no se le hará fácil abordarlos y lograr con éxito los objetivos planteados. • La comunicación, es importante esa cualidad porque se debe dominar a la perfección los diferentes tipos de comunicación. • Capacidad gerencial para administrar los recursos, ya sean los humanos, técnicos, materiales Indicador para realizar visita domiciliaria. La ejecución de la Visita Domiciliaria se basa en un enfoque de riesgo por prioridad. Cada car riesgo. • Visita Primera: En la primera visita, debe encuestar y diagnosticar a todo el grupo familiar, base al riesgo. Se elabora el plan de seguimiento y se establecen las visitas de seguimiento por prioridad. • Visita de Seguimiento: En las visitas subsecuentes, se actualizan datos, se brinda atención integral. Mínimo se debe realizar tres actividades por visita. Tabla 4 Ficha Familiar DEFINICIÓN: respectivo dentro del área de estadística. Este instrumento no remplaza a la historia clínica individual, es un complemento. Es un instrumento esencial del MAIS-FCI que nos permite vigilar el estado de salud de la población sus necesidades y desarrollar las mejores políticas de salud para garantizar la prestación de servicios sanitarios. Tiene dos objetivos fundamentales: • Medir de las condiciones de vida • Medir los determinantes sociales de salud
- 78. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 78 Ministerio de Salud Pública La Ficha Familiar será implementada por el personal de todos los establecimientos de salud de primer nivel de atención así como por los integrantes de equipos móviles de salud, en directa coordinación con los líderes o autoridades de la comunidad y principalmente las propias familias. nivel local y establecer prioridades en la atención; fortalece la estrategia del primer nivel de atención como puerta de entrada al sistema, permite el desarrollo de actividades de promoción y prevención e incrementa el acceso a los servicios de salud. La Ficha familiar nos servirá además para: • • Realizar educación para la salud con la familia. • • • • Orientar a la familia para la protección y autocuidado de su salud Mejorar la calidad y oportunidad de la atención. • • Elaborar el plan estratégico de salud de y con la comunidad. • Elaborar el mapa de riesgo. • Diagnóstico de familias con riesgo que permitirá el análisis y una proyección de un plan de intervención, el mapeo tratando de lograr la homogenización de los sectores, y la direccionalidad de los mayores esfuerzos a la población con mayor riesgo. mapeo de cada nivel, facilitando el análisis y la dirección de los esfuerzos a los grupos de mayor • • Categorización del tipo de riesgo: Biológico - Psicológico, Sanitario, Socio-económico e • Los datos de los criterios deberán encontrarse registrados en los diferentes instrumentos según los niveles correspondientes persona, familia, comunidad. • En la dimensión persona, los criterios deberán elaborarse por etapa de vida. • Los criterios deberán revisarse con la periodicidad indicada por la región. • El nivel nacional ha establecido 18 criterios de carácter nacional. ¿QUÉ PASOS DEBEMOS SEGUIR PARA APLICAR LA FICHA FAMILIAR? • Coordinamos e informamos al líder o autoridad comunitaria sobre lo que se va a realizar y • Recibimos la capacitación. • Recibimos el material necesario. • Realizamos junto a el líder o autoridad comunitaria un cronograma de visitas a cumplir. • • Registramos a cada familia en la Ficha Familiar, asignándoles su número de código correspondiente. • Asegurarnos de que todas las familias cuenten con su Ficha Familiar. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 79. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 79 • Aseguramos que la Ficha Familiar funcione, registrando todos los eventos que ocurran en la familia, durante todas las visitas domiciliarias. • Analizamos y aplicamos la información recabada de la siguiente manera: CARPETA FAMILIAR PROCESAMIENTO LOGRA EL ACERCAMIENTO A LA FAMILIA SALUD FAMILIAR COMUNITARIA GRADO RIESGO CALIDAD DE VIDA DEFINE PERFIL DE SALUD DE LA FAMILIA IDENTIFICA DETERMINANTES DE LA SALUD ¿CÓMO APLICAREMOS LA FICHA FAMILIAR? El responsable de cada unidad de salud o brigada de salud programará un cronograma de visitas familiar. Para ello es recomendable: • Que toda la población se halle oportunamente informada acerca de la Ficha Familiar, que es, para que sirve y como se ejecuta. • • calendarios agrícolas o laborales, horarios y valores culturales de cada comunidad. • Al ser parte de la comunidad debemos primero saber que este instrumento debe manejarse todo el año para ver con claridad cómo vamos a actuar sobre las determinantes de la salud y • Para ingresar a una vivienda y registrar a la familia, debemos presentarnos con nuestra todas las personas que se encuentran en la vivienda y registrando todos los datos requeridos • Con ayuda de las familias, debemos dibujar un croquis de su vivienda, donde debe remarcarse • Se asignará a cada familia una Ficha Familiar. No debemos olvidar que se entiende por familia al grupo de personas que tienen vínculos sanguíneos, legales, culturales y/o afectivos que comparten espacios colectivos como el techo común y practicas colectivas como la alimentación de una olla común. • Para el llenado de los datos personales de cada miembro de la familia, debemos proceder de la siguiente manera:
- 80. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 80 Ministerio de Salud Pública • Solicitar la presencia de todos los miembros de la familia. • La fuente de información estará a cargo del jefe de familia o del responsable. • Si no se encuentra el jefe de familia, se obtendrá los datos de una persona mayor de 15 años. • El registro de los miembros de la familia, se debe realizar en el orden establecido en el instructivo. • En caso que uno de los miembros de la familia no se encuentre físicamente en la vivienda, (por ejemplo si hubiese realizado un viaje de corto tiempo) también será registrado, debiendo • de salud del establecimiento de primer Nivel de Atención. • personal de salud de los establecimientos, previa capacitación. • Al concluir el registro de datos de cada familia, se debe evaluar el tipo de riesgo de cada familia, y determinar el ámbito de responsabilidad para realizar las acciones comunitarias y familiares e individuales. • para su posterior análisis, debemos archivarlas de la siguiente forma: • una de las comunidades a cargo del personal de salud. • • • Finalmente, es necesario que realicemos un seguimiento periódico de las familias y actualizar La Ficha Familiar, y su instructivo está publicado con Acuerdo Ministerial en el marco de la Nueva Historia Clínica.26 TARJETERO PARA CITAS programación sistemática (aprovechando cualquier contacto entre el usuario y la unidad) y la recuperación de los usuarios que no cumplieron con su cita. Su estructura y tamaño será de acuerdo a la realidad local de cada unidad y de la población de responsabilidad. La forma será igual al de la imagen que está en anexo. No se utilizan sistemáticamente para todas las citas, ya que se quiere priorizar el seguimiento y recuperación de los grupos en mayor riesgo. Entonces el tarjetero es una “agenda del equipo”. La programación de las visitas domiciliarias se realiza en base a la organización y revisión del tarjetero para seleccionar aquellas personas que no han asistido a su cita en la unidad y en base eventos puntuales. Si la programación puede realizarse desde la unidad de salud en base a la información disponible en el tarjetero de citas, de las carpetas familiares y de los pedidos individuales de los usuarios, la visita domiciliaria no puede ser sistemática a todos los domicilios de una cuadra o un caserío, sino que será orientada según el riesgo ANEXO 3 26 Tomado de Salud Familiar Dr Jose Luis Contreras, Metropolitana, Chile Director CESFAM EEF Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 81. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 81 Tabla 5 Criterios de Dispensarización para diagnóstico y seguimiento de las familias PLANIFICACIÓN DE ACTIVIDADES INTRAMURALES Y EXTRAMURALES PARA EL SEGUI- MIENTO INIDIVIDUAL Y FAMILIAR SEGÚN CRITERIOS DE DISPENSARIZACIÓN UTILIZA- DOS EN LA FICHA FAMILIAR GRUPO DE CLASIFICACIÓN INDIVIDUAL SEGÚN CRITERIO DE DIS- PENSARIZACION DEFINICIÓN DEL GRUPO ACTIVIDADES INTRAMURALES SEGUIMIENTO CON LA FICHA FAMILIAR Actividades Extramurales GRUPO I: Aparentemente Sano Personas que no ma- - dición patológica o de riesgo individual y no se constatan, median- te el interrogatorio o la exploración, alteracio- ese criterio. El número de consul- tas de control sano que se realizara en el año estará bajo los estándares del MSP por ciclos de vida: Actividades: • Promoción y Pre- vención • Registro: Historia Clínica individual • Coordinar visitas domiciliarias y lle- - miliar en caso de ser necesario. Incluye un interro- gatorio y un examen físico minuciosos, incluso la indicación de exámenes com- plementarios (si así se considera), en busca de características de riesgo o daño. Al mismo tiempo este encuentro debe apro- vecharse para orientar o reforzar hábitos y conductas que favo- rezcan un estilo de vida saludable. Coordinar visitas do- miciliarias en caso de ser necesario 1 visita de seguimien- to al año a las familias sus sodot nagnet euq integrantes en este grupo I aparentemen- te sano : Actividades que de- berán ser detalladas de: • Promoción • Prevención Utilizar las activida- des a ejecutarse por el equipo integral de salud detallada en el anexo 1 del Manual del MAIS 2012. Se coordinara con la unidad operativa res- ponsable la entrega de turnos para facilitar el acceso al servicio de salud en casos es- peciales. GRUPO II: Con factores de riesgo Personas en las que - ren padecer de alguna condición anormal que representa un riesgo potencial para su salud a mediano El número de consul- tas de seguimiento y subsecuentes que se realizara será bajo los estándares del MSP por ciclos de vida: 2 visita de seguimien- to al año se recomien- da a las familias que tengan integrantes en este grupo II con fac- tores de riesgo:
- 82. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 82 Ministerio de Salud Pública o a largo plazo tanto biológicos, psicológi- cos y sociales como: Hábitos tóxicos como el tabaquismo, el se- dentarismo, el con- sumo anormal de bebidas alcohólicas, el uso inadecuado de medicamentos o sus- tancias psicoactivas, riesgos sociales de adquirir enfermeda- des de transmisión sexual, el intento sui- cida, el riesgo precon- cepcional, así como también los riesgos en el medio escolar o la- boral, entre otros. Actividades: • Promoción y Pre- vención • Registro: Historia clínica individual • Coordinar visitas domiciliarias y lle- nado de la ficha familiar en caso de ser necesario La evaluación se rea- lizara según el tipo y la magnitud del riesgo presente y la confluencia o no de múltiples factores que puedan constituir una amenaza para su salud. En modo alguno de- ben aplicarse esque- mas de seguimiento preestablecidos que desconozcan esta condición, en este sentido se recomien- da seguir una estra- tegia basada en el enfoque de riesgo y partiendo de la mejor evidencia científica disponible. Para ello, se debe contemplar la estrati- ficación del grupo, en personas con riesgo alto o bajo de acuer- do con la evaluación integral realizada para planificar un se- guimiento tanto en consultorio como de visita domiciliaria si ameritara. Actividades que de- berán ser detalladas en la ficha familiar son de: • Promoción • Prevención • Curación • Rehabilitación Utilizar las activida- des a ejecutarse por el equipo integral de salud detallada en el anexo 1 del Manual del MAIS 2012 Se coordinara con la unidad operativa res- ponsable la entrega de turnos para facilitar el acceso al servicio de salud en casos es- peciales. GRUPO III: Con patologías crónicas Esta categoría inclu- ye a todo individuo portador de una con- dición patológica, así como trastornos or- gánicos o sicológicos que afecten su capa- cidad para desempe- ñarse normalmente en su vida. El número de consul- tas de seguimiento y subsecuentes que se realizara será bajo los estándares del MSP por ciclos de vida: Actividades: • Promoción, Pre- vención, 3 vistas de seguimien- to al año se recomien- da a las familias que tengan integrantes en este grupo III con pa- tologías crónicas. Actividades que de- berán ser detalladas en la ficha familiar son de: Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 83. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 83 En este grupo se in- cluye cualquier enti- dad nosológica de evolución crónica, infecciosa o no infecciosa . Podemos citar: HTA, la cardiopatía isquémica, la diabe- tes mellitus, el asma bronquial, la epilepsia, las nefropatías cróni- cas y muchas otras. • Curación y Rehabi- litación. • Registro: Historia Clínica individual • Coordinar visitas domiciliarias y lle- nado de la ficha familiar en caso de ser necesario, a partir de crite- rios de magnitud y severidad, núme- ro de problemas confluentes en un mismo paciente, el tiempo de evolu- ción del problema, etcétera. • Promoción • Prevención • Curación • Rehabilitación Utilizar las activida- des a ejecutarse por el equipo integral de salud detallada en el anexo 1 del Manual del MAIS 2012 Se coordinara con la unidad operativa res- ponsable la entrega de turnos para facilitar el acceso al servicio de salud en casos es- peciales. GRUPO IV: Con secuelas o discapacidad Se trata de personas que padecen alguna condición que implica una alteración tempo- ral o definitiva de sus capacidades motoras, funcionales, sensoria- les o síquicas. Es un proceso diná- mico influido por múl- tiples variables que se pueden presentar en un sujeto como consecuencia de una enfermedad o factor externo de naturaleza diversa. En este grupo obvia- mente se incluyen su- jetos que padecen en- fermedades crónicas o agudas en las que se presentan condi- ciones que provocan un grado de limitación mayor en el pacien- te (complicaciones y secuelas que deter- minan un estado de incapacidad variable). Se incluyen las per- sonas con discapaci- dades: físico motoras, intelectuales, auditi- vas, visuales, viscera- les, psíquicas, mixtas. El número de consul- tas de seguimiento y subsecuentes que se realizara será bajo los estándares del MSP por ciclos de vida: Actividades: • Promoción, Pre- vención, • Curación y Rehabi- litación. • Registro: Historia clínica individual • Coordinar las aten- ciones en consul- torio y las visitas domiciliarias con el llenado de la ficha familiar en caso de ser necesario considerar también múltiples factores en el momento de establecer la fre- cuencia de evalua- ciones. Obviamente, el se- guimiento no será el mismo en una persona que pade- ce una limitación motora por un trau- ma desde pequeño y que no ha visto 4 visitas de segui- miento al año se reco- mienda a las familias que tengan integran- tes en este grupo IV con secuela o disca- pacidad. Actividades que de- berán ser detalladas en la ficha familiar son de: • Promoción • Prevención • Curación • Rehabilitación Utilizar las activida- des a ejecutarse por el equipo integral de salud detallada en el anexo 1 del Ma- nual del MAIS 2012 Se coordinara con la unidad operativa responsable la en- trega de turnos para facilitar el acceso al servicio de salud en casos especiales.
- 84. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 84 Ministerio de Salud Pública afectado su desem- peño profesional ni social, que en un sujeto con una dis- capacidad reciente e invalidante y que, independientemen- te de su edad, se percibe una afec- tación irreversible en su desempeño ante la familia y la sociedad. En ge- neral se sugiere, que por lo comple- jo de este estado de discapacidad, secuela o invalidez en los individuos, la frecuencia de las consultas de eva- luación y la propia intervención, se realice en estrecha coordinación con el especialista en rehabilitación. 5.2. COMPONENTE DE ORGANIZACIÓN DEL SISTEMA NACIONAL DE SALUD La provisión de los servicios de salud en el Sistema Nacional de Salud se organiza por niveles de atención en I, II, III y IV nivel y en la lógica de trabajo interinstitucional en redes y microrredes a nivel territorial. El componente de organización comprende: 5.2.1. Niveles de Atención: Tipología y homologación de establecimientos de salud27 El MSP como autoridad Sanitaria Nacional y con el objetivo de articular la Red Pública Integral de Salud y la Red Complementaria, homologa la tipología de los establecimientos de salud por niveles de atención del Sistema Nacional de Salud, que rige para todo el sector salud del país. 27 Tomado Del Acuerdo Ministerial 1203 Tipologia De Establecimientos Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 85. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 85 La organización de los servicios de salud en niveles de atención, permite organizar la oferta de servicios para garantizar la capacidad resolutiva y continuidad requerida para dar respuesta a las necesidades y problemas de salud de la población. El nivel de atención es un conjunto de establecimientos de salud que bajo un marco normativo, legal y jurídico, establece niveles de complejidad necesarios para resolver con eficacia y eficiencia necesidades de salud de diferente magnitud y severidad, se organizan de acuerdo al tipo de servicios que deben prestar, estándares de calidad en infraestructura, equipamiento, talento humano, nivel tecnológico y articulación para garantizar continuidad y el acceso escalonado de acuerdo a los requerimientos de las personas hasta la resolución de los problemas o necesidades de salud. El primer nivel de atención se constituye en la puerta de entrada y debe resolver el 80% de las necesidades de salud de la población y a través del sistema de referencia- contrarreferencia se garantiza el acceso a unidades y servicios de mayor complejidad hasta la resolución de la necesidad o problema. El Acuerdo Ministerial No 0.01203 establece que en todos los establecimientos de salud se aplicará la Estrategia de Atención Primaria de Salud acorde a las necesidades de la población. Establece también que el sector salud representado por el Ministerio de Salud Pública, promoverá la investigación científica, y su integración con la actividad asistencial y docente en todas las unidades de salud que conforman el Sistema Nacional de Salud, y orientará al abordaje de los problemas de salud prioritarios. Señala que el flujo del usuario se regirá estrictamente según la normativa del Sistema de Referencia y Contrareferencia emitida por el Ministerio de Salud Pública. Se ha definido la distribución de los servicios de salud por niveles de atención y acorde a la tipología conforme los siguientes cuadros explicativos, para más información ver página web msp.gob.ec en acuerdos ministeriales. Anexo 4: estructura de los niveles distritales Se ha definido la distribución de los servicios de salud por niveles de atención y acorde a la tipología conforme los siguientes cuadros explicativos, para más información ver página web msp.gob.ec en acuerdos ministeriales. Ilustración 7 Niveles de Atención
- 86. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 86 Ministerio de Salud Pública Elaborado por: Equipo SNGSP El primer nivel de atención es el más cercano a la población, facilita y coordina el flujo de pacientes dentro del Sistema, garantiza una referencia y contrarreferencias adecuada, asegura la continuidad y longitudinalidad de la atención. Promueve acciones de Salud Pública de acuerdo a las normas emitidas por la autoridad sanitaria nacional. Es ambulatorio y resuelve problemas de salud de corta estancia. Es la puerta de entrada obligatoria al Sistema Nacional de Salud. (Acuerdo No. 1203) El I Nivel de atención, por su contacto directo con la comunidad debe cubrir a toda la población, este nivel debe resolver las necesidades básicas y/o más frecuentes de la comunidad. Los servicios darán atención integral dirigida a la familia, individuo y comunidad, enfatizando en la promoción y prevención. Estas actividades serán intra y extramurales. El II Nivel de Atención comprende todas las acciones y servicios de atención ambulatoria especializada y aquellas que requieran hospitalización. Constituye el escalón de referencia inmediata del I Nivel de Atención. Se desarrolla nuevas modalidades de atención no basadas exclusivamente en la cama hospitalaria, tales como la cirugía ambulatoria, el hospital del día. (Centro clínico quirúrgico ambulatorio). Da continuidad a la atención INICIADA en el primer nivel, de los casos no resueltos y que requieren atención especializada a través de tecnología sanitaria de complejidad mayor. El ingreso al II nivel se lo realizara a través del primer nivel de atención exceptuándose los caso de urgencias médicas que una vez resueltas serán canalizadas a nivel uno. Se desarrollan actividades de prevención, curación y rehabilitación en ambos niveles. El III nivel de Atención Corresponde a los establecimientos que prestan servicios ambulatorios y hospitalarios de especialidad y especializados, los centros hospitalarios son de referencia nacional; resuelve los problemas de salud de alta complejidad, tiene recursos de tecnología de punta, intervención quirúrgica de alta severidad, realiza trasplantes, cuidados intensivos, cuenta con subespecialidades reconocidas por la ley; se incluyen los siguientes El IV nivel de Atención El IV nivel de atención es el que concentra la experimentación clínica, preregistro o de procedimientos, cuya evidencia no es suficiente para poder instaurarlos en una población, pero que han demostrado buenos resultados casuísticamente o por estudios de menor complejidad. Estos establecimientos solo serán autorizados en los subsistemas públicos de la Red Pública Interinstitucional de Salud (RPIS). El nivel de Atención Prehospitalaria Es el nivel de atención autónomo e independiente de los servicios de salud, que oferta atención desde que se comunica un evento que amenaza la salud, en cualquier lugar donde éste ocurra, hasta que él o los pacientes sean admitidos en la unidad de emergencia, u otro establecimiento de salud, cuya capacidad resolutiva sea la adecuada. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 87. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 87 Tabla 6 Tipología de las Unidades Operativas del Sistema Nacional de Salud NIVELES DE ATENCIÓN, NIVELES DE COMPLEJIDAD, CATEGORÍA Y NOMBRES DE LOS ESTABLECIMIENTOS DE SALUD NIVELES DE ATENCIÓN CATEGORÍA DE ESTABLECIMIENTOS DE SALUD CATEGORÍA DE ESTABLE. DE SALUD NOMBRE Primer nivel de atención 1° nivel I-1 Puesto de salud 2° nivel I-2 Consultorio general 3° nivel I-3 Centro de salud – A 4° nivel I-4 Centro de salud – B 5° nivel I-5 Centro de salud – C Segundo nivel de atención AMBULATORIO 1° nivel II-1 Consultorio de especialidad (es) clínico – quirúrgico médico u odontológico 2° nivel II-2 Centro de especialidad II-3 Centro clínico- quirúrgico ambulatorio (Hospital del Día) HOSPITALARIO 3°nivel II-4 Hospital Básico 4° nivel II-5 Hospital General Tercer nivel de atención AMBULATORIO 1° nivel III-1 Centros especializados HOSPITALARIO 2° nivel III-2 Hospital especializado 3° nivel III-3 H. de Especialidades Cuarto nivel de atención 1° nivel IV-1 Centro de experimentación por registro clínico 2° nivel IV-2 Centro de alta Subespecialidad
- 88. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 88 Ministerio de Salud Pública Nivel de Atención Prehospitalario 1° nivel APH-1 Unidad de atención Prehospitalaria de transporte y soporte vital básico 2° nivel APH-2 Unidad de atención Prehospitalaria de transporte y soporte vital avanzado 3° nivel APH-3 Unidad de atención Prehospitalaria de transporte y soporte vital especializado Elaborado por: Equipo SGS Los establecimientos descritos podrán contar con el apoyo de unidades móviles de medicina general, de especialidades y odontología, que prestarán servicios programados e itinerantes; su misión es extender la cobertura de atención a comunidades distantes y en lugares donde no existan servicios de salud. Servicios de apoyo: Apoyo diagnóstico transversal a los niveles de atención. Tabla 7 ESTABLECIMIENTO CARACTERISTICA CATEGORIA DE ESTABLECIMIENTOS DE SALUD Centro de Diagnostico Integral CDI general CDI-1 CDI mediana complejidad CDI-2 CDI de alta complejidad CDI-3 Tabla 8 ESTABLECIMIENTO CARACTERISTICA CATEGORIA DE ESTABLECIMIENTOS DE SALUD CENTRO DE RAHABILITACION INTEGRAL CRI general CRI-1 CRI mediana complejidad CRI-2 CRI de alta complejidad CRI-3 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 89. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 89 Tabla 9 ESTABLECIMIENTO CARACTERÍSTICA CATEGORÍA DE ESTABLECIMIENTOS DE SALUD Laboratorio Clínico Laboratorio de diagnóstico clínico general o de baja complejidad L-1 Laboratorio de diagnóstico clínico especializado: de mediana complejidad L-2A y alta complejidad L-2B L-2A; L-2B ESTABLECIMIENTO CARACTERÍSTICA CATEGORÍA DE ESTABLECIMIENTOS DE SALUD Imagen I-1 Establecimiento de imágenes básico I-1 I-2 Establecimiento de imágenes con intervencionismo diagnostico especializado I-2 I-3 Establecimiento de imágenes de alta complejidad I-3 ESTABLECIMIENTO CARACTERÍSTICA CATEGORÍA DE ESTABLECI. DE SALUD Laboratorio Fisiológico dinámico Cardiovascular F-1 Musculo esquelético F-2 F-3 Metabólico F-4 5.2.2. Organización de los equipos de atención integral de salud Los Equipos de atención Integral de Salud constituyen el eje fundamental de la implementación del MAIS, constituyen el conjunto de recursos profesionales de atención y gestión que permiten cumplir con los objetivos y metas. aportaciones, con una metodología compartida, de cara a un objetivo común. Cada miembro del equipo tiene claramente asumidas sus propias funciones, así como los intereses comunes del colectivo y todos los componentes comparten la responsabilidad de los resultados.
- 90. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 90 Ministerio de Salud Pública • Se deberá tener en cuenta: • La normativa de la Autoridad Sanitaria - estándares de licenciamiento - tipología de la unidad • La realidad territorial de acuerdo a: - el número de habitantes - ubicación rural o urbana - concentración y dispersión de la población - aérea- tiempo de acceso a la unidad), cultural, funcional En el primer nivel de atención, la composición de los equipos de atención integral de salud debe ajustarse a las características concretas del sistema y la comunidad que atiende. Por tanto, no existen modelos universales que permitan describir una composición válida para todos los lugares y contextos sociales. Es necesario que asuman objetivos comunes y que se establezcan entre ellos vínculos funcionales que posibiliten un desarrollo armónico y un conjunto de tareas, basándose en la división funcional del trabajo y de las responsabilidades compartidas de acuerdo a la capacitación técnica de los profesionales de salud que lo integran, en lugar de basarse en una línea jerárquica vertical. (cita Normatización de Talento Humano). La composición de los equipos varía en los diferentes países de la región. En países como Brasil, Costa Rica y Cuba se han visto experiencias exitosas de la aplicación del EAIS en la prestación de los servicios de salud. • A nivel urbano: Un médico/a, una enfermera/o y un TAPS por cada 4000 habitantes. • A nivel rural: Un médico/a, una enfermera/o y un TAPS por cada 1500 a 2500 habitantes. Cada equipo tiene la responsabilidad de garantizar la atención integral de las familias planes de intervención, garantizar la continuidad de la atención a través de la referencia- contrareferencia. El equipo de atención integral de salud ampliado está constituido por los profesionales establecidos de acuerdo a la tipología de unidades y la cartera de servicios. 5.2.3. Organización y funcionamiento de la Red Pública Integral de Salud y Complementaria Las redes integradas de salud implican la articulación complementaria de instituciones y personas con el objetivo de garantizar el acceso universal de la población a servicios de salud, optimizando la organización y gestión en todos los niveles del sistema, funcionalmente con vínculos jurídicos, operativos y de complementariedad. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 91. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 91 Las Redes Integradas de Servicios de Salud deben cumplir los siguientes atributos esenciales (1): • La cartera de servicios disponibles debe ser suficiente para responder a las necesidades de salud de la población, incluyendo la promoción, prevención, diagnóstico precoz, atención curativa, rehabilitadora y paliativa y apoyo para el autocuidado. • Entrega de servicios de especialidad en el lugar más apropiado • Existencia de mecanismos de coordinación asistencial a lo largo de todo el continuo de servicios. La organización de redes de salud comprende la articulación de las unidades y servicios de salud de la Red Pública y Complementaria en Salud, se enmarca en la nueva tipología de unidades de salud establecida por la Autoridad Sanitaria Nacional y se orienta a acercar los servicios de salud a la población, garantizar el derecho de todas las personas a servicios oportunos, de excelencia, la continuidad de la atención y mejorar la planificación y gestión de los servicios en función del logro de indicadores de impacto social. Para la articulación y funcionamiento de la Red Pública Integral de Salud y Red Complementaria es necesario considerar los siguientes aspectos: 5.2.4. La articulación territorial de la red pública y complementaria de salud en zonas, distritos y circuitos La estructuración de las redes y micro redes territoriales de salud, responde a la nueva organización territorial desconcentrada y descentralizada que se está implementando en el país, para la planificación territorial y la gestión de los servicios públicos, que establece 9 zonas de planificación, 140 distritos y 1134 circuitos. La organización territorial de la red de servicios de salud permite responder de manera adecuada a la realidad y necesidades de la población y activar los espacios de coordinación intersectorial y participación comunitaria en función del mejoramiento de la calidad de vida de la población.
- 93. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 93 Las Coordinaciones Zonales y las Direcciones Distritales de Salud, se encargan de articular e implementar gerencialmente la Red Pública Integral de Salud y Red Complementaria en su territorio de influencia, para brindar atención de salud integral, de calidad, eficiencia y equidad que permita contribuir al buen vivir de la población. • La organización territorial de la Red Pública Integral de Salud en el Distrito implica: • Implementación progresiva de los estándares establecidos por la ASN en la normativa de planificación territorial de las unidades de salud (Anexo) • Definir las áreas geográficas y población asignada para lo cual se debe sectorizar y adscribir a la población a la unidad de salud más cercana • La adscripción: constituye una estrategia para acercar los servicios de salud a la población y ordenar a nivel territorial la provisión de los servicios, fortaleciendo el primer nivel de atención como la puerta de entrada a la red de servicios de salud. La adscripción permite también garantizar el acceso oportuno y continuidad de la atención y de ser necesario referir a los usuarios a un nivel de mayor complejidad de una forma ordenada, con el fin de resolver su problema de salud. PEDERNALES DISTRITO DE PEDERNALES-JAMA JAMA COJIMIES COJIMIES PEDERNALES ATAHUALPA JAMA 10 DE AGOSTO CENTRO DE SALUD CANTÓN SUBCENTRO DE SALUD PUESTO DE SALUD N 5.2.5 Organización funcional de la Red Pública Integral de Salud y Red Complementaria La Red Pública Integral de Salud (RPIS) está conformada por: el Ministerio de Salud Pública (MSP), Instituto Ecuatoriano de Seguridad Social-IESS (Seguro General de Salud Individual y Familiar, Seguro Social Campesino, Seguro de Riesgos del Trabajo),
- 94. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 94 Ministerio de Salud Pública Fuerzas Armadas-ISSFA y Policía Nacional-ISSPOL, como lo dispone el artículo 36028 de la Constitución, a esta red debe articularse las Unidades de Atención de la Dirección de Rehabilitación Social. Está liderada por la Autoridad Sanitaria en coordinación con las autoridades de las conformarán la red complementaria. La red implica una lógica de interconexión que con sus potencialidades y debilidades se articulan en torno a objetivos comunes y acuerdos. La estructuración y funcionamiento de la RPIS se orienta a superar la fragmentación y segmentación actual del sistema de salud, ampliar la cobertura, organizar y homogenizar el acceso a servicios de salud de calidad a partir del establecimiento de normas y procedimientos para su funcionamiento. La estrategia de articulación de la red se basa en el desarrollo y fortalecimiento de sistemas integrales e integrados de servicios de salud basados en la APS-R que implementan el MAIS fortaleciendo la participación social, la intersectorialidad, la coordinación de la referencia-contrareferencia y garantizando la continuidad y calidad de la atención (Manual Operativo AUS. Anexo Redes.SODEM, 2006) Para la articulación y funcionamiento de la Red Pública Integral de Salud como núcleo estratégico del SNS y como apoyo la red complementaria, se considera los siguientes aspectos: •ConformaciónyfuncionamientopermanentedelaComisión Técnica Interinstitucional La gestión de la Red Pública Integral de Salud estará liderada por el MSP como Autoridad Sanitaria Nacional y la Comisión Interinstitucional en el nivel nacional. Se conformarán comisiones interinstitucionales desconcentradas a nivel zonal y distrital. • adscrita, a través de la sectorización y adscripción de la población a la unidad de salud de la red pública integral más cercana. • Adecuación de la oferta y demanda: para ello la oferta de servicios a nivel territorial debe responder a las necesidades de la población para lo cual es necesario contar con información actualizada sobre las condiciones de salud y sobre las características de la oferta de las instituciones de la red pública y complementaria. Las zonas, provincias y distritos conformarán las redes y micro redes territoriales, para su articulación se requiere establecer las características de la oferta de las omoc soiretirc odnaredisnoc ,oirotirret us ne sadavirp y sacilbúp senoicutitsni capacidad resolutiva, accesibilidad, isócrona, cartera de servicios, tipología de las unidades de acuerdo a la normativa del MSP y las características de la demanda necesidades de salud y atención. El MSP ha desarrollado un sistema geo referenciado de la oferta de servicios a nivel 28 ART 360 de la constitución: Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 95. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 95 nacional – Geo - Salud • Homologación de la Tipología de los establecimientos de salud del SNS: la Comisión Interinstitucional de la RPIS con la Dirección Nacional de Normatización del MSP consensuaron los estándares y tipología de las unidades para cada nivel de atención de acuerdo al nivel de complejidad y capacidad resolutiva. (Acuerdo Ministerial No.1203) • Implementar el proceso de licenciamiento de las unidades de la RPIS y Red Complementaria de acuerdo a la normativa de la ASN. • Conjunto de prestaciones: el conjunto de prestaciones es una relación ordenada en que se incluyen y describen el conjunto de derechos concretos, explícitamente definidos, en términos de servicios, tecnologías o pares de estados necesidad- tratamiento, que el sistema de salud se compromete a proveer a una colectividad, garantizando su acceso independientemente de su capacidad financiera y situación laboral. El MSP en coordinación con la Comisión Interinstitucional de la RPIS, considerando criterios como el perfil epidemiológico, pertinencia y evitabilidad, ha definido un conjunto de condiciones de salud y servicios integrales e integrados (promoción de la salud, prevención, curación, rehabilitación) que responden a la demanda de la población y que se orientan a garantizar los derechos de atención y cuidado de la salud.29 Las prestaciones corresponden a condiciones de salud y están codificadas con el CIE10, y el CIAP. Incorporan prestaciones individuales, acciones de salud pública y acciones intersectoriales.30 La prestación de servicios de salud debe enmarcarse en los lineamientos del Modelo de Atención Integral de Salud, centrada en la persona, la familia y la comunidad e incorporar el enfoque de derechos, de género, intercultural e intergeneracional. • Fortalecimiento del Primer Nivel de Atención como puerta de entrada obligatoria al sistema, para lo cual se ha implementado el proceso de adscripción. El primer nivel debe contar con una base de datos con el registro de usuarios a nivel individual y familiar. El primer nivel de atención debe tener un carácter multidisciplinario, abarca a toda 29 El propósito central de un CPS consiste en contribuir a la transformación de un derecho decla- mado a la salud, con los ciudadanos como destinatarios, en un derecho objetivable a unas deter- minadas acciones de promoción de la salud, prevención de problemas y enfermedades, atención durante episodios de enfermedad y rehabilitación en formas adecuadas y tiempos oportunos. Este cometido se logra mediante la garantía por parte del CPS de suficiencia operativa y financiera dada por su adecuación a los recursos disponibles, niveles adecuados de efectividad y eficiencia de las prestaciones, mejoras en la equidad de acceso a todas las fases de la atención y seguridad jurídica por establecer claramente el derecho a determinados servicios. 30 Las acciones o prestaciones de administración individual son aquellas que se indican y se realizan frente a una condición o problema de salud que presenta un individuo y puede proporcionarse en diferente nivel de atención. Las acciones de salud pública son aquellas que se desarrollan en forma colectiva, tales como la inmunización o acciones de saneamiento ambiental. Tienen como objetivo prevenir o modificar estados de salud determinados por condicionantes colectivos. Las acciones intersectoriales son aquellas en las cuales se requiere la concurrencia de sectores distintos al de atención de la salud para la acción conjunta.
- 96. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 96 Ministerio de Salud Pública la población y se articula en el territorio a los otros sectores con el fin de intervenir sobre los determinantes de la salud y contribuir al desarrollo integral del territorio y el mejoramiento de la calidad de vida de la población. Fortalecimiento de la Red de referencia-contrareferencia que permita la continuidad en las prestaciones, para su implementación y funcionamiento el MSP ha desarrollado el Sistema de Referencia – Contrareferencia. • Organización e implementación del Sistema de Atención Pre hospitalario: es un nivel de atención autónomo e independiente de los servicios de salud que oferta atención desde que se comunica un evento que amenaza a la salud, en cualquier lugar donde esto ocurra, hasta que los pacientes sean admitidos en la unidad de emergencia, u otro establecimiento de salud de la red pública integral, cuya capacidad resolutiva sea la adecuada. • Definición e implementación de protocolos terapéuticos y guías de manejo clínico: la ASN ha definido los protocolos terapéuticos y guías de manejo clínico que son de cumplimiento obligatorio para todas las unidades de la RPIS y complementaria. Se clasifican por ciclos de vida y niveles de atención y han sido validados por la Comisión de la RPIS y sociedades científicas del país. El control de su cumplimiento lo realizara la Autoridad Sanitaria. • Implementación del Tarifario para el sistema nacional de salud31 El Tarifario es el instrumento técnico que regula el reconocimiento económico de la prestación de servicios de salud, tanto institucionales, como profesionales, proporcionados por las instituciones de salud pública y privada en el marco de la Red Pública Integral y Complementaria del Sistema Nacional de Salud. El tarifario integra las unidades de valor relativo de los procedimientos y el factor de conversión monetario que permite establecer el monto de pago por cada uno de los procedimientos utilizados para la atención de la salud. Constituye el instrumento para compra y venta de servicios a nivel de instituciones públicas y entre éstas y las privadas y registra el techo máximo para la compra de servicios. El tarifario sustituye al que se ha venido aplicando en el Seguro Obligatorio de Accidentes de Tránsito. Para el pago entre las instituciones del sector publico se realizará a través de cruce de cuentas para lo cual se requiere la implementación del planillaje/facturación. La implementación del tarifario se sustenta en la siguiente normativa: • Convenio Marco Interinstitucional entre el Ministerio de Salud Pública, Ministerio del Interior, Ministerio de Defensa, Instituto Ecuatoriano de la Seguridad Social, Instituto de la Seguridad Social de las Fuerzas Armadas e Instituto de la Seguridad Social de la Policía Nacional para integrar la Red Pública Integral de Salud. • MSP. Tarifario de Prestaciones para el Sistema Nacional de Salud. Registro Oficial no. 289. • Instructivo RPIS-001. Para la Viabilidad de la Atención en Salud de las instituciones 31 Los direccionamientos son dados por el MSP y serán aplicados en todo el Sistema de Salud del PAIS Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 97. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 97 de la RPIS y en la red privada (complementaria) de prestadores de servicios de salud. • Contar con Talento Humano la red; La calidad de la atención será apoyada por una formación continua del talento humano de las instituciones participantes sobre la normativa y herramientas para el funcionamiento de la red. • Implementar un sistema de información integrado que vincula a todos los miembros de la red; • Un sistema de seguimiento y evaluación del funcionamiento de la red que involucre y procesos de rendición de cuentas. • Implementar estrategias comunicacionales que permitan a los usuarios y usuarias contar con información sobre el funcionamiento de la red, los servicios que presta, los mecanismos de acceso. • Contar con el licenciamiento de las unidades de salud por parte del MSP La organización, articulación de la Red y el fortalecimiento de la capacidad resolutiva del primero y segundo nivel, permitirá racionalizar los recursos, resolver de manera oportuna el mayor número de necesidades y problemas de salud de la población y descongestionar las unidades del III nivel de atención. 5.3. COMPONENTE DE GESTIÓN DEL SISTEMA NACIONAL DE SALUD El componente de gestión comprende los procesos gerenciales que brindan un soporte a la provisión y organización de los servicios de salud, para el logro de resultados sanitarios dentro del contexto del Modelo de Atención Integral. En concordancia con los cambios estructurales planteados por el MSP, la gestión ,adargetni nóitseg anu aicah atsilartnec euqofne le rarepus a atneiro es oledom led desconcentrada, de base territorial y participativa. La desconcentración se sustenta en la nueva división político-administrativa del país, dada por SENPLADES, y se orienta a reorganizar y fortalecer la capacidad de gestión de las nuevas unidades administrativas, el traspaso de competencias y recursos de acuerdo a los requerimientos del MAIS-FC. La nueva visión de la gestión implica generar condiciones para una articulación levin a dulas al ed odadiuc le y largetni ollorrased led orgol led nóicnuf ne lairotcesretni territorial, el reconocimiento de la diversidad y la implementación de herramientas gerenciales. La gestión debe sustentarse en el Sistema Único de Información que permita la toma de decisiones de manera oportuna y basada en evidencias. Gestión basada en la metodología de Gobierno por Resultados (GPR) La Presidencia de la República establece a través del Acuerdo Presidencial 1002 de la Norma técnica de Implementación y operación de la Metodología de Gobierno por Resultados (GPR) que es de cumplimiento obligatorio para las instituciones de la Administración Pública Central e instituciones de la Gestión Ejecutiva.
- 98. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 98 Ministerio de Salud Pública Esta metodología se orienta a una lograr una gestión pública de calidad, orientada a resultados, centrada en los ciudadanos, y se fundamenta en los principios de la Administración Pública establecidos en la Constitución de la República, así como dar transparencia y continuidad a la gestión de las instituciones públicas mediante la definición, seguimiento y actualización de planes estratégicos, planes operativos, riesgos, proyectos y procesos. Los lineamientos de gestión para la implementación del MAIS se orientan a garantizar la generación de respuestas frente a las necesidades y problemas de salud de la población y sus determinantes, la sostenibilidad y sustentabilidad del MAIS y el logro de resultados de impacto social. La gestión implica la coordinación y concertación con los actores institucionales y comunitarios a nivel territorial para la construcción participativa de los planes de intervención, el establecimiento de compromisos de gestión y un proceso sistemático de monitoreo y evaluación. La gestión sanitaria es desconcentrada y por resultados. Desconcentrada por la transferencia de competencias del nivel central a los niveles zonales y distritales y por resultados orientados a la obtención de resultados de impacto social. 5.3.1 5.3.2 Planificación estratégica y programación 5.3.3 5.3.4 5.3.5 Sistema único integrado de información y telecomunicaciones 5.3.6 Sistema de control de la garantía de la calidad 5.3.7 Monitoreo y Evaluación - Supervisión 5.3.8 Organización y responsabilidades de los equipos de gestión Gestión de infraestructura, equipamiento y medicamentos de acuerdo a los estándares definidos por la Autoridad Sanitaria Nacional y el cuadro de medicamentos básico Herramientas de diagnóstico y monitoreo de las condiciones de salud: Análisis Integral de Salud – ASIS, diagnóstico dinámico, mapa parlante y sala situacional Gestión y desarrollo del Talento Humano de acuerdo a la norma- tiva nacional. 5.3.1. Herramientas de diagnóstico y monitoreo de las condiciones de salud: Diagnóstico de salud, Análisis situacional de Salud-ASIS El ASIS es una herramienta metodológica para el diagnóstico y análisis de la situación de salud de la población de un determinado espacio territorial en un momento dado. Anexo 5: ASIS, mapa parlante, sala situacional. La OPS define al ASIS como los “Procesos analítico-sintéticos que abarcan diversos tipos de análisis. Los ASIS permiten caracterizar, medir y explicar el perfil de salud- enfermedad de una población, incluyendo los daños y problemas de salud, así como Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 99. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 99 sus determinantes, sean éstos competencia del sector salud o de otros sectores. Los impacto en salud.” (OPS, 1999)32 La elaboración del ASIS tiene diferentes momentos: el diagnóstico a través de la recolección de información cuantitativa y cualitativa sobre las condiciones sociales, de el análisis de actores y de manera participativa se realiza la priorización y análisis de intervenciones de salud. La participación de los actores locales es fundamental para la elaboración del ASIS. Diagnóstico dinámico: el diagnóstico dinámico se orienta a la actualización periódica implementarán acciones o intervenciones oportunas. seguimiento, la información recogida por los TAPS y los registros de atención de los establecimientos de Salud. Mapa parlante: Los mapas parlantes son instrumentos técnicos y metodológicos, factores de riesgo y protección: sanitario ambiental, socioeconómico y biológico. El implementar acciones y monitorear las condiciones de salud de una población. Sala situacional: Es un espacio, virtual y matricial, de convergencia en donde se el análisis de los factores que los determinan, las soluciones más viables y factibles de acuerdo con el contexto local y el monitoreo y evaluación de los resultados obtenidos después de la aplicación de las decisiones tomadas. La información es difundida y informes, etc. La sala situacional supera el quehacer tradicional de la epidemiología aplicada a los servicios de salud y se convierte en el instrumento idóneo para realizar la vigilancia de salud pública y que favorece la toma de decisiones en la búsqueda de una nueva realidad o una nueva situación territoriales con las políticas y estrategias nacionales. Deben ser procesos que involucren a los actores institucionales y comunitarios en la 32 Citado en Curso de Gestión Local. Unidad Modular 9. Caja Costarricense de Seguro Social Centro de Desarrollo Estratégico e Información en Salud,y Seguridad Social (CENDEISSS),Proyecto Forta- lecimiento y Modernización del Sector Salud.Universidad de Costa Rica.Vicerrectoría de Acción Social Facultad de Medicina. Escuela de Salud Pública
- 100. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 100 Ministerio de Salud Pública de información integrado), con enfoque intersectorial, sustentada en consensos y compromisos para el logro de metas y resultados. el cumplimiento de los objetivos y metas. objetivo de estandarizar las metodologías, articular la gestión gubernamental en función del logro de resultados de impacto social y contar con un sistema de seguimiento y monitoreo sistemático de resultados, que permita articular las intervenciones en función de Marco lógico de Proyectos Plurianuales y Anual.33 La programación operativa permite la organización sistemática y ordenada de actividades y recursos en función del cumplimiento de objetivos y metas del plan, en Estas herramientas serán elaboradas en los distintos niveles según normativa del MSP 34 5.3.3. Gestión y Desarrollo del Talento Humano La gestión estratégica del talento humano es un aspecto fundamental para el Modelo Integral de Salud, se enmarca en la normativa nacional (LOSEP). El equipo de salud es la columna vertebral del sistema su desarrollo implica procesos transversales y continuos de capacitación y actualización para fortalecer sus competencias para la gestión y atención integral. La gestión del talento humano se orienta a fortalecer las capacidades técnicas y de gerencia; la revalorización del recurso humano de salud; retención e implementación de un sistema de estímulos en función de resultados; la implementación de procesos sistemáticos de evaluación de acuerdo a competencias y resultados; y, la formación y capacitación continua. el Plan de Formación y Capacitación del Talento Humano en coordinación con las Universidades implementa la Carrera Sanitaria, la educación continua y los procesos de y segundo nivel de atención. En coordinación con las universidades y el SENESCYT, el MSP implementará el post grado de Medicina Familiar y Comunitaria y la formación de Técnicos en Atención Primaria de Salud. Se mantienen y se incrementarán también los postgrados en especialidades médicas y técnicas en salud para el II, III y IV nivel. Por otro lado, cada establecimiento de la red de salud y, en el marco de las políticas nacionales de talento humano, deberá contar con un plan local de desarrollo de que faciliten la apropiación local de los contenidos y actitudes para aplicar el Modelo de 33 Utilizar matrices de SENPLADES 34 Instituto Ecuatoriano de Seguridad Social-IESS. Anexo Resolución No. C.D.308. Guía de Reorien- tación de los Servicios de Salud de la Seguridad Social en Red Plural. 1910 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 101. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 101 A nivel distrital se implementará las Unidades Asistenciales Docentes, Centros de Formación para el talento humano y se desarrollarán competencias para el uso de las aprendizaje para viabilizar los procesos de educación continua. estándares la dotación de talento humano para atención directa del paciente y su odnarugesa levin recret y odnuges ,oremirp ed savitarepo sedadinu sal ne nóicubirtsid la disponibilidad oportuna y la elaboración del plan de contratación en el caso de falta de talento humano. 5.3.4. Gestión de infraestructura, equipamiento y medicamentos de acuerdo a medicamentos básicos La gestión de infraestructura, equipamiento y medicamentos se rige bajo la normativa nacionales el plan y estándares para la dotación de nueva infraestructura, mantenimiento correctivo y preventivo de la existente, equipamiento y su mantenimiento correctivo y que asegure la disponibilidad oportuna de insumos y medicamentos. La gestión es desconcentrada y conforme a los lineamientos legales pertinentes. 5.3.5. Sistema Único Integral e Integrado de Información y Telecomunicaciones Una de las herramientas básicas para la gestión e implementación del MAIS-FCI es el registro, análisis y toma de decisiones fundamentadas en evidencias sobre las actividades de atención a usuarios, producción de los establecimientos de salud, información epidemiológica y la gestión de la red pública e integrada de salud. Uno de los ejes prioritarios del proceso de transformación del sector salud es la implementación del Sistema Único Integral e Integrado de Salud que va a permitir la articulación de la red pública y complementaria y de la información. y modalidades de manejo de la información que facilitan el registro de las prestaciones realizadas a la persona usuaria, las familias y comunidades según sus riesgos, las atenciones y servicios entregados tanto en las fases de promoción, prevención, recuperación, rehabilitación y cuidados paliativos. Es fundamental contar con un sistema de registro que permita tener los datos necesarios y de manera oportuna para que ingresen al Sistema Único Integral de Información en Salud y dar seguimiento de las atenciones y servicios que se asignan. Todos los establecimientos de la Red Pública y Complementaria de salud deben implementar el Sistema Único de Registro que permitan disponer de información: veraz, oportuna, actualizada y objetiva que a partir de su análisis facilite la toma de decisiones, la resolución de problemas y los procesos de monitoreo y evaluación. El sistema tiene varios módulos o componentes: • Sistema de Atención Individual a Usuarios (citas, triage, historia clínica única
- 102. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 102 Ministerio de Salud Pública laboratorio e Imagenología, estadística) para la atención ambulatoria y hospitalaria; • Sistema de gestión administrativa (información de los diferentes sistemas de gestión • El Sistema Común de Información del Sistema Nacional de Salud constituye el principal medio para registrar y enviar la información de la producción tanto intramural y extramural del sector público y privado, para lo cual se utilizarán los formularios 504 y 505 que son el parte diario y los concentrados mensuales que estarán en forma digital. El Sistema de Información en Salud, formará parte del Sistema Nacional de Información, que estará regentado por la SENPLADES, cuyo propósito es construir indicadores Incluye el manejo de la historia clínica única, capaz de conjuntar las variables necesarias El Ministerio de Salud Pública se suscribirá a la Organización HL7 y adquirirá los estándares HL7 e ISO TC 215 complementarios. Determinará además los estándares HL7 ISO TC 215 complementarios que utilizará responsable de la socialización, la difusión y la aplicación obligatoria del Acuerdo Ministerial No. 0001190 en todas las entidades del Sistema Nacional de Salud. 5.3.6. Sistema de Control de Garantía de la Calidad Tanto la Red Pública e Integral de Salud, como la Complementaria deberán garantizar control de garantía de la calidad incluye:35 36 1. Gerencia estratégica, de proceso y de calidad de los establecimientos de salud, que de las prestaciones integrales de salud con criterios de calidez y costo-efectividad. 2. implementación de concursos de oposición y merecimientos y el registro de 3. Levantamiento de procesos para la gestión de los servicios de salud y de apoyo administrativo 4. La formulación y revisión periódica de guías de práctica clínica y terapéutica 35 MSP. Estatuto Orgánico de Gestión por Procesos del Ministerio de Salud Pública, 2011 36 Políticas: 3.1 Promover prácticas de vida saludable en la población. 3.2 Fortalecer la prevención, el control y la vigilancia de la enfermedad, y el desarrollo de capacidades para describir, prevenir y con- trolar la morbilidad. 3.3 Garantizar la atención integral de salud por ciclos de vida, oportuna y sin cos- to para las y los usuarios, con calidad, calidez y equidad. 3.4 Brindar atención integral a las mujeres y a los grupos de atención prioritaria, con enfoque de género, generacional, familiar, comunitario e intercultural. 3.5 Reconocer, respetar y promover las prácticas de medicina ancestral y alternativa y el uso de sus conocimientos, medicamentos e instrumentos”. Plan Nacional del Buen Vivir 2009-2013. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 103. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 103 5. Implementación de Auditoria Integral en Salud. 6. pública e integrada. 7. Control de calidad de insumos y productos farmacéuticos. 8. Un sistema de capacitación continua en gestión y gerencia de los servicios de salud y de gestión clínica. 9. Sistema de fármaco vigilancia 10. Implementación de mecanismos para la veeduría y control social de la gestión y atención de los establecimientos de salud. La red pública integral de salud conformará los equipos multidisciplinarios que desarrollen ciclos de mejoramiento continuo de la calidad ubicados en todos los niveles de atención. 5.3.7. Monitoreo, Evaluación y Supervisión Integral Es un proceso continuo de acompañamiento, asesoría técnica y capacitación en servicio a los equipos de salud, sobre los procesos y resultados en la implementación del Modelo Integral de Salud. Se orienta a medir avances, limitaciones, propuestas de solución, en función de indicadores de gestión. Por otra parte, se orienta a medir la calidad de la atención, la aplicación de normas y protocolos que contribuyen al mejorar el desempeño del personal en la prestación de servicios y al mejoramiento de la calidad de la atención. En cada nivel de atención se estructurará equipos de supervisión, quienes responden a un plan de trabajo, productos y resultados. evaluación contempla los siguientes aspectos: • Análisis de planes estratégicos, operativos y de prestaciones de los procesos de organización y gestión. • La ejecución presupuestaria. • Avances en el cumplimiento de actividades, metas y resultados institucionales y de impacto social orientados por el Plan del Buen Vivir • Mecanismos de evaluación participativa. Los procesos de monitoreo contarán con insumos del Sistema de Información Único e Integrado que proveerá información estratégica, de metas operacionales y presupuestales para la toma de decisiones en los niveles correspondientes. Los procesos de evaluación deben ser periódicos, sistemáticos y orientados al análisis de función de los objetivos y resultados. La evaluación participativa implica que la institución genere mecanismos adecuados
- 104. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 104 Ministerio de Salud Pública deben implementar procesos anuales de rendición de cuentas. Anexo 6 guía de supervisión para equipos de salud 5.4. COMPONENTE DE FINANCIAMIENTO DEL SISTEMA NACIONAL DE SALUD El componente de Financiamiento permite asegurar la obtención de los recursos necesarios para el cumplimiento de: • Planes Estratégicos nacionales, zonales, distritales, provinciales y en circuitos. • Proyectos en salud de las organizaciones que forman el SNS. • Conjunto de prestaciones • Plan Nacional de Inversión en Infraestructura y Equipamiento del sector público. Los elementos para el desarrollo de este componente serán. • Recursos de la comunidad • los diferentes presupuestos de las instituciones involucradas en el SNS. Inversión en equipamiento e infraestructura provienen de las instituciones del sector Salud que forman la red pública: Ministerio de Salud, IESS, Fuerzas Armadas, Policía. El sector privado lo realiza con fondos propios. • Normalmente la asignación de recursos a las unidades ejecutoras está basada en gastos históricos y capacidad de gasto, en función de estos dos insumos se asignan los recursos cada año. se ovitejbo oyuc acitárcomeD nóicamrofsnarT ed osecorp nu ed ortned átse síap lE llegar a un “profundo rediseño institucional del Estado en la búsqueda de su rol regulador la modernización del servicio civil, la profesionalización de la función pública y la reorganización territorial del Estado”.37 Como se indicó en el componente de Gestión, el Ministerio de Salud Pública es considerado una Institución de Tipología 2 es decir altamente desconcentrada con baja descentralización, propendiendo entonces generar competencias desconcentradas a nivel regional, distrital y local, surgiendo de igual manera dinámicas propias de cada 37 http://www.senplades.gov.ec/index.php?option=com_content&view=article&id=17:reforma-de- mocratica-y-gestion-publica&catid=24:reforma-democratica-del-estado&Itemid=39 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 105. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 105 sector que permitan la prestación de servicios públicos desde el nivel local a través de distritos administrativos.38 El artículo 366 de la Constitución indica: “Los recursos públicos serán distribuidos con base en criterios de población y en las necesidades de salud por tanto la asignación de recursos se realizara según los siguientes criterios: Criterios de Población: • Territorial: • Densidad poblacional • Grado de dispersión de la población • • Pirámide poblacional: niños, niñas, adolescentes, adulto mayor etc. • Nivel socioeconómico: • Población pobre enfatizando parroquias, cantones bajo la línea de pobreza. • Características Culturales: • Facilitar la adecuación cultural de los servicios y prestaciones de medicina Criterios de necesidades de salud • Considera las causas de mayor morbimortalidad en la población ecuatoriana. • Determinantes que afectan el desarrollo del individuo, familia comunidad por ejemplo, saneamiento ambiental, nutrición, educación, vivienda, migración entre otros.” Se están estableciendo los mecanismos/formas de pago dentro y fuera de la Red Pública y Complementaria, se ha avanzado con la elaboración de un Tarifario consensuado en el Sector Público que constituye una herramienta para el ajuste de cuentas. 5.5. Resultados de Impacto Social El Modelo de Salud se debe a nuevos retos, éstos son alcanzar y demostrar que con la gestión y atención brindada se pueden alcanzar resultados de Impacto Social en sus zonas de responsabilidad. los resultados institucionales tienen que ver con el enfoque integral de la atención y la productividad de los servicios como número de atenciones, número de Ministerio de Salud Pública, así como asegurar la calidad de atención en los servicios de salud. 38 Esquema metodológico para la Revisión de matriz de Competencias y modelos de Gestión, Sub- secretaría de reforma Democrática del estado e Innovación de la gestión Pública, SENPLADES, 2009.
- 106. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 106 Ministerio de Salud Pública Los resultados de impacto social a nivel distrital y zonal • La mejora de las condiciones de salud de la población adscrita, los mismos que • Reducción de muertes y discapacidades prevenibles; • Disminución de la muerte materna e infantil, • Disminución de enfermedades prevalentes, • Potenciación de condiciones, estilos de vida y espacios saludables, entre otros Estos resultados deberán estar alineados a los objetivos 1, 2, 3, 7, 9 y 12 del Plan Nacional de Desarrollo 2013-201739 y deberán estar claramente asumidos e interiorizados por los equipos de salud, ya que esto dará la lógica a su trabajo. Para producir impacto social se requiere la participación plena de la población y la coordinación con los otros sectores e instituciones como: Educación, Trabajo, Vivienda, Ambiente, Policía, Gobiernos Locales, entre otros. A continuación se detallan las metas establecidas en el Plan Nacional del Buen Vivir y su relación con los problemas de salud los cuales deben ser enfrentados por los equipos de salud y los actores sociales. Tabla 10 Metas del Plan Nacional del Buen Vivir 2013 - 201740 1.1 Alcanzar el 100,0% de entidades operativas desconcentradas creadas a nivel distrital. 1.2 Alcanzar el 100,0% de distritos con al menos una intervención intersectorial. 1.5 Aumentar el índice de capacidad institucional regulatoria a 7 puntos. 1.7 Aumentar el índice de percepción de la calidad de los servicios públicos a 8 puntos. 1.8 Alcanzar el 100,0% de los Consejos Ciudadanos Sectoriales (CCS) conformados. 3.1 Reducir la razón de mortalidad materna en 29,0%. 3.2 Reducir la tasa de mortalidad infantil en 41,0%. 3.3 Erradicar la desnutrición crónica en niños/as menores de 2 años. 3.4 Revertir la tendencia de la incidencia de obesidad y sobrepeso en niños/as de 5 a 11 años y alcanzar el 26,0%. 3.5 Reducir la mortalidad por dengue grave al 2,0%. 3.6 Aumentar al 64,0% la prevalencia de lactancia materna exclusiva en los primeros 6 meses de vida. 3.7 Eliminar las infecciones por VIH en recién nacidos. 6.2 Reducir la mortalidad por accidentes de tránsito a 13 muertes por cada 100 000 habitantes. 39 Objetivos: 1. Auspiciar la igualdad, cohesión e integración social y territorial en la diversidad; 2. Me- jorar las capacidades y potencialidades de la ciudadanía; 3. Mejorar la calidad de vida de la pobla- ción; 7. Construir y fortalecer espacios públicos, interculturales y de encuentro común; 9. Garantizar la vigencia de los derechos y la justicia; 12. Construir un estado democrático para el buen vivir. Plan Nacional del Buen Vivir 2013-2017. 40 MSP. Adaptación de la tabla 9 Metas de Desarrollo Sostenible y enfermedades priorizadas. Boletín Epidemiológico Vol. 6 N53 Ecuador 20013 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 107. Pr COMPONENTES DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD Ministerio de Salud Pública 107 Elaborado por: Equipo SGS 2013 A nivel zonal, distrital y circuitos podrán establecerse metas y problemas de salud adicionales de acuerdo a la realidad local.
- 109. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACION DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI EN EL PRIMER NIVEL DE ATENCIÓN. Capitulo6 FASES Y HERRAMIENTAS PARA LA IMPLEMENTACION DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI EN EL PRIMER NIVEL DE ATENCIÓN. Capítulo6
- 111. Ministerio de Salud Pública 111 CAPÍTULO 6 6. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACION DEL MODELO DE ATENCIÓN INTEGRAL DE SALUD FAMILIAR COMUNITARIO E INTERCULTURAL– MAIS-FCI EN EL PRIMER NIVEL DE ATENCIÓN. El Modelo de Atención Integral de Salud con enfoque Familiar, Comunitario e Intercultural debe implementarse en los tres niveles de atención. En este documento se presenta las fases y herramientas del MAIS-FCI para la implementación en el primer nivel de atención que constituye la puerta de entrada al sistema. y organizado que permite articular cuatro elementos: la DEMANDA en salud de la poblacional, epidemiológica que poseen los equipos de salud , las NORMAS de atención y los PROGRAMAS SOCIALES impulsados por las instituciones gubernamentales, GADS y organizaciones no gubernamentales y de la comunidad. el punto de encuentro entre la población y el sistema de salud. Éste se ubica en los Distritos de Salud y es el centro de la red integral y la puerta de entrada al sistema de salud. En consecuencia, la implementación del MAIS requiere de un conjunto de la calidad de los servicios, promuevan la participación efectiva de la población sobre las decisiones y acciones que afecten su salud. Es así que en los Distritos de Salud los planes locales a ejecutarse por los equipos de salud deben centrarse en destrezas estratégicas (gestión) y operativas (atención), que se requieren para mantener la coherencia y correspondencia entre la Gestión y Atención del Modelo de Salud, por tanto los planes deben ser concebidos como un proceso continuo que se retroalimenta a sí mismo y se reajusta permanentemente para abordar los problemas que se vayan presentando. 6.1. Lineamientos generales • Incorporación de la estrategia de Atención Primaria de Salud Renovada. • Fortalecimiento de las acciones de promoción de la salud y prevención de enfermedades con enfoque intersectorial. • Garantizar la continuidad de la atención. • Implementar el sistema de referencia y contrarreferencias de manera efectiva y una red pública articulada. • social, económica y cultural del territorio. • Priorizar las intervenciones en problemas de salud y muertes evitables, en los grupos poblacionales en situación de riesgo y/o vulnerabilidad, considerando • Incorporar el enfoque comunitario, de género, generacional e intercultural. • Facilitar la participación de la comunidad y grupos organizados en la
- 112. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 112 Ministerio de Salud Pública • Incorporar la Salud Mental Comunitaria en el desarrollo de los planes locales, así como en la organización de los servicios de salud. • Mejorar la capacidad resolutiva del equipo de salud, a través del fortalecimiento y desarrollo de nuevas destrezas y habilidades. 6.2. Funciones de los servicios de salud en el primer nivel de atención El Primer Nivel de Atención tiene como objetivo ser reconocido por la población como puerta de entrada al Sistema Nacional de Salud, y contar con servicios de salud articulados en la Red Pública Integral de Salud y Red Complementaria para garantizar la continuidad de la atención con los más altos estándares de calidad y excelencia técnica, actuando sobre los problemas de salud y sus determinantes para contribuir al mejoramiento de las condiciones de vida y salud de la población. Tiene tres funciones fundamentales: • Ser la puerta de entrada al sistema de salud. Es decir, ser el primer contacto que tiene la población con los servicios, y para ello se procederá con la adscripción de la población a las unidades de salud más cercana al lugar de vivienda. La Unidad de Gestión Distrital procederá a asignar una población al establecimiento de salud considerando los siguientes criterios: a) Tipología de la unidad b) Población de acuerdo al censo 2011 y proyecciones del INEC, de acuerdo al territorio. c) d) Se aplicará el principio de equidad La unidad de gestión ajustará periódicamente la población asignada con la población En caso de urgencia o emergencia todas las unidades de salud públicas y privadas independientes del nivel de atención están en la obligación de atender al usuario que demande la atención. y la comunidad, es muy importante dinamizar la participación mediante la articulación con los diferentes actores comunitarios e instituciones de diferentes sectores. • Responsabilidad del cuidado de la salud individual, familiar y de la comunidad: Prestar servicios de excelencia en promoción, prevención de riesgos y problemas de salud, atención curativa, rehabilitación y cuidados paliativos de acuerdo a la normativa nacional. Incorporar el enfoque de género, intercultural y generacional en las prestaciones y acciones de salud. • Síntesis de la información: Es manejar y registrar la información necesaria los individuos, familia y comunidad respecto a sus necesidades y problemas de salud para su tratamiento o atención; así como transferir esta información al nivel correspondiente, utilizando los formularios establecidos por la ASN. La información del usuario debe permanecer en las unidades de primer nivel en la Historia Clínica Única o Fichas Familiares. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 113. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 113 6.3. Los equipos de atención integral de salud • Conformación de equipos: de personas, con diferentes disciplinas profesionales, pero con un objetivo común que es el de proveer en cualquier ámbito a los pacientes y familias la atención más integral de salud posible. sanitarios que realizan distintas actividades encaminadas al logro de una elevación de la salud de la comunidad sobre la que actúan. El equipo está conformado por profesionales y personal administrativo de acuerdo a la normativa de Tipología y Licenciamiento establecidas por la ASN. El trabajo se coordina con proveedores de medicina ancestral, terapias alternativas o complementarias: parteras, pajuyos, shamanes, acupunturistas, homeópatas, entre otros, de acuerdo a la realidad local. Todo el personal presente en el primer nivel de atención será responsable de implementar las acciones establecidas en el MAIS. • Sectorización geo-poblacional y asignación de EAIS: La Dirección de Distrito conjuntamente con la unidad de conducción del distrito, serán quienes conformen y designen los Equipos de Atención Integral de Salud. Los criterios para la conformación de los EAIS son: un número de población y familias y Las unidades de salud pueden tener varios EAIS de acuerdo al N° de población que cubren. información de las cartas censales a nivel de circuitos, analizando criterios como acceso Estos equipos estarán constituidos por: médico/a general o especialista en medicina familiar y comunitaria; enfermero/a y técnico de atención primaria de salud de acuerdo a los siguientes estándares: • A nivel urbano: 1 médico/a y 1 enfermera/a y 1 TAPS por cada 4000 habitantes. • A nivel rural: 1 médico/a y 1 enfermera/a y 1 TAPS por cada 1500 a 2500 habitantes Los EIAS son parte del equipo de los establecimientos de salud y coordinan con otros actores comunitarios de salud, agentes de las medicinas ancestrales y alternativas. 6.4. Modalidades de atención. Los equipos de atención integral de primer nivel brindarán su atención bajo dos modalidades:
- 114. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 114 Ministerio de Salud Pública • Atención extramural o comunitaria. • Atención intramural o en el establecimiento. Actividades de organización comunitaria involucrando a los actores sociales de la zona prioritarios de la población: • • Formación y/o fortalecimiento de organizaciones locales de salud. • Diagnóstico situacional participativo. • Intervenciones sobre los problemas y necesidades de salud. riesgos biológicos, sicológicos, sociales, ambientales e implementación de planes de atención: • Estas acciones se desarrollarán a través de visitas domiciliarias programadas mensualmente dentro del cronograma de actividades de la unidad operativa y de los EAIS. • Con el objetivo de garantizar el acceso y la continuidad de la atención se asigna un EAIS a un grupo de familias de acuerdo al estándar establecido por la autoridad sanitaria quienes tienen la responsabilidad de implementar planes de intervención en conjunto con el resto del equipo de la unidad de salud más cercana. (Anexo guía de visitas familiares y aplicación de la Actividades sistemáticas de promoción • Actividades de promoción de espacios y estilos de vida saludables. • Coordinación y participación intersectorial para intervenir sobre los determinantes de la salud y contribuir a la formulación e implementación de los planes de desarrollo territorial. Atención a población priorizadas y comunidades alejadas: • Brigadas de salud: El Equipo de Atención Integral de Salud se movilizará a poblaciones de difícil acceso llevando, insumos, medicamentos, vacunas, equipamiento móvil entre otros, para desarrollar actividades de atención en morbilidad y prevención, diagnóstico y seguimiento de familias en riesgo, actividades de promoción de la salud y comunitarias. La dirección de distrito realizará la gestión para el apoyo logístico además de que el equipo de salud coordinará y gestionará el apoyo de la comunidad para cumplir esta acción. • Ferias de la salud: Fundamentalmente se realizarán en zonas priorizadas por las unidades operativas, en escuelas, colegios, mercados. Se entregará información y atenciones médicas. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 115. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 115 • Atención Domiciliaria. Actividades preventivo promocionales y de cuidados médicos y /o de enfermería a personas que por enfermedad, discapacidad o emergencia requieran de atención. • conjunto de prestaciones. oportunas. • Sistema de Vigilancia Epidemiológica SIVE-Alerta. • Implementación del Sistema de Vigilancia Comunitaria con participación de la comunidad. extramurales en función a las necesidades de la población. responsabilidades y tiempos de cada miembro del equipo. LA UNIDAD OPERATIVA NO SE CIERRA NUNCA Para la atención extramural o comunitaria y la atención intramural que tienen que desarrollar los EAIS en el primer nivel de atención se ha establecido una asignación de tiempo para cada uno de los profesionales y una guía de intervención a nivel individual, familiar y comunitario (anexo) Asignación de tiempos para los equipos de salud. La distribución del tiempo busca fundamentalmente asegurar y ordenar el cumplimiento de las actividades extramurales dentro de la aplicación del modelo por cada uno de los miembros de equipo, se ha considerado para ello los siguientes criterios: • Tipo de unidad por su ubicación. Profesional Unidades Urbanas Unidades Rurales Intramural Extramural Intramural Extramural Médico 70% 30% 50% 50% Psicólogo 50% 50% 30% 70% Enfermera 50% 50% 40% 60% Odontólogo 80% 20% 30% 70% Obstetriz 80% 20% 30% 70% TAPS 10% 90% 30% 70%
- 116. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 116 Ministerio de Salud Pública Observaciones: actividades extramurales por lo que el personal de la unidad deberá turnarse en función Por ningún motivo se disminuirá el tiempo asignado a la actividad extramural establecida, por el contrario se podrá incrementar en los siguientes casos: • En situaciones de emergencias sanitarias. • Campañas de vacunación • de productividad realizado por la dirección del distrito. participación de la comunidad para las actividades extramurales. 6.5. Campo de acción de los Equipos de salud. NIVEL EPIDEMIOLÓGICO • fundamental, para mantener la salud mediante acciones dirigidas a grupos desagregados por género, etnia y por ciclo de vida. NIVEL DE ENFERMEDAD • inmediata a realizar: la cual puede ser atenderlo o referirlo a otro nivel. NIVEL FAMILIAR Y COMUNITARIO • diferenciales por factores étnicos, culturales, de género y socioeconómicos que inciden en los patrones de enfermedad, discapacidad o muerte en las familias y comunidades, al tiempo que contribuye a la generación de estrategias para el mantenimiento y mejoramiento de la salud respetando su propia cultura, principios, costumbres, creencias y valores. NIVEL SOCIAL • Contribuye al desarrollo social de la localidad promoviendo familias sanas que participen activamente en la construcción y conservación de espacios saludables impulsando la solidaridad entre los miembros de la sociedad. 6.6. Otros criterios a ser considerados. A nivel distrital y circuitos los planes de salud deben articular intervenciones estratégicas y operativas que se requieren para mantener la coherencia y correspondencia entre la gestión y la atención Integral e integrada de salud, deben ser concebidos como un proceso continuo que se adecúa y reajusta permanentemente de acuerdo a la realidad local. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 117. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 117 Aspectos a ser considerados • Las Direcciones de los Distritos organizarán y establecerán estrategias de trabajo, que asegure la permanencia en sus zonas de cobertura para garantizar el cumplimiento de metas y objetivos en los tiempos estipulados. • El Equipo Integral de Salud laborará en coherencia y correspondencia a la dinámica de la población adscrita, para el efecto la Dirección de Distrito organizará los horarios, adecuación cultural entre otros. • Los equipos de salud recibirán por lo menos tres supervisiones al año (capacitación en servicio). Estas deben ser integrales, es decir, se supervisará la implementación del Modelo así como la aplicación de las normas de atención. Una primera para cumplimiento de los compromisos y realizar ajustes de ser necesarios y la tercera para evaluar resultados institucionales y de impacto social. • Se formará a Técnicos de Atención Primaria en Salud-TAPS que apoyarán y serán parte del equipo integral de salud con personas de la comunidad, los mismos que desarrollarán actividades de promoción de la salud, prevención de riesgo potencial. Desarrollaran también actividades para el fortalecimiento de la participación comunitaria. • Formación de profesionales de la salud “in situ” especialistas de Medicina nivel de atención y mejorar las condiciones de salud de la población. • facilidades logísticas, materiales e insumos que necesiten los equipos integrales de salud para el desarrollo de sus actividades tanto intramurales como extramurales • óptimo del desempeño que integre actividades de promoción, prevención, curación, rehabilitación y cuidados paliativos, cuya evaluación cuantitativa y cualitativa deberá corresponder a un contexto en particular. La evaluación del desempeño de los equipos de salud será en función del cumplimiento de resultados de efecto institucional y resultados de impacto social. • Las actividades y metas propuestas deben corresponder con las inscritas en los proyectos locales de salud, que como proceso de corto, mediano y largo plazo deberán contribuir a generar Resultados de Impacto Social. • La Gestión y facilitación de recursos para las unidades de salud deberán tener en cuenta la tipología, así como el acceso a estas unidades. (Priorizar las que se tienen • Se implementarán incentivos para los equipos de salud asignados a una localidad de acuerdo a la normativa del MSP, que garanticen la permanencia del personal en unidades más lejanas y de difícil acceso. • De igual manera, se entregarán mecanismos de incentivos de acuerdo a la normativa, como producto de una efectiva gestión distrital, que garantice la permanencia del personal y la sostenibilidad del modelo
- 118. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 118 Ministerio de Salud Pública • El equipo de atención integral de salud deberá tener habilidades en el plano cultural que le permita complementarse con los recursos humanos de la medicina ancestral y alternativa. 6.7. Productos de los equipo de salud de primer nivel Los principales productos que se enumeran a continuación deben ser obtenidos por los equipos de salud del primer nivel para alcanzar resultados de impacto institucional e impacto social, por tanto son parámetros para la evaluación de desempeño. • Organización comunitaria/comité de salud local funcionado y en el que se evidencie prioritarios de la zona de cobertura. • Comités de usuarios/as, comités o grupos de adultos mayores, diabéticos, juveniles, personas con discapacidad organizados, funcionando con planes de intervención. Estos grupos se conformarán de acuerdo a la realidad y prioridades locales. • Diagnóstico situacional inicial y diagnósticos dinámicos para la priorización de problemas de salud comunitario, familiar e individual. • Salas situacionales implementadas y actualizadas de manera periódica con participación de la comunidad. • Planes de salud local formulados de acuerdo a la normativa y herramientas de evaluación de los mismos que permitan evidenciar los resultados institucionales y de impacto social. • Conjunto de prestaciones integrales dirigidas al individuo, familia y comunidad implementadas en la unidad operativa de acuerdo a las normas de atención del MSP. Incluye actividades intra y extramurales. • Compromisos de gestión. • Acciones en salud Monitoreadas y Evaluadas. 6.8. Fases y herramientas para la Implementación del MAIS a nivel distrital en los establecimientos del Primer Nivel de Atención Un momento clave de la implementación del MAIS en el primer nivel de atención es el diagnóstico y el análisis de la situación social y de salud del territorio y su población. Este proceso debe realizarse con la participación de los actores locales para lograr mayor integralidad, objetividad y compromisos para la resolución de los problemas y necesidades. En este componente se presenta las herramientas metodológicas para: • Conformación y/o fortalecimiento de la organización comunitaria de salud -Comité local de salud • Diagnóstico Situacional • Diagnóstico Dinámico Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 119. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 119 • Mapa Parlante • Sala Situacional 6.8.1. Atención Integral a nivel individual, familiar, comunitario y del entorno La provisión de servicios del MAIS se caracteriza porque la organización se basa en el escenario de atención, lo que le permite implementar acciones de promoción de la salud; paliativos, de acuerdo a normas y protocolos establecidos por la ASN. Vigilancia e intervención con enfoque intersectorial frente a los determinantes de la salud, promueve acciones de Salud Pública de acuerdo a normas emitidas por la ASN. 1. Organización de los establecimientos de salud para la provisión de atención según paquete de prestaciones en el escenario individual. La entrega de los servicios a la persona en el contexto de su familia se efectuará considerando las necesidades y paquete de prestaciones según el ciclo de vida. PROCESOS PARA LA ATENCIÓN EN EL ESCENARIO INDIVIDUAL La entrega de los servicios al individuo en el contexto de su familia se efectuará considerando las necesidades y paquete de prestaciones según las etapas de ciclo de vida. Para lo cual es importante los siguiente pasos CAPTACIÓN Las personas pueden ser captadas en el establecimiento de salud (consultantes, acompañantes, usuarios de otros servicios y los referidos) o pueden ser captados en la comunidad (a partir de las visitas domiciliarias o a instituciones). Para la captación es necesario: • de la Salud • Participación de todo el personal de salud, pacientes, agentes comunitarios y otros actores sociales. ADMISIÓN INTEGRAL Es un momento clave de la atención porque, adicionalmente a los procesos priorización de necesidades (parcial o completa) de salud individual y familiar, lo cual permite ofertar un Plan de acción. Se realiza: • Apertura de historia clínica y reconocimiento de riesgo personal (individual). • • Derivación a otros servicios según necesidad, se realizará la transferencia, referencia o contrarreferencia según el caso • Sensibilización e información sobre derechos y prestaciones. • Triage. En el caso de niño o gestante, la toma de peso, talla y Presión Arterial se efectuará durante la consulta. Para otros ciclos de vida se ATENCIÓN INTEGRAL clínicas, normas y protocolos respectivos del MSP
- 120. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 120 Ministerio de Salud Pública • Seguimiento y monitoreo de personas en el contexto de la familia: Se asegura la continuidad de las acciones hasta completar la oferta del necesidades. • Se concerta el cumplimiento del Plan de acciones elaborado de Establecimiento de salud. • Se continúan con las acciones familiares, comunitarias y del entorno de ser necesarias. 2. Organización de los establecimientos de salud para la provisión de atención según paquete de prestaciones en el escenario familiar. Debemos considerar que la familia es la unidad fundamental del gran sistema social que representa la comunidad, y se encuentra en constante interacción con el medio natural, cultural y social. En el campo de la salud, la familia debe constituirse en la unidad básica de intervención, ya que dado que sus miembros “tienen el compromiso de nutrirse emocional y físicamente compartiendo recursos como tiempo, espacio y dinero”, es en esta unidad donde se debe enfocar la atención para mejorar la salud de la población del país. PROCESOS PARA LA ATENCIÓN EN EL ESCENARIO FAMILIAR Dentro de los procesos considerados para la atención integral de la familia existen momentos en los que las acciones de promoción de la salud son preponderantes así como también las acciones de prevención. PROCESO 1.- Captación de la Familia Proceso por el cual las familias son captadas por el EAIS en los servicios agrupaciones familiares que pertenecen. Sub-Procesos más importantes: • • Sectorización • • • Dispensarización y planes de intervención PROCESO 2.- Llenado de la El llenado debe realizarse en el domicilio, en la agrupación familiar implicando un compromiso de trabajo mutuo entre la familia y el equipo de salud. Se Sub-Procesos más importantes en la familia - comunidad: • Convocatoria a las agrupaciones familiares y a la comunidad a reuniones familiar. • familiar. • Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 121. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 121 PROCESO 3.- Diagnóstico Básico de Necesidades de Salud Proceso por el cual se delimita con precisión las prestaciones a recibir por las familias captadas, según sus necesidades de salud. Es realizado a partir de la de los sub-grupos de familias, de sus miembros individuales por ciclos de vida, así como los datos de su vivienda y entorno. Sub-Procesos más importantes: • • • • Individuales • Del grupo familiar • De la vivienda y el entorno • Priorización de las necesidades sobre las cuales se iniciará el trabajo con los instrumentos y metodologías aplicables a cada necesidad, de acuerdo a criterios de dispensarización. PROCESO 4.- Formulación del Plan de Atención Familiar Proceso por el cual se formula el portafolio de intervención familiar que están listadas en el paquete de prestaciones del Modelo de Atención de Salud Familiar comunitario e intercultural. Estos planes tendrán una periodicidad más espaciada o más frecuente en función a riesgo de los miembros individuales y el grupo familiar. Sub-Procesos más importantes: • Revisión de necesidades de salud familiar priorizadas • Listado de prestaciones para cubrir las necesidades de salud • Programación de la oferta en función a las necesidades, considerando el riesgo familiar inicialmente y complementando con acciones que promuevan comportamientos saludables para el desarrollo integral de la familia posteriormente. PROCESO 5.- Formulación del Plan de Atención Familiar Proceso por el cual la familia recibe las prestaciones de acuerdo al plan de atención familiar formulado. Las prestaciones y acciones para la vivienda se realizarán respetando los acuerdos en cuanto a las visitas, incorporando el saneamiento básico, espacios físicos limpios y estructuralmente adecuados y redes de apoyo para lograr ámbitos psicosociales sanos y seguros. Sub-Procesos más importantes: • Permanente interacción de la programación de la oferta con las familias, acordando fechas de visitas y acciones. • Evaluación de avances en la cobertura de las necesidades de salud abordadas y reajuste de la programación de prestaciones, si amerita. • Registro permanente de comunitarios de salud capacitados, de las actividades y prestaciones por el equipo de salud o los agentes
- 122. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 122 Ministerio de Salud Pública PROCESO 6.- Seguimiento y monitoreo de Familias Proceso por el cual la familia es acompañada hasta que alcanzan criterios prestablecidos para una familia saludable. Sub-Procesos más importantes: • Evaluación de avances en la oferta para verificar si se ajusta a la programación del portafolio de intervención. • Visita a las familias que no están siguiendo con las prestaciones programadas. • Evaluar adquisición de hábitos saludables de acuerdo a la programación del portafolio. • Evaluación de criterios para ser una familia saludable. 3. Organización de los establecimientos de salud para la provisión de atención según paquete de prestaciones en el escenario comunitario y entornos saludables.- Para la construcción social de las estrategias comunitarias en el marco del MAIS- FCI es necesario lineamientos técnicos para la generación de comunidades y entornos saludables a través de guías metodológicas, que contienen mecanismos y herramientas de participación comunitaria PROCESOS PARA LA ATENCIÓN EN EL ESCENARIO COMUNITARIO Entornos saludables: Para la construcción social de las estrategias comunitarias en el marco del Modelo de Atención Integral de salud Familiar, comunitario e Intercultural; es necesario construir lineamientos técnicos para la generación de comunidades y entornos saludables a través de guías metodológicas, que contienen mecanismos de abogacía, negociación y herramientas de participación comunitaria. Las estrategias a trabajar en esta dimensión son las siguientes: Municipios Saludables: Ejecución a cargo de las Direcciones Zonales y Distritales Comunidades Saludables: Ejecución a cargo de las Unidades Operativas y los Equipos Integrales de salud Desarrollo Comunitario: Concertación Local para la Salud (construcción de espacios de diálogo sobre los determinantes de salud y las estrategias a desarrollar) Educación para la Salud y participación social Trabajo con Agentes Comunitarios Escuelas Promotoras de Salud Sistema de Vigilancia Comunitaria en Salud Salud Ambiental Vigilancia y Control de Riesgos Municipios saludables: Municipios Saludables es una estrategia que implica el esfuerzo de coordinación entre el sistema de salud y los gobiernos locales para promover entornos saludables a través de la generación de políticas públicas saludables que propicien la participación ciudadana, el bienestar y desarrollo de sus comunidades, de manera que influyan sobre los determinantes de la salud. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 123. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 123 El desarrollo de las acciones contribuye a fortalecer la intersectorialidad, la concertación y la generación de políticas públicas saludables desde el nivel decidor en el nivel regional, en concordancia con las políticas de salud, nacionales, regionales y locales. La Dirección Zonal y distrital de salud es quien ejecuta esta estrategia y difunde sus acuerdos a los Establecimientos de Salud involucrados. Convocatoria y Sensibilización • • Desarrollo de capacidades locales (talleres de capacitación, análisis de resultados) • • Capacitación municipal (análisis de resultados) • • Organización (establecer un comité intersectorial, directorio institución se obtiene del mapeo de actores) • • Ejecución (trabajar en forma coordinada, promover políticas públicas) • Seguimiento y Evaluación (cronograma de reuniones que permita revisar información en forma periódica, consolidar estrategias, analizar experiencias demostrativas más relevantes). Comunidades Saludables Es el desarrollo local de actividades dirigidas a fomentar el cuidado de la comunidad. Desarrollo Comunitario: Fomenta localmente la participación de los ciudadanos en corresponsabilidad de acciones para los cuidados de la salud. A través de esta estrategia se desarrolla el Plan Local de Salud. Las actividades principales: Conformación de equipos de los Consejos Parroquiales de Salud con participación de las autoridades e instituciones locales de la comunidad, autoridades del establecimiento de salud y representaciones de la sociedad civil. • Elaboración de Análisis Comunitario de Salud (utiliza el ASIS) • Elaboración anual del Plan Local de Salud periódica del Riesgo comunal • Elaboración, negociación y ejecución de proyectos • Concertación Local para la Salud: La Concertación Local para la Salud es el espacio de alianzas interinstitucionales e intersectoriales, con la participación activa y organizada de la comunidad, para formular y ejecutar políticas locales para el desarrollo comunitario, el control social, el ejercicio de la ciudadanía y sus derechos. Las actividades principales son: • Concertación Local e Interinstitucional para la Salud • Plan de Trabajo
- 124. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 124 Ministerio de Salud Pública Trabajo con Recursos de la Comunidad Está basado en el trabajo colaborativo de miembros de la comunidad. Requiere que el personal de salud promocione su organización, los capacite e incorpore a las acciones de salud. La integración de los recursos de la comunidad implica seguimiento y evaluación de los resultados. El trabajo de los recursos de la comunidad puede expresarse de diversas formas: • Recuperación y aprovechamiento de los conocimientos y capacidades de las comunidades. • Acompañamiento y participación en la elaboración de los diagnósticos y • (inmunizaciones, seguimiento de casos de tuberculosis, control vectorial, detección de casos de malaria, veedurías, etc). • Manejo de centros de estimulación temprana basada en la comunidad, acompañamiento en las visitas domiciliarias a las familias, etc. El Sistema de Vigilancia Comunal está basado en el trabajo de los recursos de se desarrollarán en las estrategias de VIGILANCIA EPIDEMIOLÓGICA. Revisar el documento de Epidemiología y Diplasede del MSP Ecuador Las actividades a realizar son: • Selección, capacitación, educación continua, seguimiento de recursos de la comunidad • Implementación con materiales, equipos e insumos Escuelas Promotoras de la Salud: Programa de Promoción de la Salud en Centros Educativos. Involucra a alumnos, padres de familia, docentes (comunidad educativa) y personal de salud del centro educativo así como a los servicios de salud y la comunidad, ecuatorianos. Se considera un Centro Educativo Saludable a la institución educativa que ha alcanzado estándares de mejoramiento en sus ambientes, y cuya comunidad educativa realiza prácticas saludables en su vida cotidiana; por lo que es necesario incorporar el enfoque de promoción de la salud en el Proyecto Educativo Institucional, es decir en la Currícula Educativa. Revisar el documento de Escuelas Saludables del MSP Ecuador. Salud Ambiental: Es el desarrollo de actividades dirigidas a fomentar el cuidado del entorno para proteger la salud de la población. Las actividades a realizar son: • Vigilancia periódica de la calidad del agua • Vigilancia periódica de la calidad de los alimentos • Vigilancia periódica de excretas • Vigilancia periódica de residuos sólidos • Vigilancia y control vectorial • Vigilancia periódica de la calidad del aire • Vigilancia periódica de la calidad de los recursos naturales Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 125. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 125 Vigilancia de Riesgos y Daños potenciales que afectan a la salud de la población. Las actividades a realizar son: Revisar documentos de Salud ambiental del MSP Ecuador. • Vigilar y reportar en forma oportuna las enfermedades epidemiológicas • Vigilancia Comunitaria en Salud • Vigilancia de problemas sociales (alcoholismo, violencia, drogadicción) • Vigilancia y seguimiento a personas con discapacidad • Vigilancia de micronutrientes • Elaboración de Planes de emergencia con la participación de la población y autoridades locales. • Atención de brotes Bienestar y Salud a través de la Intercultu- ralidad El objetivo fundamental es revalorar la cultura andina respecto a las creencias, procedimientos y uso de recursos naturales en el cuidado de la salud orientando todo su accionar hacia el SUMAK KAWSAY. Para ello se debe: • Implementar un nuevo modelo de atención en salud que considera las características sociales y culturales de la población que se pretende atender, con características muy profundas y especiales, la mayoría de la población explica sus procesos de salud/enfermedad a varios niveles; esta forma de ver el mundo ha sido heredada desde tiempos antiguos. • Si bien la medicina tradicional no solo tiene que ver con el uso de interrelación con la medicina occidental para el control y tratamiento de enfermedades prevalentes en la zona, planteamos algunas acciones tendientes a implementar estas actividades. • Promover el uso del conocimiento de las principales plantas medicinales cálidas o frescas. • Es necesario tener contacto abierto con terapeutas tradicionales o promotores de salud que conozcan y manejen estas plantas. • Intercambiar conocimientos y experiencias entre promotores, parteras y terapeutas para la conservación y el manejo de las plantas medicinales. • Promover la instalación de huertos de plantas medicinales a nivel familiar o comunitario que se expidan también en los botiquines comunales. • Capacitar al personal de salud en el conocimiento y manejo de las plantas medicinales. • Impulsar a nivel de establecimientos de salud y asociaciones de promotores de salud, implementar centros de acopio, elaboración de formulas y distribución de productos de medicina tradicional. 6.9. Monitoreo y evaluación de la programación de actividades y proyectos: El equipo de cada unidad de salud conjuntamente con los actores sociales de comité de salud deben vigilar el cumplimiento mensual de la programación de la unidad, así como • incumplimientos. • Analizar los avances y obstáculos a las soluciones propuestas para los problemas comunitarios; y,
- 126. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 126 Ministerio de Salud Pública • Evaluar periódicamente el impacto de los servicios en la situación de salud de cada familia y de la comunidad, a través de indicadores usuales o de estudios e investigaciones locales, en cuyo caso es recomendable la participación y apoyo de la Jefatura de DISTRITO respetiva. Las metas anuales de cobertura que se establecieron en cada unidad de salud, como un elemento referencial de la cantidad y contenidos de las actividades a realizar, deben orientación de sus esfuerzos y recursos. Monitoreo del seguimiento a las familias La ejecución de las actividades programadas a los miembros de cada familia debe ser • Determinar incumplimientos a citas. • producidos luego de las encuestas familiares. • Problemas que adicionalmente se pueden presentar en el seno de cada familia o comunidad. 6.10. Sistema de registro Es el conjunto de instrumentos que facilitan el registro de la información sobre la persona, las familias y comunidades según sus riesgos, las atenciones y servicios entregados tanto en las fases de promoción, prevención, recuperación y rehabilitación. Es fundamental contar con un sistema de registro que permita tener los datos necesarios y de manera oportuna para que ingresen al sistema común de información en salud y dar seguimiento de las atenciones y servicios que se asignan. Todos los establecimientos deben implementar el sistema de registro de acuerdo a la normativa del MSP que permita disponer de información: veraz, oportuna, actualizada, objetiva que a partir de su análisis facilite la toma de decisiones. El SISTEMA DE REGISTRO del MAIS-FCI queda lejos de poder verse aisladamente como un programa; debe contemplarse integrado en un proyecto de mejora de la atención sanitaria que postule las ventajas que han de recibir los tres agentes implicados: • La población (individual, familiar, comunitario): porque contribuye a aumentar la calidad, la accesibilidad y la equidad de los servicios. • • las necesidades sanitarias resueltas respecto a las existentes) de las acciones sanitarias emprendidas Objetivos del sistema de registro • monitoreo y control al cumplimiento de metas e indicadores, resolución de los riesgos, la satisfacción de los usuarios, calidad de los servicios, la aplicación de las herramientas de gestión, asignación de recursos y fortalecer la política pública de salud. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 127. FASES Y HERRAMIENTAS PARA LA IMPLEMENTACIÓN DEL MODELO DE ATENCIÓN Ministerio de Salud Pública 127 • y ejecutar el proceso de producción de servicios hasta la resolución o control de dichos problemas. • Crear las condiciones necesarias para negociar la responsabilidad conjunta con instituciones intra y extrasectoriales y con los diferentes participantes involucrados en el espacio - población, para que organicen las acciones destinadas a satisfacer las necesidades de salud de su población El sistema de registro de información en el Modelo de atención incorpora: • Ficha familiar • Parte diario y concentrado mensual de consultas ambulatorias y registro de actividades extramurales • En cada visita domiciliaria se registrarán todas las actividades utilizando los formularios respectivos por ciclos de vida.
- 129. Anexos
- 130. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 130 Ministerio de Salud Pública
- 131. ANEXOS Ministerio de Salud Pública 131 ANEXOS ANEXO 1 ESTRATEGIAS NACIONALES DE SALUD • Tamizaje Neonatal Una de las estrategias nacionales es el tamizaje neonatal cuyo objetivo es prevenir la discapacidad intelectual mediante la detección temprana y oportuna de cuatro enfermedades metabólicas hereditarias (Hipotiroidismo Congénito, Hiperplasia Suprarrenal Congénita, Galactosemia y Fenilcetonuria). • Priorización de condiciones y problemas de salud desde un enfoque de evitabilidad: garantía del derecho a la salud, ha establecido prioridades de intervención frente a los principales problemas de salud considerando el criterio de evitabilidad. de la muerte, la enfermedad y sus consecuencias. El modelo de priorización de enfermedades a través del Índice Compuesto de Priorización de Enfermedades, INPRIS que combina criterios e indicadores (magnitud de la mortalidad, muerte prematura y evitabilidad de la consecuencia y el evento), estima que la intervención integral y prioritaria en 18 enfermedades de alta prioridad puede contribuir a disminuir el 42% del total de muertes en el país.41 42 Estos problemas coinciden en gran medida con el mosaico epidemiológico del país y una intervención integral y oportuna con acciones de promoción, prevención, curación, rehabilitación, así como, intervenciones intersectoriales, puede permitir un importante impacto en la disminución de muertes y complicaciones evitables. • La Estrategia Nutrición Acción - Desnutrición Cero 43 Que la población ecuatoriana se encuentre en buen estado nutricional es una de las metas nacionales que ha convocado a diferentes instituciones del sector social. Desde la perspectiva del derecho a la vida y cuidado de la salud es inadmisible que las y los niños y mujeres embarazadas estén sujetos al riesgo de desnutrición y sus secuelas, cuando es un problema eminentemente prevenible con medidas de fácil implementación pero que implican cambios culturales y prácticas tanto en los servicios y equipos de salud como en la población. 41 Modelo propuesto por Alberto Narváez y Juan Moreira - Priorización de Enfermedades en el Ecuador. Boletín Epidemiológico. Dirección de Control y Mejoramiento de la Salud Pública, Ministerio de Salud Pública. Quito,Ecuador 42 Las 18 enfermedades priorizadas son: accidentes de transporte, violencia, neumonía, ciertas afecciones originadas en el periodo perinatal, diabetes millitus, tuberculosis respiratoria, enfermedades difteria, tos ferina, sarampión, anemias, diarreas y gastroenteritis de presunto origen infeccioso, enfermedades del corazón, 43 Ver normativa del MSP publicado en la pagina web
- 132. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 132 Ministerio de Salud Pública hay un mayor índice de desnutrición infantil y concentración de población en extrema pobreza. La estrategia tiene dos grandes objetivos: a) Disminuir la desnutrición de los menores de cinco años y eliminar la desnutrición de los niños recién nacidos hasta el año de edad, y b) Desarrollar destrezas y capacidades del personal técnico del MSP para mejorar la calidad de atención, incrementar las coberturas de atención en los siguientes ámbitos: control prenatal para asegurar por lo menos cinco controles a las embarazadas, seis controles a los niños en su primer año de vida y la atención institucional al parto. Los grupos de intervención son las mujeres embarazadas, niños/as menores de 1 año y niños/as menores de 5 años. Se ha generado mecanismos de incentivo y apoyo para las mujeres en situación de pobreza (Quintil 1 y 2) que permitan superar las barreras El Modelo de Atención en Salud integra las prestaciones en nutrición en los tres niveles de atención del Sistema Nacional de Salud. • Atención Integral en salud a personas con problemas crónicos degenerativos Las enfermedades crónicas no transmisibles, ECNT, han cobrado relevancia en la Agenda Internacional de salud; su tratamiento requiere mayor atención por parte de jefes de Estado y de gobierno, debido a que el aumento de la incidencia y prevalencia comunidades, especialmente en la población pobre, sino que constituye un obstáculo cada vez mayor para el desarrollo humano. Las ECNT son enfermedades que pueden tener una determinación congénita, hereditaria y muchas veces son autoinmunes, idiopáticas; la mayoría de enfermedades crónicas se alimentación, el sedentarismo, estrés, hábitos como fumar, tomar alcohol entre otros. autoinmunidad que pueden agravar la condición. La realización de actividades, cumplimiento de objetivos y metas se encuentran en el Plan Nacional para la prevención y control de las ECNT del MSP – Normalización, que son parte de este Modelo de Atención en Salud. • Estrategia Nacional Intersectorial de Familiar - ENIPLA adolescentes ENIPLA, considera que el Buen Vivir en el ámbito de la vida sexual y una opción y no una obligación, que cada embarazo sea deseado, que todos los partos sean seguros y que las mujeres no pierdan la vida al dar a luz. Para las y los adolescentes y jóvenes ecuatorianos, de manera particular, la sexualidad es un componente central en sus vidas, un determinante para la construcción de sus identidades, por lo que la manera cómo es vivenciada y socializada por ellos y ellas es trascendental para el resto de sus vidas. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 133. ANEXOS Ministerio de Salud Pública 133 Actualmente se tiene información parcial sobre las causas del incremento de la fecundidad en adolescentes y es necesario ampliar las investigaciones y los análisis para una comprensión sociocultural de los comportamientos sexuales y reproductivos, los del abuso y violencia sexual en edades tempranas, las dinámicas del desarrollo socio emocional en el mundo informatizado, la construcción de la identidad a partir de la sexualidad, la salud mental, la comprensión y el ejercicio de los derechos, todo esto partiendo del reconocimiento de que jóvenes y adolescentes están practicando su sexualidad. También es necesario recalcar que cuando se trata de la población indígena, lo primero que se debe reconocer es que para estos grupos la adolescencia no existe como parte del ciclo de vida, por el contrario de la niñez se pasa a la juventud y con ello se adquiere un rol social diferenciado de los niños y niñas. Esta especie de “invisibilidad” de la adolescencia está asociada al matrimonio en edades muy tempranas según las recomendaciones de la CEDAW. que permitan responder a las demandas y necesidades de la población joven indígena, grupos, lo que implica que las y los jóvenes no acceden a los servicios de salud sexual y reproductiva, salvo en momentos de emergencia por morbilidad y en el caso de las mujeres, cuando hay un embarazo de por medio. Para promover la toma de decisiones de manera libre e informada sobre aspectos de la salud sexual y reproductiva de los y las adolescentes es necesario hablar de sexualidad, de medidas de prevención y de autocuidado, asi como hablar de prácticas de riesgo y de acceso a los anticonceptivos, de embarazos no esperados o planeados, de relaciones de pareja, de los derechos que tiene todo adolescente de no recibir coerciones para tener relaciones sexuales, del derecho a manifestar su opinión y del derecho a estar bien informado y a recibir atención profesional en áreas que afecten su sexualidad y su reproducción; y también de sus propios derechos para ejercer su sexualidad de manera placentera y segura. La identidad sustentada a través de la maternidad se encuentra potenciada culturalmente constituye una desventaja para lograr corresponsabilidad en los casos de embarazo en adolescentes. Ni en la adolescencia ni en la edad adulta la paternidad para los hombres se constituye en el imaginario social con el peso de la maternidad para las mujeres. El Modelo de Atención pone a la usuaria y usuario en el centro de la prestación y de la relación intersectorial, promoviendo un trabajo coordinado entre el los Ministerios de Salud Pública, Educación, Inclusión Económica y Social, con apoyo de Gobiernos Autónomos Descentralizados, y la Sociedad Civil organizada. • Estrategia de Corto Plazo Es un proceso de articulación de varios Ministerios para la ejecución de actividades en el ámbito salud, educación y social, está siendo direccionado por la Dirección de
- 134. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 134 Ministerio de Salud Pública • Estrategias de Salud Colectiva y Vigilancia Epidemiológica Son todas las estrategias desarrolladas en la Dirección de Salud Colectiva y Dirección de Epidemiología por ciclos de vida y bajo el enfoque del modelo de Atención integral de Salud. • Estrategia de Desarrollo Integral Infantil Es un proceso de cambios continuo por el que atraviesan los niños y niñas desde su concepción a través de la interacción permanente e indisoluble de las tres dimensiones humanas: biológica, psíquica y social. Ilustración 9 Estrategia de Desarrollo Integral Infantil ANEXO 2 CONJUNTO DE PRESTACIONES POR CICLOS DE VIDA CICLO DE VIDA CONJUNTO DE ACCIONES INTEGRALES DE ACUERDO A CICLOS DE VIDA PARA EL PRIMER NIVEL DE ATENCIÓN Recién Nacidos 0 a 28 días. Referirse a: Normas de Atención a la niñez. Norma y Protocolo neonatal Atención Integral Enfermedades de la Infancia (AIEPI) Normas PAI PRESTACIONES DE PROMOCIÓN Información Educación a padres o cuidadores • y fortalecer el vínculo afectivo. Informar a padres y/o cuidadores de la importancia de la vacunación, lactancia materna exclusiva, estimulación Psicomotriz. • Generar mecanismos de motivación para que acuda a los controles en la unidad operativa • Comunicar a los padres y/o cuidadores acerca de variaciones benignas y comunes en el desarrollo del niño/a así como en el comportamiento del recién nacido, y cuando corresponda, Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 135. ANEXOS Ministerio de Salud Pública 135 Riesgo Biológico: a) Bajo peso al nacer: < 2 500 g. b) Peso al nacer 2500 a 3000g. c) Parto pre término, edad gestacional < a 37 semanas. d) Gemelar o más. e) Desnutrición. f) Antecedentes de enfermedad aguda grave en la madre o en el RN g) Antecedentes de enfermedad crónica en la madre. h) Enfermedades diarreicas y respiratorias frecuentes en el RN Riesgo Socio- económico: a) Muerte evitable. b) Pobreza. c) Madre adolescente. d) Madre soltera. e) Embarazo no deseado. f) Baja escolaridad de padres o cuidadores. g) Violencia intrafamiliar, maltrato infantil h) Consumo de alcohol y otras drogas. i) Hábito de fumar o fumador pasivo. j) Riesgo de accidentes. k) Desempleo. l) Hacinamiento. m) Otros que el equipo de salud considere. Riesgo Ambiental a) Condiciones ambientales insalubres, marginales y poco seguras. b) Animales dentro de la vivienda. c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Atención de R.N. según normas AIEPI menores de dos meses Atención Integral del Niño Sano (evaluar Nutrición, desarrollo neuromuscular y psicomotriz, lactancia materna, crecimiento y desarrollo de acuerdo a normas del MSP) • Inmunización según la edad: Vacunación BCG y Hepatitis B Salud psicoactivas, tabaquismo en padres. • Detección temprana de problemas sensoriales (visión, audición) • Detección, prevención y consejería de ITS y VIH/SIDA • Tamizaje neonatal • Desnutrición.- suplemento de micronutrientes, según metas en grupos de edad PRESTACIONES DE RECUPERACIÓN Atención de la patología más frecuente en recién nacidos (normal complicado y prematuros): • Diagnóstico y tratamiento de Infecciones respiratorias agudas, enfermedades diarreicas agudas y parasitosis, enfermedades infecciosas y transmisibles. • Retardo de crecimiento
- 136. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 136 Ministerio de Salud Pública • Diagnóstico, tratamiento y manejo de Malformación congénita • Recuperación de trastornos de la agudeza visual en niños (estrabismo y catarata) • Diagnóstico y tratamiento de problemas de salud mental: tabaquismo en padre/madre. • • Diagnóstico y tratamiento de Discapacidades manejo de lesiones traumáticas y de tejidos blandos (curación y suturas) • Diagnóstico y tratamiento y/o estabilización de esguinces, luxaciones y fracturas de extremidades. • Diagnóstico y tratamiento de emergencias medicas • Otras PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención. • • Actividades de psicorehabilitación basadas en la comunidad. Discapacidades VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias aptadas con riesgos • • RN nacidos en domicilio (captación dentro de las primeras 48h y monitoreo telefónico) • RN hijo de familias que estuvieron en seguimiento como familia de riesgo. • • Problemas en la lactancia • Violencia intrafamiliar • Consumo de sustancias psicoactivas, tabaquismo. • Otros determinados por el equipo de salud CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES Niños/as lactante de 29 días a 11 meses: Referirse a: Normas de atención a la niñez. Atención Integral Enfermedades de la Infancia (AIEPI) Normas PAI Guía para la atención Oftalmológica infantil Normas y procedimientos de atención en Salud Bucal. PRESTACIONES DE PROMOCIÓN Información educación a padres o cuidadores • fortalecer el vínculo afectivo • Informar a padres y/o cuidadores de la importancia de la vacunación, lactancia materna exclusiva hasta los seis meses, a partir de los seis meses lactancia mixta, alimentación complementaria y ablactación según esquema. • Informar a padres y/o cuidadores de la importancia de la Higiene, salud bucal, riesgos de accidentes en el hogar, derechos de los niños • Promover la estimulación psicomotriz y de lenguaje, prevención de discapacidades y ayudas técnicas. • Generar mecanismos de motivación para que acuda a los controles mensuales en la unidad operativa Diagnóstico y Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 137. ANEXOS Ministerio de Salud Pública 137 • Comunicar a los padres y/o cuidadores acerca de variaciones benignas y comunes en el desarrollo del niño/a así como en el la salud satisfactoria del niño/a Riesgo biológico: a) Desnutrición b) Antecedentes de enfermedad prevalentes de la infancia c) Antecedentes de enfermedad crónica en la madre o en el lactante d) Enfermedades diarreicas y respiratorias frecuentes en el lactante f) Niños con esquemas incompletos de vacunas g) Niños que no acuden a control de salud Riesgo Socio - económico: a) Muerte evitable b) Pobreza c) Madre adolescente d) Madre soltera e) Embarazo no deseado f) Baja escolaridad de padres o cuidadores g) Violencia intrafamiliar, maltrato infantil h) Consumo de alcohol y otras drogas i) Hábito de fumar o fumador pasivo j) Riesgo de accidentes k) Desempleo l) Hacinamiento m) Otros que el equipo de salud considere Riesgo ambiental a) Condiciones ambientales insalubres, marginales y poco seguras b) Animales dentro de la vivienda c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Control de salud: Evaluar el desarrollo físico (valoración nutricional), y neuromuscular y psicomotriz del lactante en relación con su edad, salud bucal, agudeza visual, auditiva, neurosensorial y tamizaje de patologías prevalente • Cumplir con el esquema de vacunación: OPV, pentavalente campaña) • Administración de micronutrientes, sulfato ferroso y vitamina A hasta 36 meses de edad • • o problemas médicos adquiridos • Prevención de la caries • Salud mental. Detección de problemas en el desarrollo (lenguaje, motricidad, social). Además de violencia, consumo de sustancias psicoactivas, tabaquismo en padre/madre • Detección temprana de problemas sensoriales (visión, audición) • Detección, prevención y consejería de ITS y VIH/SIDA • Desnutrición.- suplemento de micronutrientes, según metas en grupos de edad
- 138. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 138 Ministerio de Salud Pública PRESTACIONES DE RECUPERACIÓN Atención de la patología más frecuente en niños (normal o complicado): • Diagnóstico y tratamiento de enfermedades prevalentes de la infancia • Diagnóstico y tratamiento de enfermedades de la región, provincia • discapacidad • Diagnóstico y tratamiento de Infecciones respiratorias agudas, enfermedades diarreicas agudas y parasitosis, enfermedades infecciosas y transmisibles • Diagnóstico, tratamiento y manejo de retardo de crecimiento • Diagnóstico, tratamiento y manejo de malformación congénita • Recuperación de trastornos de la agudeza visual en niños (estrabismo y catarata) • Diagnóstico y tratamiento de problemas de salud mental. Manejo de maltrato: físico, sicológico, sexual. Del desarrollo. Tratamiento de violencia intrafamiliar, consumo de sustancias psicoactivas, tabaquismo en padre/madre • Diagnóstico y tratamiento de discapacidades • Diagnóstico y manejo de lesiones traumáticas y de tejidos blandos (curación y suturas) • Diagnóstico y tratamiento y/o estabilización de esguinces, luxaciones y fracturas de extremidades • Diagnóstico y tratamiento de emergencias medicas • Otras PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención • Actividades de psicorehabilitación basadas en la comunidad. • Discapacidades VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias captadas con riesgos • • Niños con esquemas incompleto de vacunas • Niños que no acuden a control de salud • Niños de familias en riesgo • Seguimiento de niños con EDAS con deshidratación, neumonías, desnutrición, discapacidades, TB, cuidados paliativos, entre otras • Otros determinados por el equipo de salud CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES PRESTACIONES DE PROMOCIÓN Información educación a padres o cuidadores • Fortalecer el vínculo afectivo • Informar a padres y/o cuidadores de la importancia de la vacunación, lactancia materna hasta los dos años, alimentación complementaria Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 139. ANEXOS Ministerio de Salud Pública 139 Niños/as de 1 a 4 años: Referirse a: Normas de atención a la niñez. Atención Integral Enfermedades de la Infancia (AIEPI) Normas PAI Guía para la atención Oftalmológica Infantil Normas y procedimientos de atención en Salud Bucal. • Informar a padres y/o cuidadores de la importancia de la higiene, salud bucal, riesgos de accidentes en el hogar, derechos de los niños • Promover la estimulación psicomotriz y de lenguaje, prevención de discapacidades, ayudas técnicas. • Promover la alimentación saludable • Generar mecanismos de motivación para que acuda a los controles mensuales en la unidad operativa • Comunicar a los padres y/o cuidadores acerca de variaciones benignas y comunes en el desarrollo del niño/a así como en el la salud satisfactoria del niño/a Riesgo Biológico: a) Desnutrición b) Antecedentes de enfermedad prevalentes de la infancia c) Antecedentes de enfermedad crónica en el niño/a d) Enfermedades diarreicas y respiratorias frecuentes en el niño/a e) Alimentación no saludable f) Niños con esquemas incompletos de vacunas g) Niños que no acuden a control de salud Riesgo socio - económico: a) Muerte evitable b) Pobreza c) Madre adolescente d) Embarazo no deseado e) Baja escolaridad de padres o cuidadores f) Violencia intrafamiliar, maltrato infantil g) Consumo de alcohol y otras drogas h) Hábito de fumar o fumador pasivo i) Riesgo de accidentes j) Desempleo k) Hacinamiento l) Prevención, detección y manejo de maltrato: físico, sicológico, sexual Riesgo ambiental a) Condiciones ambientales insalubres, marginales y poco seguras b) Animales dentro de la vivienda c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Control de salud: Evaluar el desarrollo físico (valoración nutricional), y neuromuscular y psicomotriz del niño en relación con su edad, salud bucal, agudeza visual, auditiva, neurosensorial y tamizaje de patologías prevalente • Cumplir con el esquema de vacunación DPT, OPV, SRP, varicela, • Administración de micronutrientes, vitamina A hasta 36 meses de edad •
- 140. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 140 Ministerio de Salud Pública • Evaluar el bienestar del lactante e identificar anomalías congénitas o problemas médicos adquiridos. • Prevención de la caries • Detección de problemas en el desarrollo (lenguaje, motricidad, social), aptitud intelectual. Además de violencia, consumo de sustancias psicoactivas, tabaquismo en padre/madre. • Detección de la agudeza visual y ceguera en niños • Detección, prevención y consejería de ITS y VIH/SIDA • Desnutrición.- suplemento de micronutrientes, según metas en grupos de edad PRESTACIONES DE RECUPERACIÓN Atención de la patología más frecuente en niños (normal o complicado): • Diagnóstico y tratamiento de enfermedades prevalentes de la infancia • Diagnóstico y tratamiento de enfermedades de la región, provincia • Diagnóstico de deficiencias para evitar que se transforme en discapacidad • Diagnóstico y tratamiento de (Infecciones respiratorias agudas, enfermedades diarreicas agudas y parasitosis, enfermedades infecciosas y transmisibles) • Diagnóstico, tratamiento y manejo de retardo de crecimiento diagnóstico, tratamiento y manejo de malformación congénita • Recuperación de trastornos de la agudeza visual en niños (estrabismo y catarata) • Diagnóstico y tratamiento de problemas de salud mental. Manejo de maltrato: físico, sicológico, sexual. Del desarrollo. Tratamiento de violencia intrafamiliar, consumo de sustancias psicoactivas, tabaquismo en padre/madre • Diagnóstico y tratamiento de discapacidades • Diagnóstico y manejo de lesiones traumáticas y de tejidos blandos (curación y suturas) • Diagnóstico y tratamiento y/o estabilización de esguinces, luxaciones y fracturas de extremidades • Diagnóstico y tratamiento de emergencias medicas • Otras PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención • Actividades de psicorehabilitación basadas en la comunidad • Discapacidades VISITA DOMICILIARIA: Diagnóstico y Seguimiento de pacientes y familias captadas con riesgos • Realizar la búsqueda activa de riesgos con el fin de desarrollar una intervención oportuna, los mismos que pueden ser clasificados de acuerdo a la ficha familiar (CÓDIGO CIAP) • Niños con esquemas incompleto de vacunas • Niños que no acuden a control de salud • Niños de familias en riesgo • Seguimiento de niños con EDAS con deshidratación, neumonías, desnutrición, discapacidades, TB, cuidados paliativos, entre otras • Otros determinados por el equipo de salud Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 141. ANEXOS Ministerio de Salud Pública 141 CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES Niños/as de 5 a 9 años (ESCOLARES): Referirse a: Normas de atención a la niñez. PRESTACIONES DE PROMOCIÓN Información educación a padres o cuidadores • fortalecer el vínculo afectivo • Informar a padres y/o cuidadores de la importancia de la vacunación y una buena alimentación • Informar a padres y/o cuidadores de la importancia de la higiene, salud bucal, riesgos de accidentes en el hogar, derechos de los niños • Promover la estimulación psicomotriz, de aptitudes intelectuales; prevención de discapacidades, ayudas técnicas, participación derechos de los niños y sexualidad saludable Atención Integral Enfermedades de la Infancia (AIEPI) Normas PAI Guía para la atención Oftalmológica Infantil Normas y procedimientos de atención en Salud Bucal. • Promover la alimentación saludable • Generar mecanismos de motivación para que acuda a los controles en la unidad operativa • Comunicar a los padres y/o cuidadores acerca de variaciones benignas y comunes en el desarrollo del niño/a así como en el salud satisfactoria del niño/a • Promover las escuelas saludables • Promover la salud bucal • Promoción de los derechos de los niños • Fomentar espacios saludables Riesgo Biológico: a) Malnutrición, por defecto o por exceso b) Antecedentes de enfermedad prevalentes de la infancia c) Antecedentes de enfermedad crónica en el niño/a d) Enfermedades diarreicas y respiratorias frecuentes en el niño/a e) Alimentación no saludable f) Niños con esquemas incompletos de vacunas g) Niños que no acuden a control de salud Riesgo socio - económico: a) Muerte evitable b) Pobreza c) Madre adolescente d) Madre soltera e) Embarazo no deseado f) Baja escolaridad de padres o cuidadores g) Violencia intrafamiliar, maltrato infantil h) Consumo de alcohol y otras drogas i) Hábito de fumar o fumador pasivo j) Riesgo de accidentes k) Desempleo l) Hacinamiento m) Prevención, detección y manejo de maltrato: físico, sicológico, sexual n) Otros que el equipo de salud considere
- 142. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 142 Ministerio de Salud Pública Riesgo Ambiental a) Condiciones ambientales insalubres, marginales y poco seguras b) Animales dentro de la vivienda c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Control de salud: Evaluar el desarrollo físico (valoración nutricional), y neuromuscular, psicomotriz y emocional del niño en relación con su edad. Salud bucal, agudeza visual, auditiva, neurosensorial y tamizaje de patologías prevalente • Cumplir con el esquema de vacunación DT y SRP segunda dosis y varicela hasta terminar las cohortes de edad (solo en campaña) • • problemas médicos adquiridos • Prevención de la caries • Salud mental. Detección precoz de problemas en las habilidades escolares; trastornos afectivos, emocionales. Prevención de maltrato: físico, psicológico y sexual • Detección temprana de problemas sensoriales (visión, audición) Detección, prevención y consejería de ITS y VIH/SIDA • Desnutrición.- suplemento de micronutrientes, según metas en grupos de edad • Prevenir riesgos de accidentes en el hogar y la escuela. • Prevención de discapacidades y uso de ayudas técnicas PRESTACIONES DE RECUPERACIÓN Atención de la patología más frecuente en niños (normal o complicado) incluyendo la entrega de ayudas técnicas: • Diagnóstico y tratamiento de enfermedades prevalentes de la infancia • Diagnóstico y tratamiento de enfermedades de la región, provincia • discapacidad • Diagnóstico y tratamiento de Infecciones respiratorias agudas, enfermedades diarreicas agudas y parasitosis, enfermedades infecciosas y transmisibles • Diagnóstico, tratamiento y manejo de retardo de crecimiento Diagnóstico, tratamiento y manejo de malformación congénita • Recuperación de trastornos de la agudeza visual en niños (estrabismo y catarata) • Diagnóstico y tratamiento de problemas de salud mental. Problemas de habilidades escolares, trastornos afectivos, emocionales; maltrato infantil • Diagnóstico y tratamiento de discapacidades • Diagnóstico y manejo de lesiones traumáticas y de tejidos blandos (curación y suturas) • Diagnóstico y tratamiento y/o estabilización de esguinces, luxaciones y fracturas de extremidades. • Diagnóstico y tratamiento de emergencias médicas • Otras Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 143. ANEXOS Ministerio de Salud Pública 143 PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención • Actividades de psicorehabilitación basadas en la comunidad • Discapacidades y ayudas técnicas VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias captadas con riesgos • • Niños con esquemas incompleto de vacunas • Niños que no acuden a control de salud • Niños de familias en riesgo • Seguimiento de niños con problemas de salud según la edad, cuidados paliativos, entre otras • Otros determinados por el equipo de salud CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES Adolescentes 10 a 19 años: Referirse a: Normas y procedimientos de atención para la atención integral de Salud de Adolescentes. Protocolo de atención integral a adolescentes. Normas PAI Normas y procedimientos de atención en Salud Bucal. PRESTACIONES DE PROMOCIÓN Información educación a padres, adolescentes o cuidadores • adolescente, fortalecer el vínculo afectivo • Información educación sobre: Nutrición, higiene, sedentarismo, salud bucal, riesgos de accidentes en el escuela, comunidad, violencia, derechos, salud sexual y reproductiva, alcoholismo, drogas, tabaquismo, culturas urbanas y juveniles • Promover crecimiento y desarrollo • Promoción de salud sexual y reproductiva, salud mental, salud bucal • Procesos identitarios en adolescentes y jóvenes, asi como de • Fomentar espacios saludables, recreativos, con otras instituciones • Generar mecanismos de motivación para que acuda a los controles en la unidad operativa • Comunicar a los padres y/o cuidadores acerca de variaciones benignas y comunes en el desarrollo del niño/a así como en el salud satisfactoria del niño/a Riesgo Biológico: a) Malnutrición, por defecto o por exceso b) Antecedentes de enfermedad prevalentes de la infancia c) Antecedentes de enfermedad crónica en el/la adolescente d) Alimentación no saludable e) Inicio de precoz de relaciones sexuales f) Tos más de 14 días, TB Riesgo socio - económico: a) Muerte evitable b) Pobreza c) Discapacidad
- 144. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 144 Ministerio de Salud Pública d) Embarazo en adolescente e) Embarazo no deseado f) Deserción escolar g) Madre soltera h) Baja escolaridad de padres o cuidadores i) Violencia intrafamiliar, maltrato infantil j) Consumo de alcohol y otras drogas k) Hábito de fumar o fumador pasivo l) Riesgo de accidentes m) Desempleo n) Hacinamiento o) Prevención, detección y manejo de maltrato: físico, sicológico, sexual p) Trastornos de depresión, de la conducta alimentaria (anorexia y bulimia nerviosa) intento de suicidio, violencia q) Otros que el equipo de salud considere Riesgo Ambiental a) Condiciones ambientales insalubres, marginales y poco seguras b) Animales dentro de la vivienda c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Control de salud: Evaluar el desarrollo físico (valoración nutricional), psicomotriz y emocional del adolescente en relación con su edad • Vacunación: Hepatitis B y varicela hasta terminar las cohortes de edad • Atención: Crecimiento y desarrollo, atención en salud sexual y reproductiva, salud mental, salud bucal • Atención preventiva de adolescentes en riesgo • Malnutrición: obesidad • Sicosociales: depresión, consumo de sustancias, trastornos de la conducta alimentaria (anorexia y bulimia nerviosa) intento de suicidio, violencia • Infecciones de transmisión sexual, embarazo adolescente • Tuberculosis (tos por más de 15 días) • Inactividad física • Discapacidad • De la deficiencia y/o discapacidad • Evaluar el bienestar del adolescente e identificar anomalías congénitas o problemas médicos adquiridos • Prevención de la caries • Salud mental. Detección de problemas de violencia, aprendizaje, afectivos, emocionales; trastornos de la alimentación; consumo de alcohol y otras drogas; prácticas sexuales de riesgo, embarazos no planificados • Detección temprana de problemas sensoriales (visión, audición) Detección, prevención y consejería de ITS y VIH/SIDA Desnutrición.- suplemento de micronutrientes, según metas en grupos de edad Prevenir riesgos de accidentes en el hogar • Prevención de discapacidades, uso de ayudas técnicas Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 145. ANEXOS Ministerio de Salud Pública 145 PRESTACIONES DE RECUPERACIÓN Atención de la patología más frecuente en adolescentes (normal o complicado), incluyendo la entrega de ayudas técnicas y cuidados paleativos: • Diagnóstico y tratamiento de enfermedades prevalentes de la adolescencia • Diagnóstico y tratamiento de enfermedades de la región, provincia • discapacidad • Diagnóstico y tratamiento de Infecciones respiratorias agudas, enfermedades diarreicas agudas y parasitosis, enfermedades infecciosas y transmisibles • Diagnóstico, tratamiento y manejo de retardo de crecimiento • Diagnóstico, tratamiento y manejo de malformación congénita • Recuperación de trastornos de la agudeza visual en adolescentes (estrabismo y catarata) • Diagnóstico y tratamiento de problemas de salud mental. Trastornos afectivos, emocionales, de la alimentación; violencia; problemas de aprendizaje • Diagnóstico y tratamiento de discapacidades • Diagnóstico y manejo de lesiones traumáticas y de tejidos blandos (curación y suturas) • Diagnóstico y tratamiento y/o estabilización de esguinces, luxaciones y fracturas de extremidades • Diagnóstico y tratamiento de emergencias médicas • Otras PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención • Actividades de psicorehabilitación basadas en la comunidad. • Discapacidades y ayudas técnicas VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias captadas con riesgos • • Seguimiento de problemas de salud o discapacidad • Adolescentes con esquemas incompletos de vacuna • Cuidados paliativos a niños en etapa terminal de la vida • Otros determinados por el equipo de salud CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES PRESTACIONES DE PROMOCIÓN • Información educación • Nutrición • Salud bucal • Buen trato • Derechos • Salud sexual y reproductiva • Salud mental culturas urbanas y juveniles
- 146. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 146 Ministerio de Salud Pública Adulto de 20 a 64 años: Referirse a: Normas del Programa de Salud Preventiva del Adulto 20 a 64 años Normas PAI Normas y Procedimientos de Atención en Salud Bucal. • Participación social y exigencia de derechos • Discapacidad y ayudas técnicas Riesgo Biológico: a) Malnutrición, por defecto o por exceso b) Antecedentes patológicos familiares de enfermedad crónicas c) Alimentación no saludable d) Relaciones sexuales no seguras e) Tos más de 14 días, TB f) Riesgos cardiovascular g) Riesgos metabólicos h) Detección oportuna de cáncer: cérvico-uterino, mama i) Detección oportuna de cáncer de próstata j) Salud bucal Riesgo Socio- económico: a) Muerte evitable b) Pobreza c) Discapacidad d) Embarazo en adolescente e) Embarazo no deseado f) Deserción escolar g) Madre soltera h) Baja escolaridad i) Violencia intrafamiliar, maltrato infantil j) Consumo de alcohol y otras drogas k) Hábito de fumar o fumador pasivo l) Riesgo de accidentes m) Desempleo n) Hacinamiento o) Prevención, detección y manejo de maltrato: físico, sicológico, sexual p) Trastornos psicosociales: depresión, consumo de sustancias psicoactivas, trastornos de la conducta alimentaria (anorexia y bulimia nerviosa), intento de suicidio, violencia. Trastornos emocionales, afectivos. Deterioro mental y cognitivo q) Otros que el equipo de salud considere Riesgo Ambiental a) Condiciones ambientales insalubres, marginales y poco seguras. b) Animales dentro de la vivienda. c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Atención salud preventiva en adulto: Riesgos cardiovascular, Riesgos metabólicos, detección oportuna de cáncer: cérvico- uterino, mama, malnutrición: obesidad, sicosociales: depresión, consumo de sustancias psicoactivas, trastornos de la conducta alimentaria (anorexia y bulimia nerviosa) intento de suicidio, violencia, Infecciones de transmisión sexual, tuberculosis (tos por más de 15 días) Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 147. ANEXOS Ministerio de Salud Pública 147 • Salud Bucal, Prevención de la caries • • • Vacunación: DT embarazadas y MEF en áreas de alto riesgo. • Atención preventiva del adulto en riesgo: • Malnutrición: obesidad • Salud mental: trastornos afectivos, emocionales, cognitivos; consumo de sustancias, trastornos de la conducta alimentaria (anorexia y bulimia nerviosa) intento de suicidio, violencia, trastornos cognitivos • Inactividad física • Discapacidad • • problemas médicos adquiridos • Detección oportuna de problemas sensoriales (visión, audición) • Detección, prevención y consejería de ITS y VIH/SIDA • Desnutrición.- suplemento de micronutrientes, según metas en grupos de edad • Prevenir riesgos de accidentes en el hogar • Prevención de discapacidades y uso de ayudas técnicas PRESTACIONES DE RECUPERACIÓN Atención de las patologías más frecuente: Diabetes, hipertensión, enfermedad isquémica cardíaca, enfermedad renal, cerebro- vascular, neoplasias, tuberculosis, infecciones de transmisión sexual, metaxémicas, depresión, ansiedad, problemas cognitivos, discapacidades y cuidados paliativos en la etapa terminal de la vida PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención • Actividades de psicorehabilitación basadas en la comunidad, discapacidades y ayudas técnicas VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias captadas con riesgos • • Seguimiento de problemas de salud mental, discapacidad grave y cuidados paliativos. • Otros determinados por el equipo de salud CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES Adulto mayor > 65 años: Referirse a: Normas y protocolos de atención integral del Adulto Mayor mayores de 65 años PRESTACIONES DE PROMOCIÓN Información educación a miembros de la familia ( cuidadores) • Nutrición • Salud bucal • Buen trato • Salud Mental • Salud sexual • Envejecimiento activo • Participación social y exigencia de derechos • Discapacidad • Fomentar espacios saludables, recreativos, con otras instituciones
- 148. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 148 Ministerio de Salud Pública Normas PAI Normas y procedimientos de atención en Salud Bucal. Riesgo Biológico: a) Malnutrición, por defecto o por exceso b) Enfermedades crónicas. degenerativa c) Alimentación no saludable d) Accidentes propios de la edad e) Tos más de 14 días, TB f) Demencia senil Riesgo Socio- económico: a) Muerte evitable b) Pobreza c) Discapacidad d) Desempleo e) Violencia intrafamiliar f) Soledad y/o abandono g) Consumo de alcohol o drogas h) Hábito de fumar o fumador pasivo i) Riesgo de accidentes. j) Hacinamiento k) Prevención, detección y manejo de maltrato: físico, sicológico, sexual l) Trastornos de depresión, intento de suicidio, violencia m) Deterioro mental y cognitivo n) Otros que el equipo de salud considere Riesgo Ambiental f) Condiciones ambientales insalubres, marginales y poco seguras g) Animales dentro de la vivienda h) Agua insegura i) Contaminación j) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Valoración Geriátrica Integral • y cognitivo • Valoración precoz y diagnóstico de la fragilidad • Dependencia funcional • Salud bucal • Violencia, consumo de alcohol y tabaquismo • en campañas anuales • Prevención, detección y manejo de violencia, maltrato y discapacidad PRESTACIONES DE RECUPERACIÓN • Atención de la patología más frecuente • Síndromes geriátricos • Prevención y diagnóstico de problemas visuales, auditivos (detección de catarata, retinopatía diabética), motrices, y otras discapacidades • Depresión, ansiedad • Cuidados paliativos en etapa terminal de la vida Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 149. ANEXOS Ministerio de Salud Pública 149 PRESTACIONES DE REHABILITACIÓN Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención Actividades de psico rehabilitación basadas en la comunidad Discapacidades y ayudas técnicas VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias captadas con riesgos • • Seguimiento de problemas de salud, discapacidad grave, salud mental y cuidados paliativos • Atención en casos de postración o discapacidad, y cuidados paliativos • Otros determinados por el equipo de salud CICLO DE VIDA CONJUNTO DE PRESTACIONES INTEGRALES Embarazadas Referirse a: Normas y protocolos materno Normas PAI Normas y procedimientos de atención en Salud Bucal. PRESTACIONES DE PROMOCIÓN Información educación a embarazada y su pareja • Lactancia materna • Cuidado del recién nacido • Salud bucal • Buen trato • Salud mental • Fortalecimiento de vínculo afectivo con el recién nacido • Preparación al parto • Participación social y exigencia de derechos • Promover el parto institucional • Promover preparación para el parto Riesgo Biológico: a) Riesgos en el primer trimestre de embarazo b) Riesgos en el segundo trimestre de embarazo c) Riesgos en el tercer trimestre de embarazo Riesgo Socio - económico: a) Muerte evitable b) Pobreza c) Discapacidad d) Desempleo e) Violencia intrafamiliar f) Soledad y/o abandono g) Consumo de alcohol y otras drogas h) Hábito de fumar o fumador pasivo i) Riesgo de accidentes j) Hacinamiento k) Prevención, detección y manejo de maltrato: físico, sicológico y sexual.
- 150. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 150 Ministerio de Salud Pública l) Trastornos de depresión, intento de suicidio y violencia m) Deterioro mental y cognitivo n) Otros que el equipo de salud considere Riesgo Ambiental a) Condiciones ambientales insalubres, marginales y poco seguras b) Animales dentro de la vivienda c) Agua insegura d) Contaminación e) Mal manejo de desechos PRESTACIONES DE PREVENCIÓN • Control prenatal: evaluación estado nutricional, salud bucal y tamizaje de patologías prevalente. • Consejería genética • Vacunación: DT embarazadas • Prevención, detección y manejo de violencia y maltrato, drogodependencia. • Trastornos afectivos y emocionales • Prevención de embarazadas que no acuden a control (visitas domiciliarias) • Atención de postparto (visitas domiciliarias) • Seguimiento de problemas de salud (visitas domiciliarias) • Captación de embarazadas en puerperio • Parto domiciliario PRESTACIONES DE RECUPERACIÓN Atención de la patología más frecuente en embarazadas • En el parto • En el postparto • Enfermedades perinatales • Ansiedad, depresión leve • Atención de parto PRESTACIONES DE REHABILITACIÓN • Actividades de rehabilitación de fracturas o esguinces en el primer nivel de atención • Actividades de psicorehabilitación basadas en la comunidad • Discapacidades y ayudas técnicas VISITA DOMICILIARIA: • Diagnóstico y seguimiento de pacientes y familias captadas con riesgos • • Embarazadas que no acuden a control • Seguimiento de problemas de salud • Captación de embarazadas en puerperio • Parto domiciliario otros determinados por el equipo de salud Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 151. ANEXOS Ministerio de Salud Pública 151 Atención a la comunidad COMUNIDAD CONJUNTO DE PRESTACIONES INTEGRALES Referirse a: Sistemas de Vigilancia Epidemiológica Guía de elaboración de proyectos: Manual de capacitación del subproceso de epidemiología. Conformación Redes Sociales Locales de Salud Plan de salud Elaboración y ejecución de proyectos Promoción Incorporación progresiva y sistemática de la población al ejercicio físico: se iniciará con clubes de adultos mayores, de hipertensos, diabéticos, embarazadas y puérperas, posteriormente en lugares de trabajo, escuelas, etc Realizar actividades educativas que contribuyan a disminuir los factores hipertensión arterial, diabetes mellitus, cardiopatía isquémica, accidente vascular encefálico, cáncer, sedentarismo, malos hábitos alimentarios, hábito de fumar, violencia, maltrato infantil, consumo excesivo de alcohol Promover acciones para controlar los riesgos de accidente en el domicilio, escuelas, lugares de trabajo, lugares públicos y del tránsito. Educar a la población en la importancia y la responsabilidad sobre: la vacunación, diagnóstico precoz del cáncer: cérvico-uterino, mamas; higiene bucal y la atención estomatológica periódica; control de los niños y la vigilancia de su desarrollo, de su proceso de aprendizaje, del lenguaje; control de las madres embarazadas y riesgos, cuidado del recién nacido; atención preventiva del adulto, lactancia materna, cómo evitar enfermedades transmisibles, respiratorias, digestivas, entre otras enfatizando en infecciones respiratorias agudas, enfermedades diarreicas agudas, tuberculosis, infecciones de transmisión sexual familiar, embarazo en adolescentes, higiene personal y cuidado ambiental, alcoholismo y otras drogas y sus efectos Discapacidad y cuidados paliativos Vigilancia de calidad de agua, vigilancia de eliminación de desechos sólidos, vigilancia de excretas, vigilancia de plaguicidas, vigilancia y control de vectores, vigilancia comunitaria de violencia, maltrato, drogas y alcohol Entornos saludables Para la construcción social de las estrategias comunitarias en el marco del Modelo de Atención Integral de Salud es necesario construir lineamientos técnicos para la generación de comunidades y entornos saludables a través de guías metodológicas que contienen mecanismos de abogacía, negociación y herramientas de participación comunitaria Las estrategias a trabajar en esta dimensión son las siguientes: Distritos saludables: Ejecución a cargo de los distritos de salud Comunidades saludables: Ejecución a cargo de las unidades operativas y los equipos integrales de salud
- 152. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 152 Ministerio de Salud Pública Desarrollo comunitario: Concertación local para la salud (construcción de espacios de diálogo sobre los determinantes de salud y las estrategias a desarrollar) Educación para la salud y participación social Trabajo con agentes comunitarios Escuelas promotoras de salud Sistema de vigilancia comunitaria en salud Salud ambiental Vigilancia y control de riesgos Distritos Saludables Distritos saludables es una estrategia que implica el esfuerzo de coordinación entre el sistema de salud y los gobiernos locales para promover entornos saludables a través de la generación de políticas públicas saludables que propicien la participación ciudadana, el sobre los determinantes de la salud. Convocatoria y sensibilización • • Desarrollo de capacidades locales (talleres de capacitación, análisis de resultados) • • Capacitación a gobiernos locales (análisis de resultados) • Organización (establecer un comité intersectorial, directorio institución, se obtiene del mapeo de actores) • • Ejecución (trabajar en forma coordinada, promover políticas públicas) • Seguimiento y Evaluación (cronograma de reuniones que permita revisar información Comunidades Saludables Es el desarrollo local, de actividades dirigidas a fomentar el cuidado de la comunidad. • Desarrollo comunitario: Fomenta localmente la participación de los ciudadanos en corresponsabilidad de acciones para los cuidados de la salud. A través de esta estrategia se desarrolla el Plan Local de Salud. Las actividades principales: • Conformación de equipos de los Consejos Parroquiales de Salud, con participación de las autoridades e instituciones locales de la comunidad, autoridades del establecimiento de salud y representaciones de la sociedad civil. • Elaboración de análisis comunitario de salud (utiliza el ASIS) • Elaboración anual del Plan Local de Salud periódica del riesgo comunal • Elaboración, negociación y ejecución de proyectos • • Concertación local para la salud: La concertación local para la salud es el espacio de alianzas interinstitucionales e intersectoríales, con la participación activa y organizada de la comunidad, para formular y ejecutar políticas locales para el desarrollo comunitario, el control social, el ejercicio de la ciudadanía y sus derechos. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 153. ANEXOS Ministerio de Salud Pública 153 Las actividades principales son: • Concertación local e Interinstitucional para la salud • Plan de Trabajo • Trabajo con recursos de la comunidad • Está basado en el trabajo colaborativo de miembros de la comunidad. Requiere que el personal de salud promocione su organización, los capacite e incorpore a las acciones de salud La integración de los recursos de la comunidad implica seguimiento y evaluación de los resultados. El trabajo de los recursos de la comunidad puede expresarse de diversas formas: • Recuperación y aprovechamiento de los conocimientos y capacidades de las comunidades • Acompañamiento y participación en la elaboración de los diagnósticos y en la planificación de las acciones de salud a desarrollarse • Colaboración en acciones específicas de las Estrategias Sanitarias (inmunizaciones, seguimiento de casos de tuberculosis, control vectorial, detección de casos de malaria, veedurías, etc) • El Sistema de Vigilancia Comunal está basado en el trabajo de los recursos de la comunidad, sin embargo, para fines metodológicos su concepto y procesos se desarrollarán en las estrategias de VIGILANCIA EPIDEMIOLÓGICA. Revisar el documento de Epidemiología y la Dirección Nacional de Gestión de Riesgos del MSP Ecuador • Las actividades a realizar son: • Selección, capacitación, educación continua, seguimiento de recursos de la comunidad • Implementación con materiales, equipos e insumos Actividades odontológicas
- 154. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 154 Ministerio de Salud Pública Trabajo comunitario: Sensibiliza a actores sociales: sociedad civil y Gobierno local: Socializa “El Modelo de Atención Integral de Salud” Análisis de la situación de salud Participación social y comunitaria en la localidad: para la elaboración de la programación local y participativa con la participación activa de todos los actores sociales de la comunidad Evaluación del medio físico y ambientes humanos Detección y seguimiento de personas en ambientes de riesgo Atención básica de adultos mayores enfermos y deficientes Detección, captación, referencia y seguimiento grupos de riesgo (niños y jóvenes en situación de callejización, adolescentes embarazadas, personas con conductas de riesgo, adultos mayores en riesgo, etc Detección de niños/niñas, jóvenes y adultos con deficiencias o discapacidades Detección seguimiento y/o referencia de casos de maltrato y violencia intrafamiliar Promoción y organización de la salud para grupos específicos, como el caso de las personas con discapacidades, comisiones de alimentación e higiene Detección de medios de comunicación colectiva locales Promover la creación de áreas y ambientes saludables para adolescentes y adultos mayores Promover la creación de áreas comunitarias para rehabilitación básica y orientación de la familia y la persona con discapacidad Investigación sobre la morbilidad y mortalidad, morbideficiencia y las situaciones sociales de riesgo de la población Promoción y educación para la salud y para las actividades de rehabilitación con tecnología simplificada Vigilancia de la morbideficiencia a través de la detección temprana de deficiencias Vigilancia de muertes infantiles y maternas Promoción de la participación social y comunitaria: (movilización de la comunidad en torno a temas de salud) Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 155. ANEXOS Ministerio de Salud Pública 155 FUNCIONES, ACTIVIDADES PARA EL ODONTÓLOGO DEL EQUIPO INTEGRAL DE SALUD44 El Plan de Salud Bucal, dentro del nuevo Modelo de Atención Integral de Salud, Intercultural Fa- miliar y Comunitaria, tiene un enfoque en la Promoción y Prevención, estableciendo un adecuado equilibrio con los componentes curativo y restaurativo, y una relación de complemento con la aten- - jorar la calidad de salud y vida, eliminando las disparidades sanitarias y facilitando la colaboración entre las personas, profesionales de salud, comunidades y de todos los niveles de la sociedad. La salud bucal está dirigida a la familia y a la comunidad con atención directa a los miembros más vulnerables, además está basada en el principio de atención de calidad y de ser accesible a todos. Las intervenciones tienen énfasis en la educación de la salud bucal, la prevención y el control de la morbilidad de las principales patologías en especial de la caries dental. Para que este Plan alcance sus objetivos, es fundamental promover que la comunidad se com- prometa con este, entendiendo su importancia como parte integrante y activa del proceso social, económico y cultural enfocando a la salud bucal dentro del concepto de mejorar la salud general. La salud bucal está relacionada directamente a los problemas sociales de las comunidades. La participación e integración de las comunidades es fundamental. Los principios básicos de la atención primaria son tomados en cuenta en los programas de salud bucal colectivos, para que se obtengan soluciones durables con la participación de la comunidad y la cooperación e integración multisectorial. Tomar estas medidas evitará que los esfuerzos se transformen en La cobertura del Plan será creciente y apoya la intersectorialidad y a la red de servicios de salud bucal. La gestión del Plan es descentralizada y de responsabilidad compartida, la gerencia debe ser participativa como garantía de adecuación del Modelo de Atención a las necesidades del entorno. Los servicios de salud bucal se deben prestar en los establecimientos de salud y en la comunidad apoyados por el equipo básico de salud EBAS. Para el control de la calidad de los servicios odontológicos y la práctica profesional se realizará de manera periódica una medición de desempeño para tener un diagnóstico operativo de las áreas y fortalecer la infraestructura, capacidades humanas y equipamiento necesario para su buen desempeño, de esta manera se podrá conseguir un mejoramiento continuo de la calidad en salud bucal. El odontólogo operativo es el que brinda al individuo sano o enfermo para la promoción, prevención, recuperación y rehabilitación de la salud bucal y atención de emergencias. El odontólogo debe cumplir con las medidas de bioseguridad y principios de epidemiología. 44 Elaborado por Equipo de Normatización de Salud Bucal 2009 – 2010 - 2011
- 156. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 156 Ministerio de Salud Pública ACTIVIDADES EXTRAMURAL EN LA CONSULTA Promoción de la salud bucal: • Diagnóstico de hábitos y comportamientos saludables en salud bucal dentro de la familia • Comunicación, educación y consejería a las madres, o representantes de la familia en: • Importancia de la lactancia materna • Seguridad alimentaria: nutrición, micronutrientes y dieta no cariogénica • Hábitos saludables en salud bucal: limpieza de dientes y encias, técnica de cepillado, control de placa bacteriana, utilización del hilo dental. • Otros de acuerdo a la necesidad Sus funciones son: • Elaborar la programación local en su unidad operativa de acuerdo a lo que establece el modelo de atención vigente para los diferentes ciclos de vida y dar a conocer al Director de la unidad operativa y al odontólogo del área • Ejecutar el Programa Nacional de Salud Bucal, según las normas del primer nivel atención • Ser el responsable del registro del sistema de información, la recolección y análisis de los datos de las actividades odontológicas cumplidas y presentar el informe al nivel superior • Responsabilizarse de la conservación y mantenimiento del equipo, instrumental y biomateriales entregados y solicitar oportunamente su reposición • Coordinar con los directores de las escuelas, personal docente, padres de familia y líderes comunitarios, para la ejecución del programa de salud bucal en escolares • Concurrir obligatoriamente a las reuniones técnico administrativas convocadas por los niveles jerárquicos superiores • Supervisar al personal auxiliar odontológico asignado a la unidad operativa • Coordinar las actividades con los demás miembros del equipo de salud • Cumplir con las demás actividades relacionadas a su cargo que por ley y reglamento le fueren asignadas por sus superiores Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 157. ANEXOS Ministerio de Salud Pública 157 Prevención de las principales patologías: • Detección de placa bacteriana y enseñanza de técnica de cepillado • Aplicación de sellantes (si cuenta con las facilidades necesarias de equipamiento y bioseguridad) • Aplicación de flúor gel acidulado al 2% apli- cación de flúor laca Aplicación de la técnica ART ( técnica de res- tauración atraumática) si cuenta con las facili- dades necesarias de equipamiento y biosegu- ridad Referencia: El odontólogo del Equipo Básico de Salud, debe referir al servicio odontológico, a toda persona que necesite tratamiento. 1 frasco 80 1 hora por niño 3 calzas 15 min por pieza PARA TRABAJO EXTRAMURAL INSTRUMENTAL: • Espejos bucales • Exploradores • Pinza para algodón • Cucharetas: pequeñas, medianas y grandes • Hatchet • Caver • Diamante NOTA: Cada odontólogo deberá contar con 8 equipos BIOMATERIALES: • Ionómero de vidrio • Flúor gel acidulado al 2% • Flúor laca INSUMOS: • Guantes • Mascarillas • Gorro • Rollos de algodón • Algodón en rama • Vaselina • Papel articular • Cubetas desechables • Papel toalla • Fundas para basura • Mandil NOTA: La cantidad de biomateriales e insumos requeridos por cada odontólogo dependerá del número de pacientes a ser atendidos. En relación a los aspectos técnicos de la Norma, referirse a las normas y protocolos de salud bucal para del primer nivel de atención. PROTOCOLOS DE PREVENCIÓN DE LAS PRINCIPALES PATOLOGÍAS BUCO DENTALES CEPILLADO DENTAL Definición Es la forma mecánica de eliminación de placa bacteriana y restos alimenticios. La duración aproximada de un cepillado no debe ser menor de cinco minutos, que es lo que aproximadamente llevaría hacer ese recorrido por todas las superficies de los dientes y de la lengua.
- 158. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 158 Ministerio de Salud Pública Procedimiento: • Cepille los dientes anteriores colocando las cerdas sobre la encía en un ángulo de 45 grados. • rotatorio de adelante hacia atrás. Mueva el cepillo al próximo grupo de 2 ó 3 dientes y repita la operación • encía. Para el cepillado de los molares, cepille suavemente con un movimiento circular al • Incline el cepillo verticalmente detrás de los dientes frontales. Haga varios movimientos de arriba hacia abajo usando la parte delantera del cepillo • hacia atrás • Cepille la lengua de adelante hacia atrás para eliminar las bacterias que producen el mal aliento Indicaciones Es importante que no se humedezca el cepillo para no crear espuma, lo que nos impediría ver con claridad. Como norma general, la cantidad de pasta dental a utilizar debe ser la del tamaño de la uña del dedo meñique del niño/a o del tamaño de una lenteja Recomendaciones Los cepillos deben guardarse secos y limpios, recambiarse aproximadamente cada tres meses y no se deben compartir. La placa horas tras su eliminación, por lo que los dientes deben cepillarse al menos una o dos veces al día. Lo ideal es que se realice el cepillado después de cada comida, aunque se recomienda que el cepillado más minucioso se realice por la noche antes de acostarse UTILIZACIÓN DEL HILO DENTAL La utilización correcta del hilo dental previene la formación de caries interproximales (entre los dientes) y las enfermedades periodontales, principales problemas de salud bucal de la población, los dientes y encías permanecerán sanos, porque el hilo dental permite acceder a zonas donde el cepillo de dientes no alcanza Procedimiento: • Enrolle 20 centímetros de hilo dental alrededor del dedo medio de cada mano • Mantenga estirado 2 a 3 centímetros de hilo entre los dedos. Use los dedos índices para • Guíe suavemente el hilo dental entre los dientes usando un movimiento de “zig-zag”. Introduzca cuidadosamente el hilo entre los dientes y alrededor del diente • de la encía • Después de pasarlo por todos los dientes, enjuagar vigorosamente la boca para eliminar la placa y los residuos de los espacios interdentales Indicaciones La limpieza con el hilo dental en los niños/as debe ser realizada por la madre o responsable del niño que esté debidamente adiestrado para que pueda insertar el hilo dental sin lesionar la papila interdentaria. El hilo dental que se utilice para la limpieza dental debe ser sin cera deslizante Con el empleo del hilo dental y de un enjuague bucal (colutorios) se Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 159. ANEXOS Ministerio de Salud Pública 159 TOPICACIÓN CON FLÚOR de caries. El tratamiento es fácil de implementar y no tiene efectos secundarios conocidos, ni agresivos Procedimiento: • • • • Aislar los dientes con rollos de algodón y secar con la jeringa de aire para obtener un campo • Insertar la cubeta en la boca por 4 minutos, presionándola contra los dientes, para asegurar el cubrimiento de los espacios interproximales y se le pide al paciente que cierre la boca • Finalmente solicitar al paciente que incline la cabeza hacia abajo para retirar la cubeta bucal. Indicaciones Indicar al paciente no ingerir alimentos ni bebidas al menos por una hora Recomendaciones 2.3% a partir de los 6 años de edad, ya que el mismo actúa como un recubrimiento para evitar posibles lesiones cariosas. Su uso es principalmente importante para la prevención de las caries en niños durante la visita periódica. La frecuencia recomendada es de dos aplicaciones anuales, considerándose que cada aplicación supone un aporte de unos 5ml. APLICACIÓN DE SELLANTES (TÉCNICA ART) NO INVASIVA y efectiva Procedimiento: • Diagnóstico clínico de la pieza a sellar • Control oclusal • Aislamiento relativo (rollos de algodón) • Remoción de la placa y restos alimentarios en las partes más profundas de las fosas y • algodón • mismo líquido del ionómero de vidrio
- 160. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 160 Ministerio de Salud Pública • Lavar la superficie con torundas de algodón embebidas en agua y secar con torundas de algodón • Aplicar el ionómero de vidrio en cantidades pequeñas en fosas y fisuras • Colocar una pequeña capa aislante (vaselina) y aplicar la técnica de digito-presión en las fosas y fisuras de la pieza a sellar • Remover el exceso de material una vez que este se ha semi-endurecido • Realizar el control de la oclusión • Aplicar una capa extra de aislante (vaselina) Indicaciones Indicar al paciente no ingerir alimentos ni bebidas al menos por una hora Contraindicaciones Hipersensibilidad al cemento de ionómero de vidrio EDUCACIÓN EN HIGIENE BUCAL Definición Es altamente comprobado el beneficio que tiene la educación y prevención para evitar la aparición de patologías bucales, en estos protocolos se indicará cuales son las más recomendables para ser utilizados tanto en la casa como en el consultorio BEBÉS (0 meses a 2 años) Abarca el inicio aproximado de la erupción dental hasta la erupción completa de la dentición temporal Cuidados en casa. Recomendar a la madre o responsable del niño: • Explicar que con la erupción de los primeros dientes, la alimentación nocturna (tanto leche materna o de biberón) debe disminuir • Recomendar que a partir de esta etapa el niño siempre debe dormir con la boca limpia, que debe realizarle la higiene después del último alimento, esto con el propósito de evitar el desarrollo de la caries por alimentación nocturna o de “biberón” • La madre o responsable del niño deberá realizar la higiene en la mañana y antes de dormir (2 veces al día) sólo con gasa o una tela suave embebida en agua hervida tibia Se podrá utilizar cepillo de dientes cuando los molares ya estén presentes Cuidados en consultorio. En la primera cita el profesional odontólogo indica todos los cuidados arriba mencionados • Realizar la demostración práctica a la madre o responsable del niño luego evalúa en citas posteriores la efectividad de sus cuidados del bebé • En cada consulta se realizará la higiene bucal del bebé con gasa o el propio cepillo del paciente si ya tiene los molares presentes • Con criterio de riesgo se realizarán topicaciones de flúor Recomendaciones Las consultas odontológicas serán trimestrales, o mensuales en caso de alto riesgo de caries EDUCACIÓN EN HIGIENE BUCAL Definición Es altamente comprobado el beneficio que tiene la educación y prevención para evitar la aparición de patologías bucales, en estos protocolos se indicará cuales son las más recomendables para ser utilizados tanto en la casa como en el consultorio NIÑOS PRE-ESCOLARES (3 a 5 años de edad) Cuidados en casa: El cepillado dental es responsabilidad ABSOLUTA DE LOS PADRES. A partir de los 3 años se recomienda a los padres o responsables del niño/a el uso de pasta dental Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 161. ANEXOS Ministerio de Salud Pública 161 con flúor (de no más de 500 ppm) en una cantidad aproximada a un grano de lenteja (0.15g) en los dos cepillados, tanto en la mañana como en la noche Cuidados en consultorio: El odontólogo podrá cepillar los dientes con cepillo en motor de baja velocidad, sin utilizar pastas que contengan flúor, solo con agua limpia Control y mantenimiento Semestral: control de dieta EDUCACIÓN EN HIGIENE BUCAL Definición Es altamente comprobado el beneficio que tiene la educación y prevención para evitar la aparición de patologías bucales, en estos protocolos se indicará cuáles son las más recomendables para ser utilizados tanto en la casa como en el consultorio ESCOLARES (6 a 14 años) Cuidados en casa: A partir de los 6 años se dejará que el niño/a se cepille sus dientes solo/a, siempre abarcando todos sus dientes con la respectiva supervisión de los padres, no es necesaria una técnica sofisticada. Se recomienda el control de los padres. Uso de hilo dental A partir de los 10 años ya puede utilizar la pasta dental de adulto (que contiene 1000 ppm) Cuidados en consultorio: • Profilaxis con o sin pasta fluorada, utilizando baja velocidad • Asesoría de la técnica de cepillado • Se indicará y demostrará prácticamente el uso del hilo dental • Con criterio de riesgo se realizará topicaciones de flúor • Con criterio de riesgo se podrá realizar topicaciones de flúor o aplicación de flúor gel con cubetas • Uso de hilo dental Control y mantenimiento Semestral: dieta EDUCACIÓN EN HIGIENE BUCAL Definición Es altamente comprobado el beneficio que tiene la educación y prevención para evitar la aparición de patologías bucales, en estos protocolos se indicará cuáles son las más recomendables para ser utilizados tanto en la casa como en el consultorio ADOLESCENTES Y ADULTOS Cuidados en casa: • Uso de pasta dental • Práctica de técnica de cepillado correcta que abarque todas las caras de los dientes • Uso de hilo dental • Uso de enjuague de flúor al 0.05% diario (en caso de utilizar aparatos ortodónticos y/o indicaciones del especiali Cuidados en consultorio: • Profilaxis con o sin pasta fluorada, utilizando baja velocidad • Asesoría de la técnica de cepillado • Se indicará y demostrará prácticamente el uso del hilo dental Control y mantenimiento Control semestral en adolescentes y por lo menos una vez al año en adultos
- 162. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 162 Ministerio de Salud Pública ANEXO 3 Tarjetero 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 Tarjetas de Citas NOMBRE DEL ESTABLECIMIENTO DIRECCIÓN FECHA RIESGO COD. DETALLA ACTIVIDAD PROGRAMADA CUMPLE SI / PA / NO FECHA RIESGO COD. DETALLA ACTIVIDAD PROGRAMADA CUMPLE SI / PA / NO TELÉFOCNO RIESGOS: BM = Bio Médico SE = Socio Económico SA = Sanitario Ambiental (Marcar “X”) NOMBRE DEL JEFE DE FAMILIA Nº FICHA FAMILIAR BM SE SA Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 163. ANEXOS Ministerio de Salud Pública 163 Tabla 11 Distritos administrativos a nivel nacional actualizados al VII Censo de población 2010 Código Distrital Código Provincial Provincia Código Cantonal por Distrito Descripción Del Distrito* Población VII Censo 2010 INEC 0000 90 Zona No Delimitada 9004 El Piedrero 6324 0000 90 Zona No Delimitada 9003 Manga del Cura 20758 0000 90 Zona No Delimitada 9001 Las Golondrias 5302 01D01 01 Azuay 0101 Nulti, Paccha, Ricaurte, Llacao, Sidcay, Octavio Palacios, Checa, Chiquintad, Sinincay, San Joaquín, Sayausi, Machangara, Hmno Miguel, El Vecino, Totoracocha, Cañaribamba, San Blas, El Sagrario, Gil Ramírez Dávalos, Bellavista 239693 01D02 01 Azuay 0101 Baños, Cumbe, Chaucha, Molleturo, Turi, Valle, Victoria del Portete, Tarqui, Gingeo, Santa Ana, San Sebastián, El Batán, Yanuncay, Sucre, Huayna Capac, Monay 265892 01D03 01 Azuay 0102-0106 0107-0108 Girón, Pucara, San Fer- nando, Santa Isabel 45045 01D04 01 Azuay 0111-0103 Chordeleg, Gualaceo 55286 01D05 01 Azuay 0104-0110 Nabón,Oña 19475 01D06 01 Azuay 0112-0114 0105-0113 El Pan, Guachapala, Paute, Sevilla de Oro 37828 01D07 01 Azuay 0115 Camilo Ponce Enríquez 21998 01D08 01 Azuay 0109 Sigsig 26910
- 164. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 164 Ministerio de Salud Pública 02D01 02 Bolívar 0201 Guaranda 91877 02D02 02 Bolívar 0202 Chillanes 17406 02D03 02 Bolívar 0203-0205 Chimbo, San Miguel 43023 02D04 02 Bolívar 0206-0204 0207 Caluma, Echendía, Las Naves 31335 03D01 03 Cañar 0301-0302 0306 Azogues, Biblián, Deleg 96981 03D02 03 Cañar 0303 Cañar, El Tambo, Suscal 73814 03D03 03 Cañar 0304 La Troncal 54389 04D01 04 Cañar 0406-0401 San Pedro De Huaca, Tulcán 94122 04D02 04 Cañar 04050402 Montufar, Bolívar 44858 04D03 04 Cañar 0403-0404 Espejo,Mira 25544 05D01 05 Cotopaxi 0501 Latacunga 170489 05D02 05 Cotopaxi 0502 La Maná 42216 05D03 05 Cotopaxi 0503 Pangua 21965 05D04 05 Cotopaxi 0504-0506 Pujilí,Saquisilí 94375 05D05 05 Cotopaxi 0507 Sigchos 21944 05D06 05 Cotopaxi 0505 Salcedo 58216 06D01 06 Chimbo- razo 0604-0601 Chambo,Riobamba 237626 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 165. ANEXOS Ministerio de Salud Pública 165 06D02 06 Chimbo- razo 0602-0605 Alausi,Chunchi 56775 06D03 06 Chimbo- razo 0610-0608 Cumanda, Pallatanga 24466 06D04 06 Chimbo- razo 0603-0606 Colta,Guamote 90124 06D05 06 Chimbo- razo 0607-0609 Guano-Penipe 49590 07D01 07 El Oro 0705-0706 0709 Chilla,El Guabo,Pasaje 125299 07D02 07 El Oro 0701 Machala 245972 07D03 07 El Oro 0703-0711 0713 Atahualpa. Portovelo, Zaruma 42130 07D04 07 El Oro 0704-0708 0710 Balsas, Marcabelí, Piñas 38299 07D05 07 El Oro 0702-0707 0714 Arenillas, Huaquillas, Las Lajas 79923 07D06 07 El Oro 0712 Santa Rosa 69036 08D01 08 Esmeral- das 0801 Esmeraldas 189504 08D02 08 Esmeral- das 0802 Eloy Alfaro 39739 08D03 08 Esmeral- das 0803-0806 Muisne, Atacames 70000 08D04 08 Esmeral- das 0804 Quinindé 122570 08D05 08 Esmeral- das 0805 San Lorenzo 42486 08D06 08 Esmeral- das 0807 Ríoverde 26869 08D07 08 Esmeral- das 0808 La Concordia 42924 09D01 09 Guayas 0901 Ximena 1 305431
- 166. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 166 Ministerio de Salud Pública 09D01 09 Guayas 0901 Puná, Estuario del Río Guayas 11659 09D02 09 Guayas 0901 Ximena 2 239508 09D03 09 Guayas 0901 García Moreno, Letamen- di, Ayacucho, Olmedo, Bolívar, Sucre, Urdaneta, 9 De Octubre, Rocafuer- te, Pedro Carbo, Roca 229740 09D04 09 Guayas 0901 Febres Cordero 350602 09D05 09 Guayas 0901 Tarqui-1, Tenguel 258263 09D06 09 Guayas 0901 Tarqui-2 293135 09D07 09 Guayas 0901 Pascuales-1 254431 09D08 09 Guayas 0901 Pascuales-2 310090 09D09 09 Guayas 0901 Tarqui-3 42555 09D010 09 Guayas 0901 Progreso, El Morro, Posorja, Guayaquil Área De Expansión 55501 09D011 09 Guayas 0902-0922 Alfredo Baquerizo Moreno,Simón Bolívar 50662 09D012 09 Guayas 0903-0911 Balao,Naranjal 89535 09D013 09 Guayas 0904-0905 0913 Balzar, Colimes, Palestina 93425 09D014 09 Guayas 0928-0924 0914 Isidro Ayora, Lomas De Sargentillo, Pedro Carbo 72719 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 167. ANEXOS Ministerio de Salud Pública 167 09D015 09 Guayas 0908 Empalme 74451 09D016 09 Guayas 0909-0927 El Triunfo, Gnral. Antonio Elizalde 55420 09D017 09 Guayas 0910 Milagro 166634 09D018 09 Guayas 0923-0912 Crnel. Marcelino Maridueña, Naranjito 49219 09D019 09 Guayas 0906-0925 0918 Daule, Nobol, Santa Lucía 178849 09D020 09 Guayas 0919 Salitre 57402 09D021 09 Guayas 0920 San Jacinto De Yaguachi 60958 09D022 09 Guayas 0921 Playas 41935 09D023 09 Guayas 0916 Samborondón 67590 09D024 09 Guayas 0907 Durán 235769 10D01 10 Imbabura 1001-1005 1006 Ibarra, Pimampiro, San Miguel De Urcuquí 209816 10D02 10 Imbabura 1002 Antonio Ante, Otavalo 148392 10D03 11 Imbabura 1003 Cotacachi 40036 11D01 11 Loja 1101 Loja 214855 11D02 11 Loja 1103-1105 1116 Catamayo, Chaguarpam- ba, Olmedo 42669 11D03 11 Loja 1109 Paltas 23801 11D04 11 Loja 1104-1114 1110 Célica, Pindal, Puyango 38626 11D05 11 Loja 1106 Espíndola 14799
- 168. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 168 Ministerio de Salud Pública 11D06 11 Loja 1102-1107 1115 Calvas, Gonzanamá, Quilanga 45238 11D07 11 Loja 1108-1112 Macara, Sozoranga 26483 11D08 11 Loja 1111 Saraguro 30183 11D09 11 Loja 1113 Zapotillo 12312 12D01 12 Los Ríos 1202-1201 1203 Baba, Babahoyo, Montalvo 217621 12D02 12 Los Ríos 1204-1206 Pueblo Viejo, Urdaneta 65740 12D03 12 Los Ríos 1212-1205 Mocache, Quevedo 211967 12D04 12 Los Ríos 1213-1207 Quinsaloma, Ventanas 83027 12D05 12 Los Ríos 1209-1208 Palenque,Vinces 94056 12D06 12 Los Ríos 1210-1211 Buena Fe, Valencia 105704 13D01 13 Manabí 1301 Portoviejo 280029 13D02 13 Manabí 1321-1308 1309 Jaramijó, Manta, Montecristi 315257 13D03 13 Manabí 1306-1319 Jipijapa,Puerto López 91534 13D04 13 Manabí 1316-1313 1318 24 De Mayo,Santa Ana,Olmedo 86075 13D05 13 Manabí 1304 El Carmen 89021 13D06 13 Manabí 1307-1302 Junín, Bolívar 59677 13D07 13 Manabí 1303-1305 Chone,Flavio Alfaro 151495 13D08 13 Manabí 1311 Pichincha 30244 13D09 13 Manabí 1310 Pajan 37073 13D010 13 Manabí 1320-1317 Jama, Pedernales 78381 13D011 13 Manabí 1322-1314 San Vicente,Sucre 79184 13D012 13 Manabí 1312-1315 Rocafuerte, Tosagua 71810 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 169. ANEXOS Ministerio de Salud Pública 169 14D01 14 Morona Santiago 1401 Morona 41155 14D02 14 Morona Santiago 1407-1411 1404 Huamboya,Pablo Sexto, Palora 17225 14D03 14 Morona Santiago 1410-1406 Logroño, Sucua 24041 14D04 Z04 Morona Santiago 1402-1408 Gualaquiza, San Juan Bosco 21070 14D05 14 Morona Santiago 1409 Taisha 18437 14D06 14 Morona Santiago 1403-1405 1412 Limon Indanza, Santiago, Tiwintza 26012 15D01 15 Napo 1503-1509 1501 Archidona, Carlos Julio Arosemena Tola,Tena 89513 15D02 15 Napo 1504-1507 El Chaco, Quijos 14184 16D01 16 Pastaza 1601-1602 1603 Pastaza, Mera, Santa Clara 77442 16D02 16 Pastaza 1604 Arajuno 6491 17D01 17 Pichincha 1701 Nanegal, Pacto, Gualea, Nanegalito 12485 17D02 17 Pichincha 1701 Calderon, Llano Chico, Guayllabamba 179128 17D03 17 Pichincha 1701 Puellaro, Chavezpamba, Atahualpa, S.J Minas, Perucho, El Condado, Ponceano, San Antonio, Nono, Cotocollao, Pomasqui, Calacali, Comite del Pueblo, Carcelen 361269 17D04 17 Pichincha 1701 Puengasi, Centro Historico, San Juan, La Libertad, Itchimbia 223576
- 170. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 170 Ministerio de Salud Pública 17D05 17 Pichincha 1701 Concepción, Mariscal Sucre, Belisario Queve- do, San Isidro del Inca, Rumipamba, Kennedy, Nayón, Iñaquito, Cocha- pamba, Jipijapa, Zámbiza 387310 17D06 17 Pichincha 1701 Chilibulo, San Bartolo, Chimbacalle, La Argelia, Solanda, Lloa, La Mena, La Magdalena, La Ferroviaria 429775 17D07 17 Pichincha 1701 Chillogallo, Guamaní, Quitumbe, Turubamba, La Ecuatoriana 321478 17D08 17 Pichincha 1701 Conocoto,Píntag, Amaguaña, Alangasí, Guangopolo, La Merced 166812 17D09 17 Pichincha 1701 Tumbaco, Cumbayá, Pifo, Yaruquí, El Quinche, Puembo, Checa, Tababela 157358 17D10 17 Pichincha 1702-1704 Cayambe, Pedro Moncayo 118967 17D11 17 Pichincha 1703-1705 Mejía, Rumiñahui 167187 17D12 17 Pichincha 1708-1709 1707 Pedro Vicente Maldo- nado, Puerto Quito, San Miguel de los Bancos 50942 18D01 18 Tungu- rahua 1801 Augusto N. Martínez, Constatino Fernández, Cunchibamba, Izamba, Pasa, Quisapincha, San Bartolomé de Pinllo, San Fernando, Unamuncho, Ambatillo, Atahualpa, La Península, La Merced, Atocha, Ficoa, La Matriz, San Francisco 146096 18D02 18 Tungu- rahua 1801 Huachi Grande, Juan Benigno Vela, Montalvo, Picaigua, Pilahuín, Santa Rosa, Totoras, Celiano Monge, Huachi Chico, Huachi Loreto, Pishilata 183760 18D03 18 Tungu- rahua 1802 Baños de Agua Santa 20018 18D04 18 Tungu- rahua 1805-1807 Patate, San Pedro de Pelileo 70070 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 171. ANEXOS Ministerio de Salud Pública 171 18D05 18 Tungu- rahua 1808 Santiago De Pillaro 38357 18D06 18 Tungu- rahua 1803-1804 1806-1809 Cevallos, Mocha, Quero,Tisaleo 46282 19D01 19 Zamora Chinchipe 1904-1901 Yacuambi, Zamora 31345 19D02 19 Zamora Chinchipe 1907-1903 Centinela del Cóndor, Nangaritza, Paquisha 15529 19D03 19 Zamora Chinchipe 1902-1908 Chinchipe, Palanda 17208 19D04 19 Zamora Chinchipe 1906-1905 El Pangui,Yantzaza 27294 20D01 20 Galapagos 2002 San Cristobal, Santa Cruz, Isabela 25124 21D01 21 Sucum- bios 2106-2102 2105 Cascales, Gonzalo Pizarro, Sucumbios 23093 21D02 21 Sucum- bios 2101 Lago Agrio 91744 21D03 21 Sucum- bios 2107-2103 Cuyabeno, Putumayo 17307 21D04 21 Sucum- bios 2104 Shushufindi 44328 22D01 22 Orellana 2203 La Joya de Los Sachas 37591 22D02 22 Orellana 2204-2201 Loreto, Orellana 93958 22D03 22 Orellana 2202 Aguarico 4847 23D01 23 Santo Domingo De Los Tsachilas 2301 Alluriquin,Luz De America,Esfuerzo,Toachi, Periferia, Rio Verde, Santo Domingo, Zaracay, Rio Toachi, Chiguilpe 195073 23D02 23 Santo Domingo De Los Tsachilas 2301 San Jacinto Del Bua,Valle Hermoso,Puerto Limon,Periferia 2, Abra- ham Calazacon, Bomboli 172940 24D01 24 Santa Elena 2401 Santa Elena 144076 24D02 24 Santa Elena 2402-2403 La Libertad, Salinas 164617 14483499
- 172. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 172 Ministerio de Salud Pública *Los Cantones de Quito, Guayaquil, Ambato, Santo Domingo de los Tsachilas y Cuenca se subdividen en distritos (nivel parroquial) por su alta densidad poblacional Fuente: INEC ANEXO 4 ASIS, MAPA PARLANTE, SALA SITUACIONAL Diagnóstico Situacional c. Diagnostico Situacional El desafío del Modelo de Atención es resolver los problemas de salud o las necesidades de la población, potenciando la capacidad de la misma de influir positivamente en su vida y entorno. El diagnóstico situacional debe realizarse con la participación de los actores locales y se orienta a identificar las necesidades de salud, los problemas y prioridades de intervención, y las potencialidades para el cuidado de la salud, que permitan la construcción participativa del plan estratégico y planes operativos de intervención estableciendo cronogramas y responsabilidades tanto de los equipos de salud, como de la comunidad y las instituciones locales. El diagnóstico de salud es de aproximación a la realidad local, implica contar con información y análisis de los determinantes de la salud a nivel biológico, económico, social, cultural, ambiental, que inciden sobre la calidad de vida y sobre los procesos individuales y colectivos de la salud, la enfermedad, la invalidez o la muerte. El propósito básico del Diagnóstico Situacional es analizar las causas y consecuencias de los procesos salud-enfermedad en la comunidad, así como identificar las condiciones y necesidades particulares de la población Guía Metodológica Pasos para el diagnostico de la situación inicial de salud45 Papel del equipo de salud. de salud en el nivel local, requiere de una excelente conducción por parte del equipo de salud. El equipo de salud debe manejar con pericia la información relativa a los problemas de salud; y sobre las necesidades de salud de los espacios-población, que, además se complementará con la información de los actores sociales; es decir, estos participarán aportando otras informaciones subjetivas y cualitativas, de gran valor • Ejemplos de preguntas para orientar la discusión ampliada • ¿Qué y cuáles necesidades de salud se encuentran presentes en las familias y en el resto del sector? • ¿ Qué factores podrían favorecer que ciertas enfermedades persistan como causa de morbilidad o de mortalidad en un grupo social? • ¿Se concentran estas patologías en las familias de riesgo? • ¿Cuáles necesidades de salud se repiten por grupo? • ¿Cuáles manifestaciones se repiten por grupo? • ¿Cuáles son los factores protectores que tiene la comunidad? • Otras preguntas que el equipo de salud considere oportunas y pertinentes 45 Formato de ASIS (Anexo 3) Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 173. ANEXOS Ministerio de Salud Pública 173 El diagnóstico de la situación inicial de salud (DSIS) es el conjunto de aproximaciones a la explicación de la situación de salud – enfermedad de un espacio-población, según sus necesidades por condiciones de vida y los problemas de salud que se generan de las realidades servicios. Es un proceso compartido entre actores sociales mediante el cual se describe y explica, en un momento dado, la situación de salud de un espacio - población Finalidad: Proporciona información que facilita la toma de decisiones para mejorar la situación de salud. y problemas de salud, así como sus determinantes, sean éstos competencia del sector salud o de otros sectores intervenciones y programas apropiados y la evaluación de su impacto en salud.46 Permite y facilita la presentación, distribución y difusión de la información en salud, para coordinar y colaborar intra e intersectorialmente con los actores sociales involucrados la asignación de recursos a nivel institucional, según necesidades reales Desarrolla la capacidad de negociación con otros sectores y la comunidad para el monitoreo y evaluación de los compromisos de gestión Objetivo General: Generar información sobre las condiciones del proceso salud enfermedad de la población y sus promover respuestas integrales, integradas pertinentes, efectivas y de calidad, por parte de los actores sectoriales, institucionales y ciudadanos • • Actualizar el mapa parlante del espacio población de intervención • Elaborar de manera participativa un plan de intervención que permita fortalecer los factores protectores de la salud, pero además mitigar y resolver los riesgos para la salud de la población • Elaborar y monitorear el cumplimiento de indicadores, que permitan valorar las respuestas generadas a los problemas de salud • Entregar a la Jefatura del Área de Salud información que le permita elaborar el DSIS del área Ámbitos para realizar el DSIS: de la salud. El abordaje se hace desde una división programática de servicios de salud (área de salud), o división político administrativa (parroquial, cantonal, provincial, regional o nivel nacional); cualitativas, para recopilar, procesar y analizar la información.47 46 OPS, 199 47 CASTILLO, Alcira, Sáenz, Rocío, Céspedes, Virginia, López, M.E. Análisis de Situación de Salud para el sector salud de los EBAIS. Editorial. EDNASSS. San José, Costa Rica. 2000. ,
- 174. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 174 Ministerio de Salud Pública Los actores responsables del DSIS: El diagnóstico de situación de salud es un proceso práctico donde los actores sociales se involucran para hacer efectiva y real la participación social, con decisión, autonomía y respeto. Estas condiciones generan compromiso hacia la acción y favorecen la construcción social de la salud individual y colectiva.48 Actores Sociales: Se entiende por actor social a los sujetos individuales o colectivos que desde sus intereses, con los recursos de poder que los torna estratégicos en la construcción de un proceso, en este caso el de la construcción colectiva del DSIS. Es importante tener en la unidad de salud un mapeo La conformación de los actores sociales puede ser individual o colectiva. Actor individual es un sujeto que tiene intereses en el área de salud y que ocupa una posición que lo coloca en agrupación de sujetos sociales, una organización, institución, etc. que se estructura y representa con actores sociales Ej. Individuales: miembros de organizaciones de base comunitaria, líderes comunales, representantes institucionales, líderes religiosos, miembros de la comunidad con intereses en el campo de la salud, personas con discapacidad o sus representante Ej. Colectivos: Representantes de Instituciones como los ministerios, u otras Instituciones que pueden ser públicos o privados, ONG, etc. Actores Institucionales: Sectoriales de Salud: Son los representantes o funcionarios del sector salud, se debe tomar en Extra sectoriales: Representan a organizaciones sociales, con representación local pero que no realizan acciones de salud Momentos para la ejecución del DSIS: El DSIS contribuye a organizar el proceso de búsqueda de información, a orientar el análisis, la síntesis y a la creación, toda vez que se espera que el equipo de salud elabore, indague, profundice, integre y cree una propuesta de transformación de la situación de salud de su comunidad a. Asignación de la Población d. Determinación de prioridades en base a los determinantes de salud y factores de riesgo- protectores a. Asignación de la Población. La unidad poblacional de gestión de los servicios de salud; esto es, la ubicación político- población, los recursos en infraestructura de salud, educación y otros de importancia El Ministerio de Salud Pública divide el sector salud en zonas, distritos 48 Ver mapeo de actores Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 175. ANEXOS Ministerio de Salud Pública 175 Selección del espacio población (EEP) y análisis de la situación de salud más pequeñas sean tienden a ser más homogéneas que aquellas de mayor tamaño espacial y poblacional. Esto es que a cada uno de los espacios - población le podría corresponder diferentes variables o diferentes formas de abordaje de una misma variable, así como distintos procedimientos de recolección de información. La priorización de los espacios- población (EEP). promedio de desventaja que son altos en los espacios población. Ej. la tasa de mortalidad infantil en el nivel nacional para el año 2007 fue de 18.1 x 1.000 n.v.; en Chimborazo esa misma tasa se calculó en 22.8.49 servir también para priorizar a nivel local. Otro procedimiento es la utilización de la perspectiva de equidad, la que también aporta criterios para establecer prioridades en los espacios población, con respecto a las causas de enfermedad, lesión, condición o muerte evitable e injusta, cuando se dispone de la tecnología apropiada y los recursos necesarios. Ej. en Ecuador la mortalidad materna, independientemente del lugar donde se produzca, se considera injusta y evitable.50 El porcentaje nacional de discapacidad es del 12%, si en la comunidad se encuentra un mayor porcentaje, es un criterio de prioridad Características de la población. • clima, régimen de lluvias, presencia de sequías, temperatura media • Grupos prioritarios: etnia, género, generación, discapacidad, violencia • vida, sexo, ocupación, número de nacimientos y muertes, tasa de biológico, sanitario, socioeconómico.51 • Saneamiento y contaminantes: Fuentes de abastecimiento de agua, calidad del agua de consumo, acceso de la población, frecuencia del servicio de abasto de agua, eliminación de residuos sólidos urbanos e industriales, etc • Fuentes de contaminación ambiental: localización, peligros potenciales, fuentes de agua contaminada, etc Estructura económica y social • Este determinante de la salud es muy difícil de medir en realidad, pero es necesario al menos evaluar los siguientes aspectos: • Situación laboral de la población: Posibilidad y nivel de empleo, instituciones para el disfrute del tiempo libre 49 Anuario de Estadísticas Vitales: Nacimientos y Defunciones. INEC 2007 50 CASTILLO, Alcira y otros. Sistema de Información en Salud. Módulo No.7. Serie Administración de Sistemas Locales de Salud, Ministerio de Salud. San José, Costa Rica. 1988. 51 C.C.S.S. -MINISTERIO DE SALUD, Normas de Atención Integral de Salud, Primer Nivel de Atención, Costa Rica 1995.
- 176. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 176 Ministerio de Salud Pública • Trabajadores, jubilados, amas de casa, personas que reciben subsidios o bonos, personas con discapacidad desocupados o desempleados • Distribución por sectores laborales: agrícola, industrial • Vivienda: Características constructivas de las viviendas • Recursos de servicios públicos, transporte público, red vial • Educación: Alfabetización de la población, escolaridad promedio, integración de personas con discapacidad a educación regular, acceso a la enseñanza superior, etc • Prestaciones en salud: de prevención, promoción, recuperación y rehabilitación, unidades de salud pública y privada, como funciona la red de servicios de salud • Acceso a servicios de la medicina ancestral y alternativas, como se coordina dentro de la red de servicios • Recursos humanos que prestan atenciones de salud, tanto de tipo occidental como ancestral y alternativo • Presupuesto, mecanismos, responsables y resultados Conducción y participación política • Política Cantonal de Salud: organización, funcionamiento y adaptación a los lineamientos nacionales • Ministerio de Salud Pública, IESS y otros: coordinación y convenios • Política social: problemas y líneas de acción • Política ambiental: problemas y líneas de acción • Política de grupos prioritarios: problemas y líneas de acción • Política de promoción: líneas de acción • Desconcentración territorial de los servicios: grado de avance • Organismos multilaterales de cooperación: montos, destinos y avance de proyectos • Agencias de cooperación externa: montos, destinos, avance de proyectos y alineamiento con las políticas sanitarias locales Análisis de la Morbi- Mortalidad a) Morbilidad: • • Morbilidad general, materna e infantil: enfermedades y relación con los servicios • Morbilidad materna: programas y resultados Morbilidad infantil programas y resultados • • Morbilidad crónico-degenerativa: enfermedades y tendencias • Morbilidad dental: enfermedades y tendencias • Morbilidad por malnutrición: enfermedades, tendencias, servicios • Morbilidad por accidentes y violencia: enfermedades, tendencias, servicios • Morbilidad de adolescentes: programas y resultados • • Morbilidad del adulto: programas y resultados Morbilidad del adulto mayor: programas y resultados • Morbilidad de la etnia indígena: programas y resultados Morbilidad y complicaciones de personas con discapacidad Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 177. ANEXOS Ministerio de Salud Pública 177 b) Mortalidad: • Mortalidad general: causas, cambios, tendencias. • Mortalidad materna: causas, evolución y problemas de los servicios y del registro • Mortalidad infantil: causas, evolución, comportamiento temporal y territorial • Mortalidad del adulto mayor: causas, cambios, indicadores, tendencias • Mortalidad por complicaciones de discapacidad • Años de Vida Saludable -AVISA- perdidos: edad promedio de muerte temprana, promedio de AVISA y problemas que ocasionan los AVISA. Análisis Ambiental • Agua potable: organización, financiamiento, acceso, contaminación, red pública • Eliminación de desechos líquidos: planes, normas de manejo, acceso, red pública • Eliminación de desechos sólidos: planes, normas de manejo, acceso, red pública • Eliminación de desechos sólidos: rellenos sanitarios, vertederos, reciclado e incineración, desechos peligrosos, red pública • Niveles de ruido por fábricas, tráfico, música, altoparlantes. Análisis de Promoción • Municipio Saludable: aplicación y resultado de las experiencias • Escuelas promotoras de la salud: avance y resultado de las experiencias • Eco clubes: avance y resultado de las experiencias • Auto cuidado y estilos de vida saludables: avances de la difusión y práctica • Educación para la salud: instrumentación y avances Comunicación social: concertación entre autoridades y medios Análisis de Prevención • Programas prioritarios: numero, características, organización, cobertura y problemas • Programas prioritarios: impacto en la reducción de morbilidad y mortalidad • Programas prioritarios: satisfacción de usuarios y participación social • Factores de riesgo de grupos vulnerables: programas y resultados. Análisis de los Servicios de Salud • Grado de avance en la extensión de cobertura. • Red de establecimientos: oferta y necesidades • Red de establecimientos: estructura, proceso y resultados • Sistema de información: confiabilidad, oportunidad, pertinencia e integración • Tecnología de información: equipamiento, competencia de los responsables • Servicios de salud ancestral y alternativa.
- 178. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 178 Ministerio de Salud Pública Análisis de la Participación Social • Gremios y sindicatos: nivel de intervención e impacto • Asociaciones ciudadanas y grupos de auto cuidado: avances en veeduría y apoyo social • Comunidad: apropiación, gestión participativa • Comités local de salud • Organizaciones Indígenas • Organizaciones de personas con discapacidad Análisis de la regulación sanitaria • Coordinación sectorial, sala situacional • Implantación de normas: avances, problemas y causas • • Vigilancia sanitaria: inspección, medidas correctivas, sanciones • actualización, pertinencia, validación Las necesidades de salud no se resuelven sólo con la intervención de los servicios de salud, se requiere de acciones intersectoriales; por lo tanto los servicios de salud deben responder a una demanda que presenta: aumento de los costos en salud, el envejecimiento de la población, el la presencia de nuevas tecnologías en salud y el modelo de atención que prioriza la promoción y prevención por sobre la curación problemas de salud Por problemas de salud entenderemos la brecha existente entre lo que un determinado actor social espera encontrar y lo que en realidad existe Tradicionalmente los problemas de salud, entendidos como enfermedades, lesiones, condiciones o causas de muerte se enmarcaron en la dimensión biológica o curativa. Esa forma de entender la salud de alguna manera dejaba las soluciones sólo en las manos del sector salud; en la actualidad se tienen otras claridades y abordajes, en especial porque se sabe que los problemas de salud trascienden la dimensión biológica y la de los servicios de salud, pues necesariamente involucran a otros actores sociales Características de los problemas de salud52 • Dimensión subjetiva que la aportan los actores sociales concernidos y no puede ser obviada. Ej. el embarazo en jóvenes adolescente en las comunidades rurales tiene una percepción diferente del embarazo en muchachas de colegio de secundaria en el centro de la cuidad; por tanto, la priorización de este problema de salud, podría ser diferente • Periodo períodos del proceso salud-enfermedad (temprana, tardía). Ej. el cáncer de cérvix en mujeres en la provincia de El Oro (tardío - curativo). Mujeres con baja cobertura de (DOC) Papanicolaou en la provincia de El Oro (temprano - preventivo) 52 O.P.S./O.M.S., Promoción de la salud y equidad en la transformación productiva. División de Promoción y Protección de la Salud.. Washington D.C. 1993. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 179. ANEXOS Ministerio de Salud Pública 179 • Potencialidad indicadores de condiciones de vida que se relacionan con los procesos patológicos. Ej. el saneamiento básico y su relación con el aumento del dengue, malaria o la parasitosis53 • decir, causas de muerte, enfermedades y accidentes, en los diferentes grupos sociales. Ej. si la mortalidad infantil fuera un problema morbilidad asociados y los relativos al control prenatal Necesidades de salud Se operacionalizan con indicadores que expresan situaciones particulares en cada una de las dimensiones de las condiciones de vida: biológica, sanitaria, socio económica, ambiente y conducta en el ámbito de la salud Este momento se construye con cuatro pasos: • Descripción de las necesidades de salud, según la categoría de condiciones de vida (dimensiones) en el espacio población • necesidades de salud • Ubicación de las familias en el espacio-población o unidad familias de riesgo es importante • La elaboración del mapa parlante es un paso importante en el DSIS 54 Cada institución del sector salud mantiene un esquema de organización, gestión, provisión y ad: I Nivel: El I nivel (complejidad baja) se encuentran los puestos de salud, subcentros de salud, centros de salud los cuales ofrecen atención ambulatoria, fomento y promoción de la salud, prevención de la enfermedad y recuperación de la salud. Todos promueven acciones básicas de saneamiento ambiental y participación comunitaria II Nivel: El II nivel (complejidad intermedia), conformados por hospitales básicos y hospitales generales, que además de la atención de I nivel, ofrecen hospitalización de corta estancia. El hospital básico ofrece atención ambulatoria y hospitalaria de medicina general, gineco-obstetricia, pediatría y cirugía. El hospital general ofrece, además de lo mencionado, especialidades de Los consultorios de especialidad clìnico-quirúrgidos y los centros de especialidades. Los hospitales del día son parte de este nivel III Nivel: El III nivel (complejidad alta) compuesto por los hospitales especializados y de especialidad, y los centros especializados que ofrecen hospitalización en una especialidad o subespecialidad, y atienden a toda la población del país a través de referencia, además realizan docencia e investigación. Están ubicadas en ciudades consideradas como polos de desarrollo y de mayor concentración poblacional 53 República del Ecuador. Ministerio de Salud Pública. Programa de Extensión de Cobertura en Salud. MSP, OPS/OMS, MODERSA, Mayo de 2004 54 Para ampliar el tema revisar documento del MSP-Ecuador: O.P.S./O.M.S., Resúmenes Metodológicos en Epidemiología: Análisis de la situación de salud (ASIS), Boletín Epidemiológico, Vol 20. 20 No. 3, septiembre 1999.
- 180. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 180 Ministerio de Salud Pública Oferta de servicios La oferta de servicios del MSP debe estar en estrecha coordinación con otras instituciones públicas (IESS, Policía, Militares, Junta de privadas El MSP tiene el mayor número de unidades de salud en los niveles I, de lucro (hospitales, clínicas, dispensarios, centros especializados, consultorios, farmacias e instituciones de medicina prepagada) y los ONG, organizaciones populares de servicios médicos, asociaciones de servicio social, etc Calidad de los servicios Es importante conocer la calidad de los servicios que tanto el servicio público como el privado brindan a la comunidad, y un punto importante es el licenciamiento completo de las red de servicios y unidades operativas; y conocer si han completado un licenciamiento completo, licenciamiento condicional o si existen unidades de salud que no han cumplido el proceso de licenciamiento o no están licenciadas.55 d. Determinantes de la salud y determinación de prioridades Calidad de los servicios morbilidad, la mortalidad u otras condiciones de salud en el área, la oferta para resolver los problemas de la demanda, basados en información objetiva (indicadores, índices etc.) y sustentada. La búsqueda de la información necesaria para caracterizarlos en el ASIS es tarea del equipo de salud y existen varias fuentes de información, como el mismo MSP, otros ministerios, Instituciones como los gobiernos locales, ONGs que trabajan en la comunidad, grupos focales o líderes comunitarios locales, diagnósticos de salud de las organizaciones indígenas morbilidad, la mortalidad u otras condiciones de salud en el área para los determinantes de la salud y priorización de los problemas de salud resolver los problemas de la demanda, basados en información objetiva (indicadores, índices etc.) y sustentada La búsqueda de la información necesaria para caracterizarlos en el ASIS es tarea del equipo de salud y existen varias fuentes de información, como el mismo MSP, otros ministerios, Instituciones como los gobiernos locales, ONGs que trabajan en la comunidad, grupos focales o líderes comunitarios locales, diagnósticos de salud de las organizaciones indígenas La selección de las causas de morbilidad, mortalidad y otras condiciones puede hacerse por el criterio de frecuencia en el espacio- población. Se utiliza también el criterio de causa evitable, esta última tiene un gran potencial para abordar la salud con enfoque de equidad 55 Consultar Licenciamiento del MSP. , Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 181. ANEXOS Ministerio de Salud Pública 181 los determinantes de la salud y priorización de los problemas de salud La búsqueda de la información necesaria para caracterizarlos en el ASIS es tarea del equipo de salud y existen varias fuentes de información, como el mismo MSP, otros ministerios, Instituciones como los gobiernos locales, ONGs que trabajan en la comunidad, grupos focales o líderes comunitarios locales, diagnósticos de salud de las organizaciones indígenas Selección de las causas de morbilidad, mortalidad y otras condiciones La selección de las causas de morbilidad, mortalidad y otras condiciones puede hacerse por el criterio de frecuencia en el espacio- población. Se utiliza también el criterio de causa evitable, esta última tiene un gran potencial para abordar la salud con enfoque de equidad Además, las causas se seleccionarán haciendo uso del peso que tengan al distribuirse por grupos etarios, por sexo, etnia y por ocupación (cuando tenga implicaciones biológicas o sociales importantes), según las condiciones de vida, o sea, por los grupos sociales de pertenencia en sus propios espacios-población Matriz de Priorización Resulta imposible abordar al mismo tiempo y con igual dedicación todos los problemas o requerimientos de una comunidad. Los criterios que deben ser utilizados para la priorización son: Magnitud.- A cuantos afecta o involucra el problema Frecuencia.- Cuantas veces se repite o presenta el problema Gravedad.- Cuanto o en qué nivel compromete la salud individual, familiar o comunitaria Factibilidad de cambio.- Condiciones políticas, socio-culturales y Su técnica consiste en seleccionar un grupo de criterios y otorgarle un valor que puede ser 0, 1 o 2 para cada uno de los problemas analizados. La puntuación mayor, es decir, dos puntos, se le otorga a: alta gravedad, alto número de casos (frecuencia) alta repercusión en la población, factibilidad de cambio de acuerdo a los recursos disponibles, tendencia ascendente. Los otros valores, es decir, 1 y 0, se le otorgan a los que cumplan los requisitos en parte o no lo cumplan, respectivamente.56 Estos valores dado por cada participante que realiza el DSIS es sumado por el moderador y posteriormente se obtiene la puntuación promedio para cada criterio en cada problema, la cual se coloca en la matriz confeccionada. Cuando concluye esta operación, con todos los criterios y todos los problemas, se suman los valores obtenidos para cada problema. A continuación los problemas se ubican, comenzando por el de mayor puntuación y terminando por el de menor, quedando organizados así por orden de prioridad 56 Pria, M. del C. Bernal, I. Guía para la elaboración del Análisis de la situación de salud en la atención primaria. Revista cubana de medicina integral. 2006
- 182. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 182 Ministerio de Salud Pública Ejemplo de matriz de priorización: Problema de salud o de servicio de salud Magnitud Frecuencia Gravedad Factibilidad de cambio Valor Total 1. Mala calidad de agua en la comunidad de Tupi gachí 2 2 2 1 7 2. Alta prevalencia de Infecciones respiratorias agudas en niños 1 2 1 1 5 se integran hacia hipótesis diagnosticas mediante el análisis de la información pertinente, ser aclaradas mediante la recopilación de información estadística adicional El diagnóstico situacional orienta la formulación del plan de intervenciones diseñado para resolver los problemas planteados, aplicando la guía metodológica incluida en el conjunto de instrumentos 57 1. ACTUALIZACIÓN DEL CENSO POBLACIONAL.- a. Actualización del censo: una vez realizado los censos para ajuste poblacional llevada a cabo por el distrito, se entregará a cada unidad para su actualización semestral. b. El equipo integral de salud deberá contar con información actualizada sobre: 57 Ministerio de Salud, San José, Costa Rica. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 183. ANEXOS Ministerio de Salud Pública 183 • familiar). • Familias sanas, con riesgo, enfermedad, discapacidad • Embarazadas • Menores de un año • Adultos mayores • Personas con discapacidad • Fallecimientos personas con problemas de salud mental • Personas expuestas a violencia intrafamiliar y maltrato infantil • Personas y familias que requieren cuidados paliativos • Otros de acuerdo a la realidad local. Por ej. Mordeduras de serpientes, episotias.58 Esta información deberá ser actualizada por el TAPS y constará en el cuaderno del TAPS El equipo de salud una vez que recibe esta información: • Programará las acciones pertinentes: visita domiciliarias, brigadas médicas, ferias de • Atenderá en la unidad operativa y tomará los diagnósticos atendidos por morbilidad a partir de los partes diarios, SIVE Alerta y EPI 2, registros de referencia y contra referencia, historias de vida, diarios de campo (cuaderno epidemiológico) del TAPS y/o promotor de salud. Mapeo de actores delegaciones de gobierno, instituciones educativas, municipalidades, agencias de cooperación técnica; los niveles de poder y la posición en términos de apoyo indiferencia u oposición respecto de un “OBJETIVO CONCRETO” que se construye alrededor de una nueva forma de hacer salud, el nuevo Modelo de Atención Integral de Salud Familiar Comunitario e Intercultural Se basa en: 1. Levantamiento de información de actores individuales y colectivos con su representatividad 2. 3. 4. Análisis de actores: relaciones predominantes, jerarquización del poder 5. Relaciones sociales de los actores Objetivo general: espacio territorial asignado, sus proyectos y relaciones, acordando con quié nes de ellos sería favorable concertar y coordinar las acciones locales • procesos de salud en un espacio población de cobertura 58 Enfermedad que afecta simultáneamente gran número de animales de la misma especie o de especies diferentes. Por ejemplo: rabia, gripe aviar, porcina.
- 184. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 184 Ministerio de Salud Pública • Conocer las relaciones y acciones que desempeñan los actores en el ámbito territorial prevaleciendo la sinergia y cooperación. • Realizar un análisis que permita la toma de decisiones concertadas, con respecto a mejorar la calidad de vida de la población. • Fortalecer la rectoría en salud a través de la conformación de la red de actores locales. Metodología: Para elaborar el mapa de actores y relaciones se debe: Socializar y sensibilizar la participación activa y empoderamiento de acciones encaminadas a mejorar la calidad de vida de la población. involucrados en los procesos salud enfermedad del territorio para conformar una red de servicios olvide incluirse y/o incluir a su organización en el mapa.. desarrollo y mejoramiento de la salud Resultado esperado y forma de presentación: El resultado esperado es haber conocido los roles, posición y potencial de competitividad para generar acciones conjuntas en un futuro cercano Para ver la utilidad en la solución de los problemas de salud, es necesario preguntarnos: • ¿Cuáles son las instituciones que tienen mayor liderazgo en el territorio para fomentar el proceso que iniciamos? y ¿quiénes pueden ser? • ¿Con cuáles de ellos estaríamos dispuestos a hacer alianzas? • ¿Cuál es la posición de nuestra organización dentro de este Mapa de Actores? • ¿Existen espacios de concertación en el territorio que puedan ser aprovechados para la puesta en marcha de iniciativas locales? Pasos para realizar el mapa de actores: Paso 1 Objetivo concreto: ¿Para qué quiero tener un mapeo de actores? ¿Cuál es la finalidad de tener un mapeo de actores? ¿Cuál será la función de este mapeo de actores? No como instrumento sino como sujetos sociales organizados Y determinar: • Qué instituciones, grupos organizados o personas individuales, forman parte del Sistema Nacional de Salud, es por ello que el mapeo se hace necesario é tipo de relaciones se establecerán con ellos y cuál será el nivel de participación de cada uno. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 185. ANEXOS Ministerio de Salud Pública 185 • Mediante una lluvia de ideas hacer un listado de los diferentes actores que actores: 1. Instituciones públicas, conformadas por las entidades de gobiernos locales y/o centrales.. 2. Instituciones privadas, conformadas por empresas privadas que puedan contribuir y/o participar en el proyecto. 3. Gubernamentales (ONGs). 4. Organizaciones sociales. 5. Profesionales de la salud en su práctica privada, incluyendo servicios de estimulación temprana, consultorios médicos, de obstetrices, terapias varias, rehabilitación, cuidados paliativos, proveedores de medicinas alternativas. Paso 2 El objetivo es reconocer las principales funciones de los actores sociales e interinstitucionales en relación con la propuesta de organizar la Red Pública y Complementaria de Salud. Paso 3 Análisis de los actores Realizar el análisis de los actores siguiendo las dos siguientes categorías planteadas: • Relaciones predominantes • Niveles o jerarquización de poder Con ello se busca realizar un análisis cualitativo de los diferentes actores de cara a los procesos participativos. Relaciones predominantes: considera los siguientes aspectos: mayor incidencia de las relaciones antagónicas. Jerarquización del poder: emprendan con la intervención. Se considera los siguientes niveles de poder: Elaboración de la matriz de mapa de actores Elaborar un cuadro de doble entrada en donde cada columna (eje vertical) esté determinada por los tres grados de poder que puede poseer cada actor (alto, medio, respecto a la propuesta de conformar la Red Pública y Complementaria (a favor, indiferentes y opuestos) .
- 186. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 186 Ministerio de Salud Pública Paso 4 Mediante la discusión entre los participantes, se procederá a la ubicación de cada de tal manera, ir tejiendo el mapa de actores Grupo de actores sociales Actor o Repre- sentante Rol/ Función en el proyecto Posible acción o intereses Relación Predomi- nante Jerarqui- zación de su poder - cación de los diferentes actores sociales en un espacio preciso Conjunto de perso- nas con intereses homogé- neos que participan en un proyecto o pro- puesta NOMBRE Funcio- nes que desem- peña cada actor y el objeti- vo que persigue con sus accionar Cuáles serían sus intereses y sus acciones frente a esos intereses como las relacio- nes de - za) frente a los opuestos 1. A favor 2. Indife- rente 3. En contra Capaci- dad del actor de limitar o facilitar las accio- nes 1.Alto 2.Medio 3. Bajo Paso 5 Reconocimiento de las relaciones de coordinación: trabajo conjunto, relación débil con poca o casi ninguna coordinación y relación de • Relaciones de fuerte colaboración y coordinación • Relaciones débiles o puntuales • Paso 6 Reconocimiento de las redes sociales existentes: para la gestión de riesgos en su comunidad, grupos que presentan relaciones que ello se puede plantear estrategias para trabajar con las redes consolidadas y para fortalecer las relaciones entre los grupos que presentan relaciones débiles.59 59 Elaborado por Antonio Pozo Solís Lima, Febrero 2007 http://www.preval.org/boletin/index. php?boletin=85 Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 187. ANEXOS Ministerio de Salud Pública 187 Gráfico 1 NIVELES DE PODER A favor Indiferente En contra Bajo Medio Alto 15 NIVELES DE PODER INTERÉS EN EL OBJETIVO A favor Indiferente En contra Bajo Medio Alto Hospital Cruz Roja Clínicas Centros, Dispensarios, Consultorios médicos, psicológicos y odontológicos, servicios de rehabilitación Centro de Salud ONG,S Actores sociales SOLCA, FFAA, PN, JB 1 2 3 4 5 6 7 8 9 10 12 19 16 18 17 11 13 14 Buenas relaciones de colaboración *Poca relación (*en caso de vacunas) Ninguna relación (sin conflicto)
- 188. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 188 Ministerio de Salud Pública Listado de Instituciones 1 Hospital General 2 IESS 3 Cruz Roja 4 Centro de Salud 5 SOLCA, FFAA,PN, JB Clínicas 6 Los Andes 7 Sta. Cecilia 8 FAE 9 Continental 10 Latacunga 11 San Agustín 12 CEMEDIC 13 Centros Médicos 14 Dispensários médicos irtétsbosoirótlusnoC.51 cos y/médicos 16 Consultorios odontoló- gicos 17 Consultorios psicoló- gicos 18 Servicios de rehabili- tación 19 ONG;s. 20 Actores sociales f. Mapa parlante Los mapas parlantes son instrumentos técnicos y metodológicos que permiten conocer en forma protección: ambiental, estilos de vida, sanitario y biológico. Para la elaboración de los mapas parlantes se debe utilizar los mapas disponibles en el distrito, o a su vez se los elabora conjuntamente con la población en talleres, asambleas. existentes y actualizados. A continuación se listan varias instituciones que disponen de cartografía que pueden servir de base para que el equipo de salud construya el mapa parlante: • Instituto Nacional de Estadísticas y Censos, INEC, que dispone de mapas y planos censales urbanos y rurales. • • Municipios, Consejos Provinciales y Juntas Parroquiales disponen de planos y mapas, fun- • Empresas de agua potable y luz eléctrica. • Sistema Nacional de Erradicación de la Malaria, sobre todo en zonas rurales de la costa • Se puede imprimir bajando el mapa de internet. El mapa parlante será actualizado periódicamente con los datos obtenidos de los diagnósticos dinámicos. Los pasos a seguir para la elaboración del mapa son los siguientes: COMO ELABORAR EL MAPA PARLANTE: Paso 1. Elaboración del croquis: - acuíferas, áreas de cultivo, áreas de pastoreo, áreas forestales, las viviendas, unidades de salud, Su dimensión es de: 1.20 m. de largo por 90 cm ancho. . . Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 189. ANEXOS Ministerio de Salud Pública 189 Paso 2. Proceso para la sectorización urbana y rural Numeración de manzanas + + + + + ++++ 1 2 9 8 10 11 12 13 14 17 19 6 7 5 4 Rio Verde La numeración de las manzanas se utilizará la existente y asignada por los gobiernos locales, de no existir se rea- lizará en dependencia de la ubicación de la unidad ope- rativa: Si la unidad se encuentra ubicada en el centro de la zona de cobertura la numeración es en sentido centrífugo (de adentro hacia afuera) y siguiendo la dirección de la manecillas del reloj, se utilizará números arábicos 1,2,3,4. Si la unidad se encuentra en la periferia la numeración es centrípeta es decir de fuera hacia adentro siguiendo las manecillas de reloj. Numeración de sectores: + + + + + ++++ Rio Verde I II IIIIV La zona de cobertura se subdivide en cuatro sectores, apoyándose en los accidentes naturales (calles, avenidas, quebradas, ríos, etc.) que pudieran existir; cada uno de secuencial siguiendo las manecillas del reloj á sanozedlevinaseupavitatlucafsenóisividbusatsE rurales de población dispersa, suele resultar muy difícil esta subdivisión. Cuando sea posible sobre todo en zonas urbanas, hay que tratar de que cada sector tenga un número similar de manzanas. Numeración de viviendas + + + + + ++++ 1 2 9 8 10 11 12 13 14 17 19 6 7 5 4 Rio Verde Las viviendas se numerarán secuencialmente en cada una de las manzanas, partiendo con la vivienda No. 1 del extremo superior izquierdo de la primera manzana, continuando la numeración ascendente siguiendo la dirección de las manecillas del reloj, sin romper la secuencia en la manzana No. 2 y subsiguientes. Los lotes baldíos y las casas en construcción no recibirán numeración. 1 17 19 6 5 4 A cada familia se le asignará un orden numérico (números y letras mayúsculas); el número será el mismo asignado a la vivienda, acompañado de la letra A. Cuando exista dos o más familias habitando en la vivienda, se mantendrá el mismo número y se añadirá la letra que corresponda, en orden alfabético
- 190. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 190 Ministerio de Salud Pública Sectorización en áreas dispersas: Generalmente no existen manzanas y es difícil o imposible conformar sectores, en estos casos para la identificación y numeración de las viviendas pueden servir los referentes locales como accidentes geográficos, vías de comunicación etc.; o cualquier otra que se adecue más a la realidad local. Lo importante es que exista la máxima claridad en el diseño del mapa del territorio que debe cubrir el equipo de salud En los centros rurales a menudo deben realizarse varios croquis. El primero de ellos es global, poco detallado e identifica todas las poblaciones y comunidades de la zona de influencia. Los demás deben elaborarse para cada población y comunidad con el debido detalle Paso 3. Identificación de sectores y familias de riesgo Se realiza una convocatoria a los actores de la Red a los cuales se les socializa el proceso de construcción y/o actualización de los mapas parlantes enfatizando al mismo tiempo la importancia de la participación organizada en la construcción de dichos instrumentos, la utilidad en los diagnósticos, auto evaluación progresiva y la utilidad para permitir una planificación que mejore la salud de la población Al grupo de actores se le presenta el mapa debidamente sectorizado y numerado de las manzanas y viviendas; se solicita entonces que identifique en los sectores cuales son los de mayor riesgo utilizando la siguiente matriz A cada uno de los criterios se le dará una valoración de manera semi- cuantitativa utilizando la escala de Liker: 1 (bajo), 2 (medio), 3 (alto) con votación individual de los integrantes del grupo, luego se sumarán horizontalmente y el resultado se lo ubicará en la columna total. El sector de mayor puntuación será entonces la base de trabajo del equipo y la comunidad Ejemplo: EJEMPLO DE SELECCIÓN DE SECTORES PRIORITARIOS SECTO- RES DIFÍCIL ACCESO GEO- GRÁFICO A SERVI- CIOS DE SALUD POBRE- ZA AGUA INSEGU- RA ELIMINA- CIÓN INADE- CUADA DE BA- SURA TOTAL OR- DEN DE PRIO- RIDAD SECTOR I 3+3+3=9 =3 =5 =4 21 3 SECTOR II =12 =8 =9 =9 38 2 SECTOR III =18 =12 =12 =14 56 1 SECTOR IV =3 =12 =6 =3 14 4 Elaborado por: Equipo SEPPS 2011 Luego se solicita a los participantes que identifique familias que ellos las consideren de riesgo dentro de su comunidad, estas serán ubicadas en el mapa para su posterior diagnóstico a través de la ficha familiar (SELECCIÓN POR LA COMUNIDAD,) y seguimiento Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 191. ANEXOS Ministerio de Salud Pública 191 Simbología. Inst. Deportivos Casas Consistoriales Centros Culturales Centros Sanitarios Parques y Jardines Edificios Públicos Mercados / Lonjas Centros Educativos Cementerios Protección Civil Es necesario adoptar un sistema de símbolos estandarizados para dar a conocer en el mapa parlante los límites político administrativos de la comunidad para lo cual se tomará como referencia la simbología de la cartografía de los gobiernos locales Para la presentación de mapas existe una simbología internacional que permite una comunicación más adecuada de lo que queremos representar. Para que la representación nos facilite aún más la identificación de las características del terreno, se utilizan colores o tintas que más se asemejen a los que en realidad tienen los objetos o rasgos considerados Entre estos colores usados convencionalmente, tenemos: • Verde: Para las vegetaciones tales como bosques, huertos, campos cultivados, viñas • Negro: Para las curvas de nivel, ciudades, edificios, líneas férreas, límites de estados, distritos, etc., nombres en general, etc • Azul: Para todo lo que se refiere al agua: ríos, lagos, mares, océanos, lagunas, etc • Rojo: Para ciertas vías de comunicación, asentamientos humanos, servicios, institutos educacionales, instalaciones industriales etc El Mapa de riesgos del entorno: describen probabilidades de ocurrencias de eventos o fenómenos naturales: Ej. Inundaciones, terremotos, erupciones, deslaves. Para el efecto se dispondrá de instrumentos relacionados al tema.60 Los diagramas históricos: describen la evolución histórica de la comunidad en términos de los cambios del entorno tales como: agricultura, forestación, medio ambiente, flora, fauna, cambios climáticos Entre las simbologías más frecuentes utilizadas en la elaboración de los mapas parlantes encontramos: Elementos de agua Estanque Río ó Lago Charca Bolsa de Agua Arroyo Canal, Acequia Tierra Pantanosa Pequeña Ciénega Terreno Firme en Ciénega Fuente, Pozo Manantial Surco Pantanoso Curso Temporal de Agua Elementos construidos Panamericana Panamericana en construcción Carretera general Carretera general en construcción Carretera secundaria Carretera secundaria en construcción Camino grande, pista forestal Camino pequeño Senda grande Senda pequeña Senda poco visible Carril visible en zona de tala 60 Displasede. Buenas prácticas en reducción del riesgo de desastres en el Ecuador. Care Ecuador 2010
- 192. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 192 Ministerio de Salud Pública Establecimientos de Salud Públicas y Privadas por Niveles de Atención Simbología de Las Unidades de la Red de Salud Pública HB ISSFA HOSPITAL BÁSICO HG ISSFA HOSPITAL GENERAL HG ISSPOL HOSPITAL GENERAL HB ONG HOSPITAL BÁSICO HG SOLCA HOSPITAL GENERAL HG JUNTA DE BENEFICENCIA HOSPITAL GENERAL HE JUNTA DE BENEFICENCIA HOSPITAL ESPECIALIZADO HB MUNICIPIO HOSPITAL BÁSICO HG UNIVERSITARIO HOSPITAL GENERAL UNIVERSITARIO CENTRO DE SALUD H ES IESS HOSPITAL DE ESPECIALIDAES HG IESS HOSPITAL GENERAL HB IESS HOSPITAL BÁSICO IESS CENTRO DE SALUD IESS PUESTO DE SALUD H ES MSP HOSPITAL DE ESPECIALIDADES HE MSP HOSPITAL ESPECIALIZADO HG MSP HOSPITAL GENERAL HB MSP HOSPITAL BÁSICO MSP CENTRO DE SALUD MSP PUESTO DE SALUD Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 193. ANEXOS Ministerio de Salud Pública 193 Simbología de los factores de riesgo.- El mapa parlante debe contener los factores de riesgo: del grado de riesgo: Techo: de hogar. Puerta: representa el número de integrantes de la familia a la cual se realiza la visita domiciliaria, además registra datos de hacinamiento, y enfermedades de impacto. Ventana: representado utilizando colores, en el caso del riesgo biomédico el color que se utilizara niños menores de 5 años, tercera edad, personas con capacidades especiales). PRESTADORES COMUNITARIOS DE SALUD • Riesgo biomédico • Riesgo sanitario ambiental • Riesgo socioeconómico • Grupos vulnerables Ejm: en la visita domiciliaria se encontró: Persona sin vacuna corresponde al código BM Persona con discapacidad corresponde al código BM Persona con problema mental corresponde al código BM Mala eliminación de excretas corresponde al código SA Desempleo del jefe de familia corresponde al código SE . ,
- 194. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 194 Ministerio de Salud Pública Simbología Factores de riesgo Apellidos de la familia Nombre del jefe de hogar Ventana de riesgos y Número de vivienda Nº de personas: Datos de hacinamiento, y enfermedades 6 BM SA SE Elaborado por. Equipo SEPSS 2011 Sala Situacional Es un espacio, virtual y matricial de convergencia en donde se conjugan diferentes saberes para las soluciones más viables y factibles de acuerdo con el contexto local y el monitoreo y evaluación de los resultados obtenidos después de la aplicación de las decisiones tomadas. La información es informes, etc a las tradicionales situaciones de analizar los daños y en el mejor de los casos, evaluar los riesgos sino a todo tipo de situación empezando por las relacionadas con el evaluación del impacto en la población, pasando, por supuesto, por los asuntos relacionados con y muchas otras variables. Vista y entendida así la sala situacional supera el quehacer tradicional de la epidemiología aplicada a los servicios de salud y se convierte en el instrumento idóneo para realizar la vigilancia de salud pública y que favorece la toma de decisiones en la búsqueda de una nueva realidad o una nueva situación. Finalidad: necesidades, la movilización de recursos y para el monitoreo y evaluación de las intervenciones en salud. Objetivo General: , de Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 195. ANEXOS Ministerio de Salud Pública 195 Desarrollar una cultura de análisis y uso de la información producida en los servicios de salud institucionales y comunitarios, para que mediante la aplicación del instrumento de sala situacional, más costo/efectivas, mejor sustentadas; para reorientar los servicios de salud hacia la atención de de vida de la población, con calidad y equidad. 1. especialmente los más postergados 2. Contar con planes operativos locales basado en las políticas, prioridades y compromisos de gestión en salud, para la reducción de las brechas detectadas 3. los problemas salud pública y proponer la respuesta institucional y social organizada frente a las mismas. 4. Incorporar progresivamente esquemas y procedimientos metodológicos prácticos e innovadores que faciliten combinar información de fuentes y sectores diversos como un apoyo al proceso de crear escenarios favorables para la reducción de las inequidades y los mecanismos para su monitoreo y evaluación, en los diferentes niveles de gestión, con especial énfasis en el nivel local. Pasos para construir una sala situacional: SALA SITUACIONAL DE SALUD Información sobre población Información sobre condiciones de vida Información sobre factores protectores y riesgo Información sobre los daños a la saludRespuesta social organizada Funciones de la sala situacional ductos de la sala situacional 1 2 3 4 7 6 5
- 196. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 196 Ministerio de Salud Pública 1. Elementos básicos Los elementos mínimos necesarios en toda sala situacional son: 2. Información sobre población: Georeferenciada El conocimiento, lo más cercano a la realidad, de la población sujeto de atención por parte de los servicios. Es básico pues genera el conocimiento sobre las características fundamentales de los derechos de la población y, en consecuencia, es la base de toda la programación. Se debe conocer el volumen de la población, su distribución (urbano, urbano-marginal y rural), su composición (según sexo, etnia), su estructura (según edades, ciclo vital), su dinámica migratoria, natalidad, fecundidad, componentes de las Elaborar un mapa para visualizar las relaciones de los asentamientos humanos urbanos, urbano-marginales y rurales, su relación espacio- temporal con la red de servicios y los horarios de prestación de los mismos, problemas de salud como mortalidad materna e infantil, rabia, Tb, el dengue, malaria, diarrea, etc., y su relación con alguno de los determinantes de la situación de salud, por ejemplo, con la situación económica -PIB-, social, cultural, política, étnica u otras Tener la población según ciclos vitales (niños/as, adolescentes, adultos, adultos mayores y mujeres) para poder ser equitativos en la aplicación de intervenciones 3. Información so- bre condiciones de vida El conocimiento de las condiciones en que viven las personas, es decir, las características sociales y culturales, tales como la escolaridad, empleo/desempleo, ingreso, las principales actividades económicas (ocupaciones), tipo de viviendas y hacinamiento, fuentes de energía, dieta, ejercicio/sedentarismo, etnicidad, relaciones de género, uso de servicios de salud, inversión social (público y privado), cobertura y calidad de servicios ambientales básicos (agua potable, alcantarillado, recolección de basura, control de vectores y roedores), tenencia de animales en casa, recreación, etc. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 197. ANEXOS Ministerio de Salud Pública 197 En este apartado es necesario hacer mucho esfuerzo por producir estos negociaciones para obtenerlos con menor esfuerzo pero con el grado de detalle requerido, por ejemplo, si se requiere la escolaridad, por áreas o unidades operativas por sexo y etnia, es imperioso obtenerlo así. 4. Información sobre factores protectores y de riesgo El conocimiento de los factores protectores como de riesgo,61 que agreden a para anticipar los daños a la salud que se enfrentarían a corto, mediano y largo plazo. Factores de riesgo como los biológicos, sanitarios, ambientes, nutricionales, sociales, culturales, conductuales y laborales. El detalle sobre los factores de riesgo por unidades operativas, área de salud, según sexo, etnia y edad por ciclos de vida. en los extremos de la vida, lactantes, niños y adultos mayores; mientras que conjunto de prestaciones que ofrecen las unidades de salud. 5. Información sobre los daños El conocimiento de los daños a la salud esperados como consecuencia de la información sobre los puntos anteriores, medidos en términos de carga de enfermedad, discapacidad y muerte prematura evitable. Este apartado tiene una gama amplia de fuentes de información muy bien reconocida, sobre todo para la morbilidad y mortalidad. Aquí es recomendable tener las 10 primeras causas (el resto y total) de morbilidad y mortalidad, según edad por ciclos de vida, sexo y etnia, tanto en consulta externa como de egresos tratando de mantener un equilibrio con la precisión de los indicadores que se quieran estimar en función de numeradores y denominadores que se hacen pequeños. En el caso de la morbi-mortalidad infantil y materna, generalmente, basta con tener las cinco primeras causas. Es necesario Respuesta social organizada Frente a toda la información previa y sobre todo basada en ella, se debe evaluar y monitorear la respuesta que la institución, el sector salud y otros sectores de la sociedad civil, en su conjunto, están ofreciendo frente a los daños priorizados, los riesgos y condiciones de vida prevalentes. La información de la respuesta de los servicios de salud debe tener en cuenta los recursos de las instituciones gubernamentales, no-gubernamentales, el sector privado, las iglesias, las comunidades (medicina ancestral y alternativa), las agencias internacionales, etc. El presupuesto, gasto ejecutado en salud, tanto público como privado, es de vital importancia para el monitoreo y evaluación de la asignación presupuestaria para atender las prioridades. Es conveniente disponer de datos sobre la estructura, procesos, productividad, rendimientos, costos y recursos humanos de los servicios de salud. Es de mucha utilidad tener el dato sobre, por ejemplo, camas disponibles para cada una de las prioridades, y su porcentaje de utilización gasto asignado y ejecutado en cada una de las áreas de salud, para cada una de las prioridades. 61 Factor:” es toda característica cuya presencia o ausencia facilita o limita la aparición de un evento” (en esta caso salud enfermedad o muerte) y Riesgo: “ es la medida estadística -probabilidad- de la ocurrencia de dicho evento”. .
- 198. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 198 Ministerio de Salud Pública Funciones de la sala situacional Las funciones de las salas situacionales son: 1. Funciones preventivas: anticipar el comportamiento de una acción en situación de normalidad, de problemas y/o de catástrofe 2. Funciones reactivas: dar respuesta pertinente, rápida, oportuna, para la ejecución de las acciones. 3. Funciones proactivas: diseño de énfasis y estrategias delimitadas que permiten abordar, corregir, disminuir, neutralizar o eliminar las posibles reacciones ante una acción, así como las resistencias que potenciales catástrofes. 4. alternativos para el desarrollo de las acciones en un marco de calamidad en el entorno. Productos de la sala situacional • Fortalecer la capacidad anticipada de un problema. • (Necesidades) • Intervenciones de alto rendimiento social (costo/efectivas), basadas en evidencias • Programación integral e integrada interinstitucional e intersectorial • Balance entre actividades preventivas y curativas • Análisis, monitoreo y evaluación de las políticas, prioridades y compromisos de gestión. • Incrementar la capacidad de negociación. • Trabajar con enfoque sistémico. • Racionalizar la inversión pública y privada. • Estimular la participación interinstitucional e intersectorial de los diferentes actores sociales. Elaborado por: Equipo SEPSS 2011 ANEXO 5 GUIA DE SUPERVISIÓN PARA EQUIPOS DE SALUD Guía de supervisión Para zonas, provincias distritos a unidades de II y III Nivel Nombre de Región, Provincia, Distrito: Responsable de la supervisión: Fecha de la supervisión: Fases Actividades SI NO Técnica Cuenta con un Plan de Salud en distri- to, provincia, región. el Plan Nacional del Buen Vivir, Plan de Salud de MSP, Plan de Salud Regiona - les, Provinciales y distritales. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 199. ANEXOS Ministerio de Salud Pública 199 Cuenta con pro- yectos para inter- vención de los pro- blemas de salud. . - tán en concordancia con los Planes de Sala situacional actualizada.. - tuacional, coberturas concentraciones que este actualizado. Toman decisiones en función de infor- mación ( visualizados a través de cua- Organización de la red pública integral de salud Integración de la red pública y com- plementaria. de integración de las redes y si se dispone de un plan de intervención. diagnóstico Análisis de la Programación de las Unidades Operativas Análisis de las me- tas de cada unidad operativa en fun- ción del PLIS, y el requerimiento de insumos. Análisis de la pro- gramación de me- dicamentos por unidad operativa Consolidación de la información. enviado el PLIS y analice la calidad de la información - ciones y requerimientos de insumos y materiales y si están vinculadas a pre- supuesto Control de la gestión Acuerdos de ges- tión entre los dife- rentes niveles - tión para cada una de las unidades ope- rativas, distritos o regiones Administración de recursos Distribución de los equipos de atención integral de acuerdo a las necesidades de la población. - des de salud del primer nivel disponen todas de Equipos Básicos, analice la distribución del resto de profesionales. - go cuenten con equipos de atención Integral o por lo menos con Equipos Básicos Implementación del modelo por todo el personal. nivel este realizando actividades del Modelo. (diagnóstico situacional, diag- nóstico y seguimiento de familias, etc) para lo cual debe visitar por lo menos dos unidades del distrito. integral están apoyados por especia- listas, odontólogos, nutricionistas, etc. Solicite programaciones de actividades.
- 200. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 200 Ministerio de Salud Pública Administración de insumos y medicamentos. programación de insumos y fármacos. Constante en las unidades operativas la existencia de medicamentos e insumos por la unidad. Adecuación de infraestructura y equipamiento. diagnóstico sobre necesidades en infraestructura y equipamiento y si se dispone de un plan de intervención. Analice el nivel de avance. Supervisión Supervisión a unidades operativas. supervisión, analice los informes de supervisión y visite dos unidades supervisadas y constate los avances. Monitoreo Monitoreo de El Plan de Salud Proyectos en salud Programación Integral de las prestaciones (PLIS) Plan de Salud y de los Proyectos y el avance en las metas del PLIS por unidad operativa. información. Evaluación Evaluación distrito en el Plan de Salud, Proyectos, PLIS. Control de calidad Equipos de Auditoría Médica y de mejoramiento de la calidad equipos de mejoramiento de la calidad y se disponen de auditoria médica. Comentarios y/o resultados de la supervisión Indicar las fortalezas del equipo: Compromisos Por Supervisor: Por el Equipo: Firma Director Distrito, Provincia o Región. Firma del Supervisor. . Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 201. ANEXOS Ministerio de Salud Pública 201 Guía de supervisión para el I nivel Distrito: Unidad de Salud: Responsable de la supervisión: Fecha de la supervisión: Actividades SI NO Técnica Dispone de un comité local de salud. y cumplimiento de compromisos. El comité está trabajando en la imple- mentación de las intervenciones para controlar los problemas de su comunidad. actividades El equipo dispone de un diagnóstico si- tuacional actualizado y consensuado con la comunidad. de información y si se construyó con la comunidad. Mapa parlante actualizado. Revise que el mapa cumpla con lo nor- mado, responde a los límites asigna- dos, tiene zonas priorizadas - las familias en el mapa. Sala situacional actualizada. - tuacional, coberturas concentraciones que este actualizado. Toman decisiones en función de infor- mación,( visualizados a través de cua- Implementación de intervenciones en distrito. relación a los proyectos de distrito y determine el avance de las actividades Fichas familiares aplicadas. azar y analícelas. extramurales y cumplimientos. Seguimiento de Familias en riesgo. - chas familiares escogidas al azar, anali- ce si se cumplió el plan de intervención y cuáles son los resultados. están cumpliendo en los casos priori- zados. - tualizada y analice sus indicadores prin- cipalmente sobre los resultados en las familias de seguimiento. . . . . .
- 202. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 202 Ministerio de Salud Pública El equipo dispone de PLIS. conozcan el manejo de la herramienta y su uso. Indicadores de producción de servicios. (PLIS). - tividades intramurales y si ¿ ha tomado correctivos? Y analice el avance de los indicadores con el equipo. Disponibilidad de insumos, vacunas, fár- macos. - - cadas para la unidad. Monitoreo de actividades. - lizado con el comité. Sistema de Información. Indicar las fortalezas del equipo: Por Supervisor: Por el Equipo: Firma Director de la Unidad: Firma del Supervisor. . Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 203. Ministerio de Salud Pública 203 GLOSARIO Accesibilidad: Características de la organización para garantizar el principio de equidad estructurales, culturales, para la participación en el sistema de salud y/o para la utilización de los servicios de salud y otros servicios sociales. Es fundamental que las personas puedan recibir servicios de salud acordes con sus necesidades Actividad: Conjunto de tareas involucradas en un proceso, necesarias para asegurar el alcance de los objetivos y metas previstas en los planes Sujeto social: Es un sujeto colectivo estructurado a partir de una conciencia de identidad propia, portador de valores, poseedor de un cierto número de recursos que le permiten actuar en el seno de una sociedad con vistas a defender los intereses de los miembros que lo componen y/o de los individuos que representa, para dar respuesta a Apgar Familiar: Constituye un instrumento para detectar el grado de funcionalidad (o disfunción) de la familia Atención integral e integrada: características de la atención de salud en una doble dimensión, por un lado el reconocimiento del carácter multidimensional de la salud individual y colectiva, es decir el reconocimiento de que la salud es el producto de las condiciones económicas, sociales, culturales, ambientales y biológicos y la provisión de servicios integrados de promoción, prevención de la enfermedad, recuperación de la salud, rehabilitación, cuidados paliativos Atención Primaria de Salud (APS): Se considera a la atención en salud basada en al alcance de todos los individuos y familias de la comunidad. La APS es reconocida de los servicios y en los resultados en salud, como el compromiso de dar respuesta a las necesidades de salud de la población, la orientación a la calidad, a responsabilidad y la rendición de cuentas de los gobiernos, justicia social, la sostenibilidad, la participación y la intersectorialidad. Un sistema de salud basado en la APS, además de estar conformado por elementos estructurales y funcionales que garanticen la cobertura universal con equidad, debe prestar atención integral, integrada y apropiada a lo largo del tiempo, hacer hincapié en la prevención y en la promoción y garantizar la atención del paciente en el primer contacto. Incluye la organización de los servicios en los tres niveles de complejidad. Ciclo de vida: Secuencia de etapas interconectadas que atraviesa el individuo y la familia a lo largo del tiempo Complicado: Se llamará a un problema de salud como complicado en su evolución cuando se han sumado a este, uno o más problemas, teniendo siempre el mismo origen Comunidad: .
- 204. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 204 Ministerio de Salud Pública Consejos Cantonales o Parroquiales de Salud. Es una instancia organizacional conformada por representantes de instituciones y/o organizaciones de la sociedad civil nacionales establecidas por la autoridad sanitaria y necesidades locales. Se encargan del control social en salud por medio de las veedurías ciudadanas; además de la recepción de quejas y denuncias, se encarga de la complementación y canalización de recursos nacionales e internacionales Comités locales de salud: Son organizaciones de usuarias/os de servicios y que tienen la función de emitir informes de satisfacción de la calidad de los mismos, promover la coparticipación ciudadana y de la familia en el cuidado de la salud y coordinar con las Unidades de Salud para el mejoramiento de la calidad de la atención. Comité Local de Desarrollo, constituida por representantes de los sectores e instituciones de sus circunscripciones territoriales (barrios, comunidades, escuelas colegios, instituciones gubernamentales y no gubernamentales de desarrollo entre otros). La organización tendrá una directiva y deberá contar con un reglamento para su funcionamiento. Controlado: Cualquier problema de salud que por sus características no podamos solucionarlo pero si mantenerlo dentro de los límites establecidos como adecuados, por ejemplo un paciente con HTA si bien no podremos curar su enfermedad, si podremos noc nóicarapmoc y savitamron sal ed acitcárp al ed sévart a ”odalortnoc“ olrenetnam estándares existentes como referentes. Determinantes de la salud: Son los factores ambientales, económicos, culturales, salud de los individuos o poblaciones. Zona y Distrito: Es el uso racional de los recursos disponibles empleando la tecnología apropiada a las necesidades de la población para obtener el mejor resultado al menor costo Enfoque familiar, comunitario e intercultural: práctica de intervenciones sanitarias comunitaria de su entorno familiar, social, cultural y laboral. Equidad: Se considera a la asignación de recursos de acuerdo a las necesidades de mantener la salud Equipo Integral de Salud: dulas al ed sonamuh sosrucer ed oiranilpicsidretni opurG que realizan actividades de atención al usuario. Realiza acciones de promoción de la salud, prevención y tratamiento de enfermedades de impacto (enfermedades crónicas degenerativas y de vigilancia epidemiológica), así como de rehabilitación y cuidados paliativos, con el apoyo y utilización de todos los recursos de la comunidad lo cual permita la conducción de las acciones para preservar la salud . . . . Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 205. GLOSARIO Ministerio de Salud Pública 205 Espacios de encuentro Comunitario para la Salud: (casa comunal, escuela, posta ,dulasneselanoicautissalasedsenoiccarazilaerarap)oiratinumocníuqitob,dulased .selarumartxe sedadivitca sarto ertne adamargorp acidém nóicneta ,dulas al ed sairef Pag 142. Estilos de vida saludable: son factores medioambientales y de comportamiento humano que tienen el mayor peso en la probabilidad de que las personas enfermen o se mantengan saludables. Evitabilidad: Mortalidad que pudo evitarse con mediante sistemas adecuados de prevención, tratamiento y control en el primer nivel de atención. Familiograma: dinámica, la composición, estructura, el tipo de familia, relaciones, los roles que asumen y el ciclo evolutivo por el cual esta cursando la familia en un momento determinado. Gestión: la epidemiología, gerencia, monitoreo, supervisión y evaluación que son enlazados en su aplicación en cada una de las unidades operativas, les da sentido, direccionalidad y coherencia. Gestores de salud: Es el personal que conforman los Equipos integrales de salud, sol natceted euq serotca sol noS .soiratinumoc serotseG y )PSM led der al ne ( SPAT encargan de mejorar la calidad de vida de la comunidad. Gestores comunitarios: Son personas de las comunidades que tengan experiencia en atención de partos y en tecnologías ambientales limpias y de energías alternativas no contaminantes y de bajo impacto, con legitimidad social de su trabajo y su quehacer se desarrollará en el ámbito de la salud y son: (autoridades locales o sus representantes, líderes comunitarios, promotores de salud, voluntarios de salud, agentes comunitarios de salud tradicional, Yachak, agentes y terapeutas de las medicinas ancestrales, entre otros). Impacto: Insumo / Recursos: Las materias primas o productos intermedios que se transforman durante el proceso. Son necesarios para poder conseguir las tareas Interculturalidad en salud: Enfoque necesario de las intervenciones sanitarias, ancestral Intervención: Acción o conjunto de acciones ejecutadas con un objetivo explícito ámbito social, por lo general, son políticas, normas, planes, programas o proyectos, de una o múltiples estrategias implementadas secuencial o simultáneamente Participación Comunitaria: Involucrar a la comunidad en una estrategia de cambio social; además de involucrarla en la estrategia de cambio de comportamiento individual Participación social : La participación social es el derecho y la capacidad de la ,
- 206. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 206 Ministerio de Salud Pública población para participar de forma efectiva, activa y responsable en las decisiones sobre la atención en salud y su implementación. La participación social en salud es una faceta de la participación civil, una condición inherente al ejercicio de la libertad, democracia, equidad y control social. En el ámbito de la salud, se considera tres ejes de participación: Intersectorial, Interinstitucional y la participación comunitaria. Es una de las funciones principales de todo proceso. En su sentido más para lograrlo. Decidir anticipadamente lo que se desea hacer. El objetivo de la Prevención: la prevención se concibe tradicionalmente en tres niveles: la prevención primaria combate la enfermedad antes de que ésta se presente; la prevención secundaria una vez la enfermedad ya apareció; y la prevención terciaria, cuando la enfermedad ya siguió su curso. Primer Nivel de Atención: Es la organización de los recursos que permiten resolver las necesidades básicas y/o más frecuentes en la atención de la salud de una población dada, en consideración de que estas necesidades se resuelven con tecnologías simples que deben estar accesibles de forma inmediata a la población. Priorización: situación de salud. Problema: y la situación ideal. Producto o Resultado: Es la manifestación o concreción de un esfuerzo o actividad realizada en un proyecto. Promoción de la salud: La combinación de educación en salud e intervenciones organizativas, políticas y económicas diseñadas para facilitar cambios en la conducta y adaptaciones medioambientales que mejorarán o protegerán la salud. Proyecto: Es un conjunto de actividades relacionadas y coordinadas, ejecutado por Red: Conjunto articulado de unidades prestadoras de servicios de salud, ubicadas en por lo tanto capacidad de resolución, apoyadas por normas, reglamentos, sistema de información y recursos que ofrecen una respuesta a las necesidades de la población Red Social Comunitaria para la Salud, es la organización que asume la responsabilidad de conducir las acciones de salud de su localidad / comunidad y/o sector; como por ejemplo: • Los miembros del consejo cantonal, parroquial o distrital de salud (alcalde municipal, jefe de área, director de unidad operativa, personeros municipales o parroquiales, gestores comunitarios de salud, sector educativo, líderes comunitarios y comunidad), • autoridades de las Juntas Parroquiales, . Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 207. GLOSARIO Ministerio de Salud Pública 207 • líderes locales (que forman parte del concejos cantonales de salud), • grupos organizados existentes (Comités de la comunidad, Juntas de agua potable, grupos religiosos y ONG´s, entre otros). Resultado de impacto institucional: Efectos producidos sobre una institución que produce cambios en la gestión de los recursos y/o redireccionamiento de actividades Resultado de impacto social: algunos casos, perdurable o sustentable en el tiempo, en alguna de las condiciones o características de la población objetivo y que se plantearon como esenciales en la Riesgo: dadilibarenluv ronem o royam al atneserper riced se ,setnanimreted sus o dulas al a oñad que tienen ciertos grupos para sufrir determinados daños Segundo Nivel de Atención: Es la organización de los servicios en que se agregan y agrupan más recursos con un mayor nivel de complejidad, que atiende los eventos menos frecuentes pero más complejos y que requieren habilidades y tecnologías de tipo medio. Tercer Nivel de Atención: Organización de los servicios en que se agrupan más recursos con un nivel de complejidad mayor para atender eventos altamente complejos de menor ocurrencia y para cuya atención se precisa habilidades especializadas y tecnología avanzada. Sistema de Registro y Seguimiento: Es el conjunto de instrumentos que facilitan el registro de la información sobre la persona, las familias y comunidades según sus riesgos, las atenciones y servicios entregados tanto en las fases de promoción, prevención, recuperación, rehabilitación y cuidados paliativos. Tipo de Familia : Forma de organización del conjunto de personas que conviven bajo consanguíneos o no, con un modo de existencia económico y social comunes, con sentimientos afectivos que los unen y aglutinan. Naturalmente pasa por el nacimiento, luego crecimiento, multiplicación, decadencia y trascendencia. (IINFA) Instituto Interamericano del Niño y la Familia. Universalidad: La universalidad es la inclusión de todos los miembros de la sociedad llámese individuo, familia y comunidad en los servicios de salud tanto en promoción, prevención, curación y rehabilitación de la salud con el objeto de lograr una prestación integral. . .
- 209. Ministerio de Salud Pública 209 BIBLIOGRAFIA 1. Asamblea Constituyente 2008.Constitución de la República del Ecuador. Ciudad Alfaro 2008. 2. Bolivar, Kalindy. “Construyamos Salud”. Sistematización de la Experiencia “Fortalecimiento del Modelo de Atención en Salud y Calidad de Vida en Poblaciones Rurales de las Provincias de Pichincha y Esmeraldas” Corporación Utopía, Quito, 2011, en edición. 3. Del Bosque Sofía. Megatendencias de Cambio y Desarrollo en las Proximidades del Siglo XXI: El macro contexto. en Manos a la Salud. México. CIESS-OPS.1998 4. INEC. Encuesta de Condiciones de Vida (ECV) 2006. 5. INEC-CEPAL .Ecuador Proyecciones de Población 1950-2025. Ecuador 6. MCDS-MSP-ME-MIES-MIDUVI-SECRETARIA NACIONAL DEL MIGRANTE-MRE- MAGAP-SENPLADES. Agenda Social 2009-2011. 7. Ministerio de Salud Pública, Subsecretaría de Extensión de la Protección Social en Salud. Modelo de Atención Integral en Salud Familiar, Comunitaria e Intercultural. Documento original. 2008 8. Manual del Modelo de atención integral de salud. Familiar, comunitario e intercultural MAIS-FCI. MSP2009. 9. Norma Modelo de Atención Integral en Salud SEPSS - MSP 2010. 10. Ministerio de Salud Pública. Boletín Epidemiológico Vol. 6 N53 2009. Adaptación de la tabla 9 Metas de los Objetivos del Milenio y enfermedades priorizadas. 11. Ministerio de Salud Pública – PASSE, Construyamos el Hábitat Familiar Saludable: Guía de implementación de Tecnologías Apropiadas, Ecuador, Septiembre de 2008. 12. Ministerio de Salud Pública. INEC. OPS. UNFPA. UNIFEM. UNICEF. Indicadores Básicos de Salud. Ecuador 2006. 13. Ministerio de Salud Pública, Subsecretaría de Extensión de la Protección Social en Salud. Modelo de Atención Integral en salud Familiar, Comunitario e Intercultural. 2008. 14. Ministerio de Salud Pública, Subsecretaría de Extensión de la Protección Social en Salud. Modelo de Atención Integral en salud Familiar, Comunitario e Intercultural. 2008. 15. Ministerio de Salud Pública, Curso de Epidemiologia en Acción. Módulo 3, Diseño de Programas de Promoción de la Salud y Control de Enfermedades, Quito 1999. 16. MSP, INEC Indicadores Básicos de Salud, 2010). 17. Ministerio de Salud de Chile, Género, equidad y reforma de la salud en Chile; Parte IV. Modelo de atención y género: Las condiciones socioculturales de la reforma de la salud en Chile.
- 210. Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y de la Red Pública 210 Ministerio de Salud Pública 18. Ministerio de Salud de Nicaragua, Modelo de Atención Integral en Salud. Managua 2004 19. Ministerio de Salud del Perú, del Modelo de Atención Integral de Salud, Lima 2004 20. Ministerio de Salud del Perú, Guía Nacional de Operativización del Modelo de Atención Integral de Salud, Lima 2004 21. Organización Panamericana de la Salud. Redes integradas de servicios de salud basadas en la atención primaria de salud. 49 consejo directivo 61.a sesión del comité regional Washington DC: 2.009 22. Organización Panamericana de la Salud. Organización Mundial de la Salud. Renovación de la Atención primaria de salud. OPM/OMS/ Washington DC: 2009. 23. Organización Panamericana de la Salud Relatoría del Encuentro sobre Gestión de Calidad, publicada en la serie Organización y Gestión de Sistemas y Servicios de Salud N° 10, OPS-OMS, octubre 1998, p46. 24. OMS, “Carta de Otawa” 1986. 25. SENPLADES. Manual para la Formulación de Políticas Públicas Sectoriales. Quito 2010. 26. SENPLADES. Plan Nacional del Buen Vivir 2013-2017.Quito 2013. 27. SENPLADES, Esquema metodológico para la Revisión de matriz de Competencias y modelos de Gestión, Subsecretaría de reforma Democrática del estado e Innovación de la gestión Pública, 2009. 28. Tognoni G. Manual de Epidemiología Comunitaria. Esmeraldas: CECOMET; 1998. 29. Wilma B. Freire, LA SITUACION NUTRICIONAL EN EL PAIS, ROL DEL SECTOR SALUD. 30. Manual de programación local para Unidades Operativas del Área de Salud Serie: Desarrollo y fortalecimiento de Servicios locales de Salud número 2 1995. 31. Manual de Organización de las áreas de salud MSP junio 2000. Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud
- 211. RESPONSABLES a 211 Ministerio de Salud Pública del Ecuador Subsecretaría Nacional de Gobernanza en Salud Pública Dirección Nacional de Políticas y Modelamiento del Sistema Nacional de Salud RESPONSABLES APORTESTÉCNICOS VALIDACIÓN Viceministerio de Gobernanza y Vigilancia de la Salud Viceministerio de Atención Integral en Salud Subsecretarías y Direcciones Nacionales del MSP Equipos de Salud Provincias: EDICIÓN 2018 Este documento ha sido elaborado de manera participativa con los aportes de personeros de las diferentes instancias del Ministerio de Salud Pública y recoge las propuestas de los equipos técnicos que en diferentes momentos han sido responsables de la Coordinación del Modelo de Atención Integral de Salud en el MSP. Azuay, Esmeraldas, Napo, Bolívar, Cañar, Carchi, Cotopaxi, Chimbora- zo, El Oro, Guayas, Imbabura, Loja, Los Ríos, Manabí, Morona Santiago, Orellana, Pataza, Pichincha, Sucumbíos, Tungurahua, Zamora
- 212. La contratación de los servicios de diseño gráfico, diagramación editorial e impresión y armado del Manual del Modelo de Atención Integral de Salud – MAIS se dio gracias al financiamiento del préstamo BID 2431/OC-EC. del Programa de Apoyo en la Extensión de la Protección Social y Atención Integral en Salud.
- 214. Manual del Modelo de Atención Integral de Salud - MAIS





























![MARCO LEGAL Y NORMATIVO RELACIONADO AL SECTOR SALUD
Ministerio de Salud Pública 31
Código Orgánico de Planificación y Finanzas Públicas
Sección Primera de la Información para la Planificación
Art. 30
Generalidades.- La información para la planificación, tendrá carácter
oficial y público, deberá generarse y administrarse en función de las
necesidades establecidas en los instrumentos de planificación definidos
en este código. […] Adicionalmente, definirá el carácter de oficial
de los datos relevantes para la planificación nacional, y definirá los
lineamientos para la administración, levantamiento y procesamiento de
la información, que serán aplicables para las entidades que conforman
el sistema.
Art. 31
Libre acceso a la información.- La información para la construcción
de las políticas públicas será de libre acceso, tanto para las personas
naturales como para las jurídicas públicas y privadas, salvo en los
casos que señale la Ley […]
Art. 32
Sistema Estadístico y Geográfico Nacional.- El Sistema Estadístico y
Geográfico Nacional será la fuente de información para el análisis eco-
nómico, social, geográfico y ambiental, que sustente la construcción
y evaluación de la planificación de la política pública en los diferen-
tes niveles de gobierno. La información estadística y geográfica que
cumpla con los procedimientos y normativa establecida por la Ley de
la materia, tendrá el carácter de oficial y deberá ser obligatoriamente
entregada por las instituciones integrantes del Sistema Estadístico
Nacional al organismo nacional de Estadística para su utilización,
custodia y archivo […]
Art. 33
Del Sistema Nacional de Información.- El Sistema Nacional de
Información constituye el conjunto organizado de elementos que
permiten la interacción de actores con el objeto de acceder, recoger,
almacenar y transformar datos en información relevante para la
planificación del desarrollo y las finanzas públicas. Sus características,
funciones, fuentes, derechos y responsabilidades asociadas a la
provisión y uso de la información serán regulados por este código, su
reglamento y las demás normas aplicables. La información que genere
el Sistema Nacional de Información deberá coordinarse con la entidad
responsable del registro de datos y la entidad rectora de las finanzas
públicas, en lo que fuere pertinente.
Ley de Estadística
Capítulo I
Del Sistema Estadístico Nacional
Art. 3
Todos los organismos o instituciones del sector público, que realicen
labores de carácter estadístico, se sujetarán al Sistema Estadístico
Nacional.
Art. 20
Todas las personas naturales o jurídicas domiciliadas, residentes, o
que tengan alguna actividad en el país, sin exclusión alguna, están
obligadas a suministrar, cuando sean legalmente requeridas, los
datos o informaciones exclusivamente de carácter estadístico o
censal, referentes a sus personas y a las que de ellas dependan,
a sus propiedades, a las operaciones de sus establecimientos o
empresas, al ejercicio de su profesión u oficio, y, en general a toda
clase de hechos y actividades que puedan ser objeto de investigación
estadística o censal](https://image.slidesharecdn.com/mais-191117230011/85/Mais-31-320.jpg)